Арипіпразол – крок у майбутнє пацієнт-орієнтованої психіатрії
Арипіпразол – антипсихотик третього покоління, що завдяки унікальному фармакологічному профілю став інноваційним засобом для лікування поширених психічних розладів [1]. Арипіпразол уперше був затверджений Управлінням із контролю якості продуктів харчування та лікарських засобів США (FDA) в листопаді 2002 року для лікування шизофренії. Також арипіпразол ефективний у маніакальній фазі та на підтримувальному етапі терапії біполярного розладу [1]. Це перший антипсихотик нового класу – частковий агоніст рецепторів дофаміну D2, що відрізняє його не лише від антипсихотиків першого покоління (АПП), а й від препаратів другого покоління, котрі зазвичай називають атиповими антипсихотиками (ААП) [2].
Частковий агонізм: адаптивна регуляція дофаміну в ЦНС та її клінічні переваги
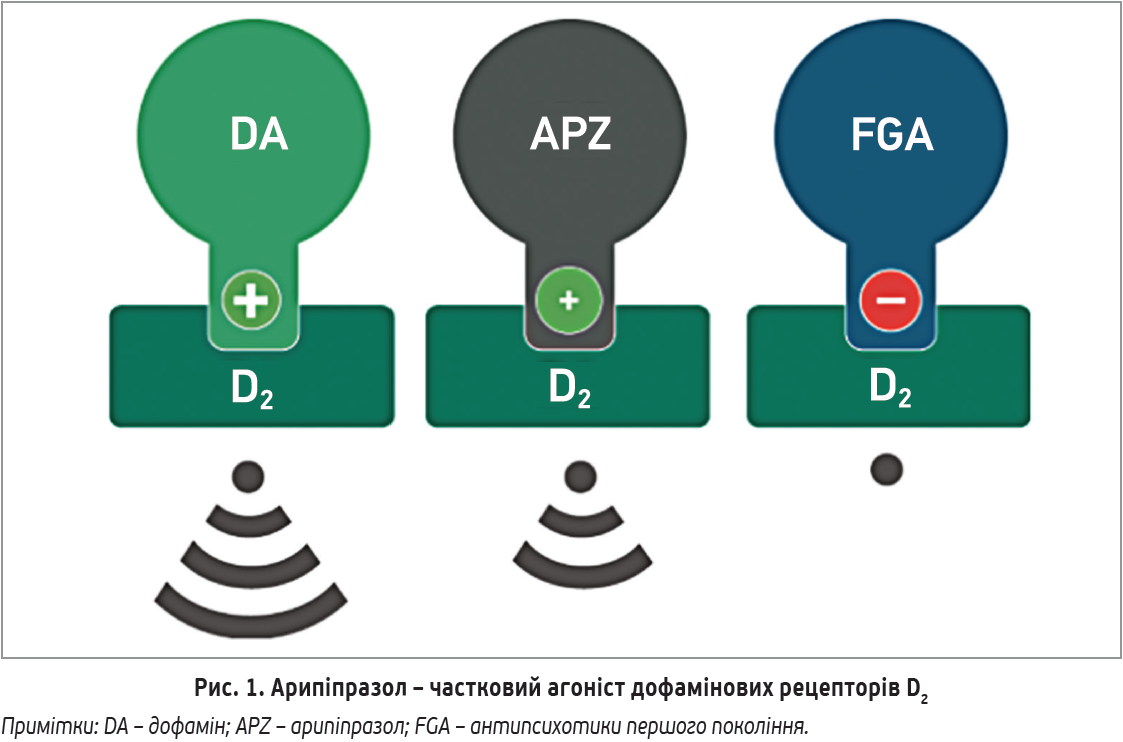
Частковий агонізм означає здатність зв’язуватися з рецептором й активувати його, але з меншою ефективністю (порівняно з повним агоністом). Активність часткового агоніста перебуває між нормальним агоністом (у цьому випадку – дофаміном) і повними антагоністами, до яких належать АПП (рис. 1).
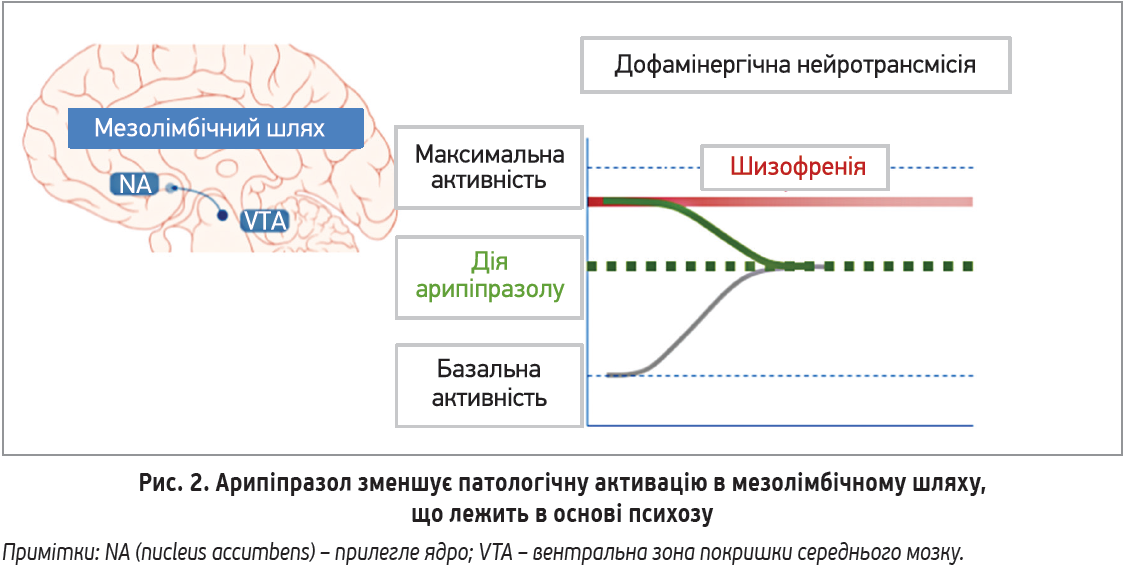
Як частковий агоніст арипіпразол може замінити собою ендогенний нейромедіатор на рецепторах; подальший ефект залежатиме від функціонального стану нейротрансмісії на момент застосування препарату. Якщо спостерігається патологічна активація дофаміном рецепторів D2 в проєкції мезолімбічного шляху, що відбувається при психотичних проявах шизофренії чи маніакальному епізоді біполярного розладу, то арипіпразол, заміщуючи собою дофамін, зменшує надмірну активацію, оскільки сам активує рецептори лише частково (рис. 2).
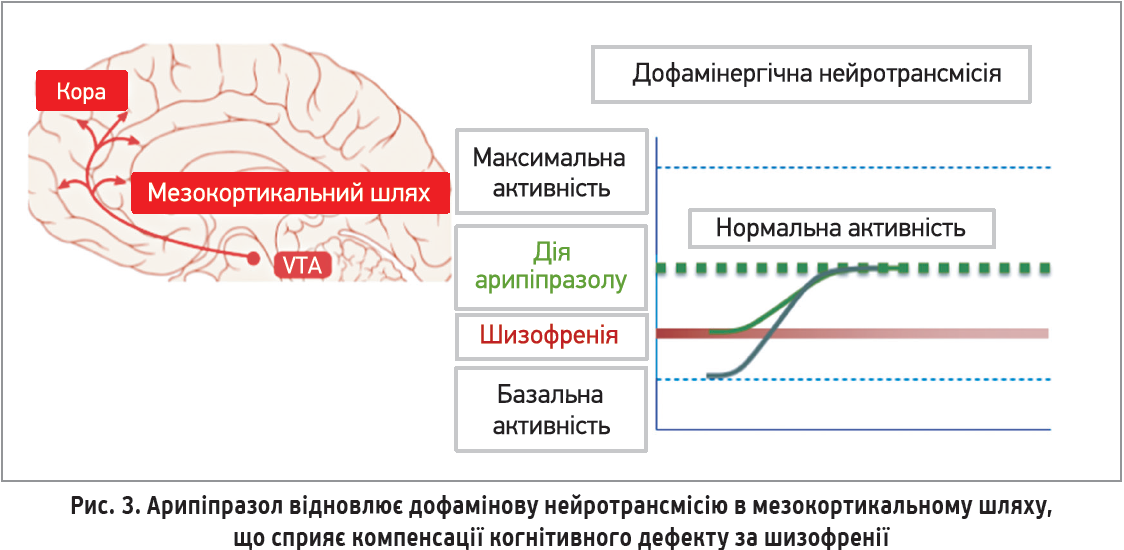
З іншого боку, за недостатньої дофамінової нейротрансмісії арипіпразол здатний частково замістити фізіологічну функцію нейромедіатора, скориставшись здатністю активувати рецептор [1, 2]. Гіпоактивність дофамінової системи в префронтальній корі в осіб із шизофренією визнана одним з основних механізмів розвитку когнітивного дефекту за такого розладу. Частковий D2-агонізм арипіпразолу сприяє компенсації цього дефекту, що може відігравати роль у покращенні когнітивної реабілітації та довготривалого прогнозу при шизофренії [3] (рис. 3).
Отже, унікальний профіль взаємодії арипіпразолу з D2-рецепторами якнайкраще відповідає патогенезу шизофренії, в якому парадоксально поєднуються гіпер- і гіпофункція дофамінової системи в різних відділах мозку.
Крім того, фармакологія арипіпразолу має прямий стосунок до переносимості терапії та прихильності до неї пацієнтів. АПП, наприклад галоперидол, є потужними (повними) антагоністами D2-рецепторів, а отже, ефективно запобігають їх активації в мезолімбічному шляху й у такий спосіб пригнічують психотичні симптоми, як-от галюцинації та марення. Проте відомо: якщо понад 80% рецепторів дофаміну D2 блокується нейролептиком, то усунення психозу супроводжується екстрапірамідними побічними ефектами (акатизія, тремор, дискінезії) та небажаним підвищенням рівня пролактину в крові через пригнічення дофамінової нейротрансмісії у відповідних структурах мозку. Меншою мірою ці порушення характерні для антипсихотиків другого покоління (за що й дістали назву «атипові»), оскільки вони спричиняють помірнішу блокаду D2-рецепторів через меншу силу зв’язування з ними.
Натомість арипіпразол спричиняє високу зайнятість рецепторів D2, як і ендогенний дофамін, але майже не індукує екстрапірамідні симптоми через те, що на відміну від повних антагоністів не блокує рецептор, а частково активує його [1].
Особливості взаємодії арипіпразолу з дофаміновими рецепторами вимірюються ще й шкалою суб’єктивного самопочуття пацієнтів. Блокада рецепторів дофаміну D2 повними антагоністами пов’язана з дисфоричними переживаннями. Mizrahi та співавт. продемонстрували, що пацієнти, котрих переводили з антагоністичних антипсихотиків (рисперидон, оланзапін) на арипіпразол, повідомляли про покращення їхнього суб’єктивного самопочуття, незважаючи на дуже високий рівень зайнятості рецепторів дофаміну D2 (82-99%); цей ефект зберігався протягом 6 міс лікування [4].
Спільною з ААП рисою арипіпразолу є його вплив на серотонінергічну систему, що також має важливу роль у лікуванні психічних розладів. Як і ААП арипіпразол має значну спорідненість до рецепторів серотоніну підтипів 5-НТ1А, 5-НТ2А, 5-НТ2В та 5-НТ7. Збалансований агонізм до 5-HT1A-рецепторів та антагонізм до D2 (або частковий агонізм як у випадку арипіпразолу), а також нейтральність щодо мускаринових рецепторів холінергічної системи пояснюють ефективність ААП у лікуванні ширшого спектра симптомів шизофренії, включаючи депресивні та когнітивні симптоми, а також кращу переносимість порівняно з препаратами першого покоління [5, 6].
Ключові клінічні дослідження арипіпразолу
Шизофренія
У коротко- та довгострокових (від 26 до 52 тиж) клінічних випробуваннях було продемонстровано, що арипіпразол ефективний і добре переноситься в лікуванні шизофренії та шизоафективного розладу. Ефективність арипіпразолу для лікування гострої шизофренії продемонстрована в трьох плацебо-контрольованих клінічних дослідженнях тривалістю 4 тиж [7-9]. Однак пацієнти з шизофренією зазвичай потребують необмежено тривалого лікування антипсихотиками. Крім того, очікується, що тривале лікування зумовить подальше покращення контролю не тільки позитивних (галюцинацій, марення та пов’язаних із цим порушень поведінки), а й негативних симптомів (депресії, апатії), а також когнітивних порушень [10]. У зв’язку з цим арипіпразол вивчався як тривале (підтримувальне) лікування шизофренії у двох основних дослідженнях [11, 12].
У першому 26-тижневому рандомізованому подвійному сліпому багатоцентровому дослідженні, проведеному на міжнародному рівні, 310 пацієнтів зі стабільною шизофренією рандомізували в групи арипіпразолу 15 мг/день або плацебо [11]. Загалом 37% пацієнтів завершили 26-тижневий період лікування (46% у групі арипіпразолу та 29% у групі плацебо), що для досліджень у психіатрії вважається прийнятним показником. Час до розвитку рецидиву після рандомізації був значно довшим для арипіпразолу, ніж для плацебо. Арипіпразол значно перевищував плацебо за динамікою загальної оцінки за шкалою позитивних і негативних симптомів шизофренії (PANSS) і показниками загального клінічного враження (CGI-S) від вихідного рівня до кінцевої точки.
Пацієнтам була запропонована участь у 52-тижневому відкритому продовженні дослідження. Загалом 214 пацієнтів були рандомізовані або на арипіпразол у дозі 15-30 мг/день, або на оланзапін 10-20 мг/день. 69% пацієнтів завершили відкрите продовження (63% у групі арипіпразолу та 74% у групі оланзапіну). Не було статистично значущих відмінностей показників ефективності між двома групами лікування, тобто арипіпразол не поступався потужному ААП оланзапіну за тривалої підтримувальної терапії шизофренії [10].
Арипіпразол добре переносився пацієнтами, котрі брали участь у коротко- та довготривалих дослідженнях, асоціювався з нижчими показниками підвищеного рівня пролактину, ніж рисперидон, галоперидол, перфеназин та оланзапін, а також стабільно меншими показниками екстрапірамідних ефектів порівняно з галоперидолом або перфеназином. Набрання маси тіла та побічні ефекти з боку метаболізму спостерігалися частіше при застосуванні оланзапіну, ніж арипіпразолу. Арипіпразол мав сприятливіший профіль (аніж рисперидон) щодо подовження інтервалу QTc на кардіограмі. Повідомлялося про рідкісні випадки злоякісного нейролептичного синдрому, а також про випадки галактореї, хоча остання спонтанно зникала за тривалого застосування арипіпразолу [10].
Біполярний розлад
Ефективність за короткочасного лікування гострого маніакального стану чи змішаних епізодів (3 тиж) було встановлено порівняно з плацебо [13, 14]. В обох випробуваннях арипіпразол був ефективним у зменшенні маніакальних симптомів; це продемонстровано значним поліпшенням загальних балів за рейтинговою шкалою манії Янга (YMRS) уже з 4-го дня, що тривало до кінцевої точки спостереження. Субаналізи довели, що арипіпразол був однаково ефективним у пацієнтів із маніакальними чи змішаними епізодами, у хворих із психотичними симптомами чи без них, а також у пацієнтів зі швидкою циклічністю фаз розладу.
12-тижневе контрольоване дослідження виявило зіставну ефективність арипіпразолу з галоперидолом через 3 тиж гострого лікування, але перевагу над галоперидолом – через 12 тиж [15]. 26-тижневе випробування профілактики рецидивів продемонструвало, що арипіпразол перевершує плацебо в запобіганні рецидиву манії, але не депресії [16].
Арипіпразол добре переноситься пацієнтами з біполярним розладом. Хоча скарги на акатизію та розлади з боку шлунково-кишкового тракту з’являлися на початку лікування в деяких пацієнтів, ці симптоми в багатьох випадках були обмеженими в часі. Галоперидол асоціювався з більшими показниками екстрапірамідних розладів, аніж арипіпразол [10].
Настанови з лікування манії, опубліковані у 2009 р. Всесвітньою федерацією товариств біологічної психіатрії (WFSBP), й оновлені рекомендації Канадської мережі з лікування розладів настрою та тривоги (CANMAT), відредаговані у 2013 р. за участю Міжнародного товариства з біполярних розладів, включають арипіпразол до засобів лікування, котрі мають найвищий рівень доказів щодо ефективності та переносимості [17, 18].
Лікування біполярного розладу арипіпразолом на первинній ланці
Практичні дослідження, проведені в умовах первинної медичної допомоги, виявили, що біполярні розлади є досить поширеними та недостатньо розпізнаються. У 30% амбулаторних пацієнтів, які лікуються від депресії на первинній ланці, насправді причиною симптомів може бути депресивна фаза біполярного розладу [19]. Біполярний розлад часто маніфестує депресивними чи змішаними симптомами (на відміну від класичної картини суто гіпоманіакальних або маніакальних симптомів). Низка особливостей може допомогти лікарям первинної ланки запідозрити біполярний розлад і своєчасно скерувати пацієнта до психіатра. Це важливо, оскільки підходи до лікування суттєво різняться.
Клінічні особливості біполярного розладу включають ранній дебют із початком у віці <25 років, сімейний анамнез біполярного розладу, часто повторювані порушення настрою (особливо великі депресивні епізоди) та деякі особливості депресії (атипові симптоми), як-от гіперфагія, збільшення маси тіла й гіперсомнія. Крім того, індукована антидепресантами манія чи гіпоманія, післяпологовий психоз в анамнезі, відсутність реакції на антидепресанти та помітна сезонність епізодів також можуть допомогти лікарям первинної медичної ланки диференціювати біполярний розлад від депресії [20].
Настанови з лікування біполярного розладу суттєво різняться й часто швидко стають неактуальними після публікації, проте більшість експертних товариств рекомендують препарати літію, вальпроати або їхню комбінацію як першу лінію лікування для пацієнтів із біполярним розладом 1 та 2 типів із маніакальними чи гіпоманіакальними симптомами [20]. Існує дедалі більше доказів на користь використання антипсихотиків другого покоління при лікуванні біполярного розладу [21]. Антипсихотики другого покоління, включаючи рисперидон, оланзапін, кветіапін, зипразидон й арипіпразол, були схвалені для лікування гострої манії. Незважаючи на те що психіатри є головними фахівцями, котрі призначають ці препарати, їхні ефективність, безпека й переносимість не виключають можливості початку та продовження лікування в умовах первинної медичної допомоги [1, 20].
Наразі доза арипіпразолу, затверджена для гострого та підтримувального лікування гострих маніакальних і змішаних епізодів при біполярному розладі 1 типу, становить 15-30 мг/добу. Спочатку пацієнтам може знадобитися менша доза, щоби зменшити ризик розвитку побічних ефектів, але потрібно враховувати затримку настання терапевтичного ефекту. Важливо, що пацієнти, котрі спостерігаються в клінічній практиці, часто відрізняються від хворих, які брали участь у клінічних випробуваннях, тому можуть потребувати різних стратегій дозування як у стаціонарних, так і в амбулаторних умовах лікування. Арипіпразол у початковій дозі 15 мг/добу (з можливістю збільшення до максимальної дози 30 мг/добу) є ефективним і добре переноситься за гострої біполярної манії, але ця доза може бути занадто високою для пацієнтів із біполярною депресією [22]. Зокрема, такі пацієнти мають вищу чутливість до розвитку акатизії (клінічний синдром, який характеризується постійним або періодичним неприємним відчуттям внутрішнього рухового неспокою, потребою рухатися чи змінювати позу). Саме тому припускають, що нижчі початкові дози арипіпразолу в межах 2-5 мг/добу можуть знадобитися для мінімізації екстрапірамідних розладів у депресивній фазі біполярного розладу [23].
Арипіпразол може бути особливо корисним для пацієнтів із біполярним розладом із наявними порушеннями обміну речовин або тих, хто має підвищений ризик несприятливих метаболічних ефектів. До таких груп ризику можуть належати особи з надлишковою масою тіла чи ожирінням, а також хворі з порушеннями толерантності до глюкози, цукровим діабетом 2 типу чи гіперліпідемією [20].
Роль первинної ланки в лікуванні шизофренії: від розпізнавання симптомів до покращення прогнозу
Більшість людей із шизофренією довго спостерігаються в лікаря первинної ланки до того, як вони отримують направлення до спеціаліста з психічного здоров’я. Встановлено, що пацієнти з шизофренією в 6 разів частіше звертаються до лікарів первинної медичної ланки до розвитку першого епізоду психозу, ніж люди без шизофренії. Навчання розпізнаванню симптомів і роботі з короткими шкалами для скринінгу шизофренії може підвищити рівень кваліфікації лікарів первинної ланки й, можливо, забезпечить більш раннє втручання, що значно покращить якість життя хворих та їхніх сімей [24].
Зазвичай симптоми вперше проявляються між пізнім юнацьким віком і серединою 30-х років життя. Розрізняють дві основні категорії симптомів: позитивні та негативні, а також когнітивні розлади, що можуть передувати психозу, невпинно поглиблюються з часом і прогресують з кожним епізодом загострення [25]. Критерії діагнозу шизофренії включають ознаки та симптоми тривалістю щонайменше півроку, включаючи не менш ніж 1 міс позитивних і негативних симптомів активної фази [26]. Марення, галюцинації, дезорганізована мова та дезорганізована поведінка є прикладами позитивних симптомів. До негативних симптомів належать зменшення діапазону й інтенсивності вираження емоцій (сплощення афекту) та зменшення ініціації цілеспрямованої діяльності.
Антипсихотичні ліки становлять першу лінію терапії шизофренії, зазвичай ефективно усувають позитивні симптоми, але терапія пов’язана з низкою побічних ефектів, включаючи екстрапірамідні симптоми та метаболічні зміни. Пацієнти, котрі отримують антипсихотичні препарати, особливо препарати другого покоління (атипові), повинні регулярно контролюватися щодо метаболічних показників і серцево-судинних факторів ризику; саме в цьому полягає важлива роль лікарів первинної ланки, котрі спостерігають пацієнтів після обстеження та призначення лікування психіатрами. Слід регулярно оцінювати індекс маси тіла, рівень глюкози натще й ліпідні профілі, а також працювати над мінімізацією цих та інших факторів серцево-судинного ризику [25]. У контексті переносимості перевагами арипіпразолу є нижчі ризики розвитку метаболічних порушень (порівняно з ААП оланзапіном), а також менший вплив на провідність серця (інтервал QT) порівняно з рисперидоном. Ураховуючи зіставну клінічну ефективність, арипіпразол є вдалим вибором для довготривалої терапії шизофренії на амбулаторному етапі [10].
Арипіпразол ODT – зручність і прихильність
Лікарська форма таблеток, які диспергуються в ротовій порожнині (ODT), є прогресивним кроком назустріч потребам пацієнтів, яким призначена довготривала терапія антипсихотиками; вони швидко розчиняються в роті, не потребують запивання водою та ковтання цілої таблетки, що зручно для пацієнтів і може покращувати прихильність до терапії. За допомогою спеціальних досліджень доведено, що арипіпразол ODT має параметри фармакокінетики, котрі дуже схожі на параметри стандартної таблетки [27]. Нещодавно в дослідженні з моделюванням економічних ефектів лікування шизофренії в Китаї продемонстровано переваги арипіпразолу ODT над арипіпразолом та оланзапіном у стандартних таблетках щодо вартості реабілітованих років життя з поправкою на якість життя (QALY) [28].
В Україні арипіпразол ODT у дозуваннях 10, 15 і 30 мг представлений ПрАТ «Фармацевтична фірма «Дарниця» під торговою назвою Мінтегра. Лікарський засіб показаний для лікування шизофренії в дорослих, маніакальних епізодів середнього та тяжкого ступенів за біполярного розладу 1 типу, а також для запобігання новим маніакальним епізодам у дорослих, які раніше перенесли маніакальні епізоди та відповідали на лікування арипіпразолом. Поєднання швидкого антипсихотичного ефекту (з 4-го дня лікування за гострої манії) та сприятливого профілю безпеки дають змогу вважати арипіпразол препаратом вибору для застосування як в умовах спеціалізованого стаціонару, так і на первинній ланці медичної допомоги.
Список літератури знаходиться в редакції.
Підготував Ігор Петренко
Медична газета «Здоров’я України 21 сторіччя» № 7 (500), 2021 р.
СТАТТІ ЗА ТЕМОЮ Психіатрія
У березні відбулася науково-практична конференція «Мультидисциплінарний підхід до проблемних питань неврології та психіатрії: нові стратегії лікування. Стрес-асоційовані розлади – виклики сьогодення». Захід був присвячений питанням вирішення проблем психічного та неврологічного характеру як однієї з загроз сучасного суспільства. ...
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....