Ведення пацієнтів із ревматологічними автоімунними, запальними та метаболічними захворюваннями кісток на тлі COVID‑19
Національний інститут охорони здоров’я і досконалості медичної допомоги Великої Британії (NICE) торік розробив короткі рекомендації щодо ведення осіб із ревматологічними автоімунними, запальними та метаболічними захворюваннями кісток на тлі інфекції COVID‑19. У березні 2021 р. документ було доповнено положеннями настанови Національної служби охорони здоров’я Великої Британії (NHS) із ревматології для пацієнтів під час пандемії коронавірусу. Рекомендації створено на основі ретельного розгляду наявних доказів, національних та міжнародних настанов, клінічних суджень фахівців із досвідом ведення хворих з огляду на пандемію COVID‑19. Документ покликаний забезпечити максимальну безпеку пацієнтам та медичному персоналу, допомогти лікарям при прийнятті рішень щодо оптимальної терапії, містить поради із захисту та самоізоляції, а також рекомендації з організації медичної допомоги на основі поширеності COVID‑19. Спеціалісти мають будувати клінічні судження, ґрунтуючись на власному досвіді, індивідуальних особливостях, потребах та уподобаннях хворих. Пропонуємо до вашої уваги короткий виклад поточних рекомендацій.
Комунікація з пацієнтами та мінімізація ризику
Необхідна регулярна комунікація з пацієнтами для підтримання їхнього психологічного стану, зменшення занепокоєння та страху, які вони можуть відчувати із приводу COVID‑19. При цьому слід звести до мінімуму безпосереднє контактування із хворими: скоротити кількість візитів до лікаря, спілкуватися за допомогою телефону або відеозв’язку, текстового повідомлення чи електронної пошти. Також пацієнтам слід мінімізувати купівлю ліків в аптеках, приміром шляхом користування службами доставки. За можливості доцільно збільшити доступ до забору зразків крові на рівні громади.
У разі виникнення будь-яких питань із приводу ревматологічних препаратів або погіршення стану пацієнтам слід рекомендувати звертатися до лікаря-ревматолога (або, якщо неможливо зв’язатися, до служби первинної медичної допомоги). Особам із ревматологічними автоімунними, запальними захворюваннями та метаболічними розладами кісткової тканини, які обов’язково мають відвідувати медичні установи, слід наполегливо радити дотримуватися соціальної дистанції та запобіжних заходів як надзвичайно вразливим групам хворих щодо інфікування COVID‑19.
Пацієнти без підтвердженого COVID‑19
Якщо пацієнти мають відвідувати ревматологічне відділення, слід рекомендувати їм, за можливості, приходити до лікарні без члена сім’ї або опікуна та користуватися власним транспортом, щоб знизити ризик зараження або поширення інфекції COVID‑19. Дітей має супроводжувати лише хтось один із батьків чи опікун. Варто мінімізувати ймовірність інфікування пацієнтів шляхом заохочення не приїжджати раніше призначеного часу та надсилання SMS-повідомлень, коли лікар готовий їх прийняти, щоб хворі могли зачекати на вулиці або в автівці. Також необхідно забезпечити для таких пацієнтів «зелений коридор» через лікарню до відділення та скоротити, а в ідеалі – виключити час, який вони проводять у місцях очікування. Під час перебування у клініці хворим слід оперативно надати медичну допомогу / провести консультацію та швидко призначити лікування.
Пацієнти із підозрюваним або підтвердженим COVID‑19
Слід мати на увазі, що у хворих, які отримують імуносупресанти, інколи зустрічаються атипові прояви COVID‑19. Наприклад, в осіб, які приймають преднізолон, лихоманка може не розвиватися, а в тих, хто лікується інгібіторами інтерлейкіну 6, імовірна відсутність підвищення рівня С-реактивного білка. Якщо у пацієнта, в якого раніше не було підтверджено COVID‑19 або підозрюється наявність інфекції, при зверненні до лікаря мають місце відповідні симптоми, потрібно дотримуватися рекомендацій щодо виявлення та первинного клінічного ведення можливих випадків. Вони включають також інформацію про тестування та ізоляцію хворих.
Ведення пацієнтів із підозрюваним або підтвердженим COVID‑19 слід здійснювати з огляду на відповідні настанови щодо профілактики та контролю інфекції на локальному рівні. Вони також містять рекомендації щодо переведення/транспортування пацієнтів та терапевтичні варіанти для амбулаторних хворих.
Для всіх пацієнтів із підозрюваним або підтвердженим COVID‑19 рекомендовано:
- продовжувати терапію гідроксихлорохіном та сульфасалазином;
- уникати раптового припинення застосування преднізолону;
- робити ін’єкції кортикостероїдів лише пацієнтам зі значною активністю захворювання і за відсутності альтернативних варіантів;
- мати на увазі, що у деяких осіб із ревматичними патологіями та підтвердженим COVID‑19, які тривалий час отримують кортикостероїди, наявний ризик надниркового кризу, та, відповідно, потрібне використання кортикостероїдів у вищій дозі.
Дорослі пацієнти мають тимчасово припинити застосовувати інші протиревматичні хворобомодифікувальні препарати, інгібітори янус-кінази та біологічну терапію і звернутися до ревматолога для уточнення лікування. Залежно від періоду напіввиведення деяких ліків, імуносупресія може тривати деякий час після припинення терапії. Для отримання детальнішої інформації слід ознайомитися з інструкціями для медичного застосування окремих препаратів.
Якщо у пацієнта діагностовано COVID‑19, і його не було ізольовано до відвідування лікаря або госпіталізації, потрібно дотримуватися рекомендацій для медичних працівників на локальному рівні.
Рекомендації з лікування
Необхідно обговорити з кожним пацієнтом переваги терапії порівняно з ризиком інфікування COVID‑19. Клініцист має вирішити, чи потрібні зміни в лікуванні (якщо так – які саме) під час пандемії, зокрема щодо дозування, способу введення та механізму дії. Варто заохочувати спільне прийняття рішень лікарем та пацієнтом стосовно оптимальної терапії. При цьому клініцист має враховувати доступність медичних ресурсів та препаратів для хворих. Якщо пацієнти отримують або збираються отримувати імуносупресивне лікування, їм слід дотримуватися рекомендацій щодо вакцинації проти COVID‑19.
Клінічне рішення на основі ризику
При прийнятті рішення щодо ініціювання лікування препаратом, який впливає на імунну відповідь, слід обговорити ризики та переваги із хворим або його батьками/опікунами. Необхідно враховувати наступні моменти у контексті COVID‑19:
- чи щеплені пацієнти від COVID‑19;
- стан пацієнтів (слід зважати на те, що в окремих хворих можуть бути наявні додаткові фактори ризику, через які їх слід віднести до групи вищого ризику);
- яка терапія застосовується; використання імуносупресантів може бути важливішим для визначення ризику, ніж основний стан хворого;
- будь-які додаткові фактори ризику: застосування препаратів у високих дозах, лікування декількома імуносупресантами, захворювання в активній фазі;
- супутні патології або ускладнення, наприклад інтерстиціальне захворювання легень, як-то легеневий фіброз, легенева гіпертензія, слабкість дихальних м’язів, астма, хронічне обструктивне захворювання легень, хвороби серця, гломерулонефрит або порушення функції нирок, нейтропенія, патологія печінки, цукровий діабет, ішемічна хвороба серця або гіпертонія;
- вагітність;
- літній вік (після 70 років).
Доцільно враховувати той факт, що в осіб з автоімунними захворюваннями сполучної тканини або васкулітом можуть бути наявні такі ускладнення, як слабкість дихальних м’язів, інтерстиціальне захворювання легень, легенева гіпертензія або хвороба серця, що може підвищити ризики, пов’язані з COVID‑19.
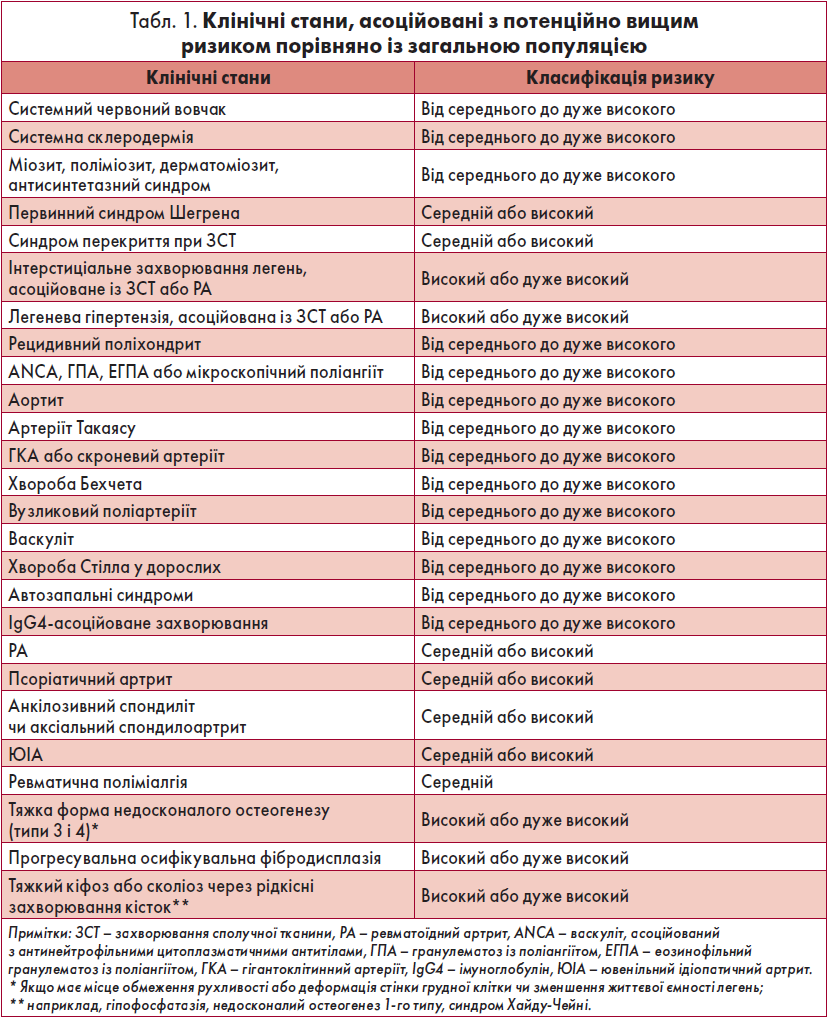
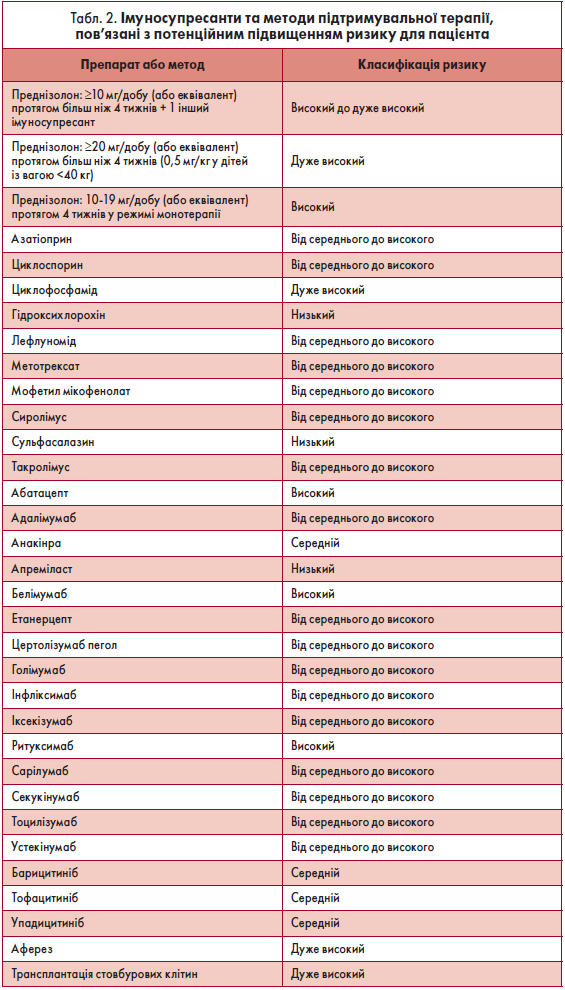
Клінічні стани, асоційовані з потенційно вищим ризиком порівняно із загальною популяцією, наведені у таблиці 1. Імуносупресанти й методи підтримувальної терапії, пов’язані з потенційним підвищенням ризику для пацієнта, представлені у таблиці 2.
Застосування лікарських засобів
Нестероїдні протизапальні препарати. Пацієнтам, які застосовують нестероїдні протизапальні препарати із приводу хронічного стану, як-то ревматоїдний артрит, лікування не рекомендовано припиняти.
Кортикостероїди. Хворі, які приймають преднізолон, не мають раптово припиняти терапію. Перевагу слід віддавати пероральним кортикостероїдам. Внутрішньовенне (в/в) або внутрішньом’язове застосування кортикостероїдів (наприклад, метилпреднізолону) є доцільним лише тоді, коли користь перевищує ризик. Детальніші рекомендації щодо використання кортикостероїдів представлені у настанові Британського товариства ревматологів (BSR) стосовно ведення пацієнтів із захворюваннями опорно-рухового апарату та ревматичними патологіями.
Біологічна терапія. Важливо оцінити, чи можливо перевести пацієнтів, які отримують препарати у в/в формі, на ті самі ліки для підшкірного введення. Якщо такої нагоди немає, слід обговорити із хворим альтернативну терапію лікарськими засобами для підшкірного застосування. Необхідно визначити, чи можливо зменшити підтримувальне лікування ритуксимабом до 1 введення або подовжити час між терапевтичними курсами. Крім того, в осіб зі стабільним захворюванням доцільно оцінити, чи є імовірність припинити підтримувальну терапію ритуксимабом або перейти на альтернативний імуносупресант. Перш ніж приймати рішення, клініцист має обговорити з пацієнтом можливі клінічні результати різних варіантів лікування.
Імуноглобуліни. Потрібно оцінити, чи можливе зниження частоти в/в введення імуноглобулінів у пацієнтів, які користуються службами із денного догляду.
Бісфосфонати та деносумаб. Не рекомендовано відстрочувати лікування деносумабом. Терапію золедронатом можна відкласти на строк до шести місяців.
Препарати для лікування дигітальної виразкової хвороби. Необхідно переконатися, що пацієнти, які застосовують простагландини в/в (наприклад, ілопрост, епопростенол), отримують силденафіл у максимальній дозі. Варто оцінити, чи можна перевести таких хворих на бозентан.
Фармакологічний моніторинг
Для кожного конкретного хворого важливо визначити, чи безпечно збільшувати часові інтервали між аналізами крові для фармакологічного моніторингу. Пацієнти, які починають приймати новий протиревматичний хворобомодифікувальний препарат, мають дотримуватися рекомендацій щодо моніторингу показників крові. За відсутності такої можливості їм варто звернутися до відповідного спеціаліста по консультацію.
Модифікація терапевтичних заходів
Лікарі мають радити пацієнтам із ревматологічними автоімунними, запальними захворюваннями та метаболічними розладами кісткової тканини, що визначені як група дуже високого ризику стосовно ураження COVID‑19, дотримуватися запобіжних заходів, самоізоляції та соціальної дистанції відповідно до рекомендацій на локальному рівні. Рішення щодо внесення змін до медичних послуг, зокрема, зупиняти чи продовжувати їх надання, слід приймати на організаційному рівні в міру загострення ситуації. Рекомендовано продовжувати забезпечення основними медичними послугами, як-то консультації ревматолога (із приводу ревматологічних патологій, захворювань сполучної тканини та метаболічного захворювання кісток); парентеральне введення ліків у денному стаціонарі; аналізи крові для фармакологічного моніторингу; виклик лікаря додому для термінового огляду пацієнта; надання нових ін’єкційних методів лікування та підтримка хворих.
Доцільно проводити онлайн-наради із залученням ревматологів та мультидисциплінарних команд для обговорення лікування складних клінічних випадків, необхідності застосування дороговартісних ліків тощо. Також варто налагодити телефонний зв’язок між фахівцями-ревматологами, медичними працівниками, які володіють відповідними навичками / знаннями, та персоналом первинної медико-санітарної допомоги для надання професійних консультацій щодо пацієнтів.
Лікарі мають розмежовувати невідкладні та екстрені ситуації в осіб із захворюваннями опорно-рухового апарату, що потребують підвищеної уваги, ургентного лікування й термінового направлення для надання вторинної медичної допомоги. Пріоритетною для реабілітації є когорта пацієнтів, які мають перелом або нещодавно перенесли планову операцію, а також хворі зі складними потребами.
Для отримання вторинної медичної допомоги направляються амбулаторні пацієнти із підозрою на запальний артрит, автоімунні захворювання сполучної тканини та васкуліт (включно з гігантоклітинним артеріїтом); якщо хворий не потребує консультації за допомогою телефону чи онлайн-зв’язку, його викликають на прийом до лікаря. У разі необхідності подальшого нагляду за пацієнтом (наприклад, при поточних та нових загостреннях, для корегування лікування), слід розглянути можливість проведення телефонних або віртуальних консультацій із візитом до лікаря у майбутньому за потреби.
Необхідно визначити пріоритетних хворих для поступлення до денного стаціонара з огляду на їхній стан (наприклад, у разі нових або постійних загострень, рецидивів, потребі у внутрішньовенному індукційному лікуванні).
Дії працівників у галузі охорони здоров’я
Медичні працівники, що беруть участь у консультуванні, оцінці та догляді за пацієнтами, в яких підозрюється чи підтверджено COVID‑19, повинні дотримуватися рекомендацій на локальному рівні щодо профілактики та боротьби з інфекцією. Зокрема, вони містять інформацію про використання засобів індивідуального захисту, включно зі вказівками щодо надягання та зняття.
Якщо лікар перебуває на самоізоляції, він має надалі проводити телефонні або відеоконсультації з пацієнтами та відвідувати віртуальні зустрічі мультидисциплінарних команд, виявляти хворих, в яких є можливими дистанційний нагляд і лікування, а також тих, хто потребує підтримки тощо. Необхідний регулярний зв’язок із медичним персоналом для контролю та підтримки їхнього психічного благополуччя.
Підготувала Олена Коробка
Оригінальний текст документа читайте на сайті www.nice.org.uk
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 2 (75) 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....