Хвороба Паркінсона: як відрізнити від вторинного паркінсонізму, підтвердити діагноз та призначити оптимальне лікування
Хвороба Паркінсона (ХП) – серйозне дегенеративне захворювання нервової системи, внаслідок якого відбуваються повільно прогресуюче руйнування і загибель нейронних клітин головного мозку. Пропонуємо до вашої уваги огляд доповідей від провідних вітчизняних фахівців, в яких було висвітлено найактуальнішу інформацію про коректну діагностику та терапевтичну тактику при веденні пацієнтів із ХП.
Клінічні діагностичні критерії ХП
 Цьогоріч навесні у межах вебінарів від ГО «Украінська медична академія», присвячених Всесвітньому дню боротьби із ХП, завідувач неврологічного відділення Львівської обласної клінічної лікарні, к. мед. н. Янош Євгенович Саноцький виступив із доповіддю, в якій акцентував увагу на клініко-діагностичних критеріях ХП (Postuma et al., 2015). За словами спікера, клінічно встановлений діагноз ХП потребує наявності абсолютних критеріїв включення та принаймні двох допоміжних, а також відсутності абсолютних критеріїв виключення й «червоних прапорців». Клінічно вірогідний діагноз ХП встановлюють на підставі наявності абсолютних критеріїв включення та «червоних прапорців», урівноважених допоміжними (у пропорції 1:1 або 2:2 відповідно).
Цьогоріч навесні у межах вебінарів від ГО «Украінська медична академія», присвячених Всесвітньому дню боротьби із ХП, завідувач неврологічного відділення Львівської обласної клінічної лікарні, к. мед. н. Янош Євгенович Саноцький виступив із доповіддю, в якій акцентував увагу на клініко-діагностичних критеріях ХП (Postuma et al., 2015). За словами спікера, клінічно встановлений діагноз ХП потребує наявності абсолютних критеріїв включення та принаймні двох допоміжних, а також відсутності абсолютних критеріїв виключення й «червоних прапорців». Клінічно вірогідний діагноз ХП встановлюють на підставі наявності абсолютних критеріїв включення та «червоних прапорців», урівноважених допоміжними (у пропорції 1:1 або 2:2 відповідно).
Абсолютні критерії включення при встановленні діагнозу ХП:
1. Паркінсонізм – це брадикінезія в поєднанні з тремором спокою та/або ригідністю. Однак спікер наголосив, що у 25% осіб похилого віку можуть виявлятися легкі паркінсонічні прояви, які не свідчать про ХП. Додатково слід враховувати, що паркінсонічні прояви бувають спричинені іншими патологіями (як-то артрит, астенія тощо).
Брадикінезія характеризується сповільненістю рухів та зменшенням амплітуди/швидкості в міру продовження рухів. Хоча брадикінезія додатково проявляється залученням м’язів обличчя та аксіальної ділянки тіла, патерна ходьби, голосу, для встановлення діагнозу ХП повинна бути задокументована наявність власне брадикінезії кінцівок.
2. Ригідність, яку оцінюють за допомогою повільних пасивних рухів у великих суглобах кінцівок та шиї. Жорсткість при ригідності нагадує опір «свинцевої труби» (тобто відрізняється від такого за спастичності/паратонії та не залежить від швидкості руху). Слід пам’ятати, що наявність ізольованого феномена «зубчастого колеса» без жорсткості «свинцевої труби» не відповідає поняттю ригідності та свідчить на користь тремору.
3. Тремор спокою, що являє собою тремтіння з частотою до 4‑6 Гц у повністю розслабленій кінцівці та зникає під час довільного руху. Варто пам’ятати, що кінетичний та постуральний тремор не відповідають критеріям паркінсонічного.
Доповідач підкреслив, що важливо розуміти – діагностування паркінсонізму не означає підтвердження ХП, оскільки попередньо необхідно впевнитися у відсутності абсолютних критеріїв виключення, до яких належать:
- виразні мозочкові симптоми: мозочкова хода, атаксія кінцівок, окорухові мозочкові симптоми (ністагм, гіперметричні сакади).
- параліч вертикального над’ядерного погляду вниз.
- діагностування ймовірного поведінкового варіанта лобно-скроневої деменції або первинної прогресуючої афазії, визначеної протягом перших п’яти років захворювання.
- ознаки паркінсонізму нижньої половини тіла, наявні протягом більш ніж трьох років.
- лікування блокатором дофамінових рецепторів або засобом, що руйнує дофамін, у дозі та часовому періоді, який відповідає медикаментозному паркінсонізму (як-от нейролептики, протиблювотні засоби, гіпотензивні препарати, особливо резерпін, меншою мірою – блокатори кальцієвих каналів, психостимулятори, антидепресанти, холіноміметики, астиконвульсанти, снодійні).
- відсутність помітної реакції на леводопу у високих дозах незважаючи на принаймні середній ступінь тяжкості захворювання.
- нормальна функціональна нейровізуалізація пресинаптичних дофамінергічних структур за допомогою сканування транспортера дофаміну або позитронно-емісійної томографії.
Серед додаткових критеріїв, що підтверджують діагноз ХП, слід виділити чітку позитивну реакцію на дофамінергічну терапію (помітне поліпшення зі збільшенням дози або значне погіршення з її зменшенням), яка свідчить на користь «пресинаптичного» порушення передачі сигналу за допомогою дофаміну внаслідок його дефіциту, що характерно для ХП та деменції з тільцями Леві, а також наявність індукованої леводопою дискінезії. Окрім того, спостерігаються тремтіння кінцівки у стані спокою, задокументоване при клінічному обстеженні (при поточному чи в минулому), зниження або втрата нюху.
Своєю чергою привернути увагу та направити діагностичний пошук для ретельнішого підтвердження ХП має наявність «червоних прапорців», таких як:
- Швидке прогресування порушення ходи, що призводить до використання інвалідного візка впродовж п’яти років від початку хвороби. За словами Я.Є. Саноцького, з метою зменшення швидкості нейродегенерації при ХП оптимальним є призначення лікарських засобів, що довели нейропротективну ефективність та легкий хворобомодифікувальний ефект. Таким препаратом є разагілін.
- Повна відсутність прогресування рухових симптомів або ознак протягом ≥5 років, якщо стабільність не пов’язана з лікуванням.
- Рання бульбарна дисфункція (тяжка дисфонія, дизартрія, дисфагія перші 5 років).
- Iнспіраторна дихальна дисфункція.
- Тяжка вегетативна недостатність у перші п’ять років ХП: ортостатична гіпотензія, затримка або нетримання сечі (виключенням є стрес-нетримання сечі у жінок та затримка сечі, пов’язана із захворюваннями передміхурової залози у чоловіків).
- Дистонічні порушення: антероколіс (дистонічний) або контрактури у кистях, нижніх кінцівках перші 10 років хвороби.
- Падіння (принаймні одне на рік) через порушення балансу протягом трьох років від початку ХП.
- Відсутність будь-якого з типових немоторних симптомів ХП, незважаючи на п’ятирічну тривалість захворювання, як-то порушення сну, вегетативна дисфункція, гіпосмія, психічні порушення.
- Ознаки ураження пірамідного тракту (наявність пірамідних знаків, спастичності тощо).
- Двобічний симетричний паркінсонізм, що притаманніший екзогенному паркінсонізму або іншим дегенеративним хворобам.
Діагностична оцінка ХП
 Лікарка-неврологиня Львівського обласного центру екстрапірамідних порушень нервової системи неврологічного відділення Львівської обласної клінічної лікарні Олена Олексіївна Кріпчак зупинилася детальніше на діагностичному процесі. Так, одним із ключових принципів діагностування є відстеження часу появи немоторних симптомів та прицільне виявлення всього спектра моторних проявів. Із цією метою може бути використано уніфіковану шкалу оцінки ХП Міжнародного товариства дослідження рухових розладів (MDS-UPDRS), що включає аналіз 50 аспектів, пов’язаних із ХП, та складається з чотирьох частин:
Лікарка-неврологиня Львівського обласного центру екстрапірамідних порушень нервової системи неврологічного відділення Львівської обласної клінічної лікарні Олена Олексіївна Кріпчак зупинилася детальніше на діагностичному процесі. Так, одним із ключових принципів діагностування є відстеження часу появи немоторних симптомів та прицільне виявлення всього спектра моторних проявів. Із цією метою може бути використано уніфіковану шкалу оцінки ХП Міжнародного товариства дослідження рухових розладів (MDS-UPDRS), що включає аналіз 50 аспектів, пов’язаних із ХП, та складається з чотирьох частин:
- Немоторні аспекти щоденного життя.
- Моторні аспекти щоденного життя.
- Дослідження рухових функцій.
- Моторні ускладнення.
Особливу увагу О.О. Кріпчак привернула до ІІІ частини MDS-UPDRS, яка дозволяє оцінити рухову функцію пацієнта завдяки використанню шкали Хен і Яра – загальновживаного інструменту для оцінки прогресування ХП (Hoehn, Yahr, 1967). У 1989 р. шкалу було модифіковано з додаванням стадій 1,5 та 2,5 для опису проміжного перебігу захворювання:
- стадія 0 – немає ознак захворювання;
- стадія 1 – однобічні прояви паркінсонічних симптомів;
- стадія 1,5 – однобічні прояви із втягненням тулуба;
- стадія 2 – двобічні прояви без постуральної нестійкості;
- стадія 2,5 – м’які двобічні прояви зі збереженням здатності долати ретропульсію;
- стадія 3 – легко чи помірно виражені двобічні прояви, незначна постуральна нестійкість, фізична незалежність;
- стадія 4 – виразна неспроможність, однак пацієнт може ходити і стояти без сторонньої допомоги;
- стадія 5 – хворий прикутий до крісла або ліжка.
Визначення стадії за шкалою Хен і Яра є важливим, оскільки дає можливість оцінити темп прогресування ХП: швидкий – зміна стадій відбувається протягом <2 років; помірний – 2‑5 років, повільний – більш ніж 5 років.
Підкреслюючи важливість вчасної діагностики, доповідачка наголосила на необхідності звертати увагу на моторні прояви в недомінантній кінцівці, тривалий больовий синдром у різних частинах тіла, біль у плечі, що не реагує на нестероїдні протизапальні засоби, а також сукупність немоторних проявів (як-то депресія, розлади сну, порушення нюху, закрепи), які можуть бути діагностовані лікарями загальної практики або неврологами.
Вторинний паркінсонізм: класифікація та характеристики
 Керівниця Львівського обласного центру екстрапірамідних порушень нервової системи, к. мед. н. Людмила Вікторівна Федоришин висвітлила важливу тему диференційного діагностування екстрапірамідних порушень. Лекторка нагадала слухачам, що паркінсонізм підрозділяють на такі форми:
Керівниця Львівського обласного центру екстрапірамідних порушень нервової системи, к. мед. н. Людмила Вікторівна Федоришин висвітлила важливу тему диференційного діагностування екстрапірамідних порушень. Лекторка нагадала слухачам, що паркінсонізм підрозділяють на такі форми:
- Класична ХП із тільцями Леві (діагностика виключно на основі патоморфологічного дослідження методом мікроскопії): ідіопатична та ювенільна форми.
- Паркінсонізм, пов’язаний з інфекціями: летаргічним енцефалітом, синдромом імунодефіциту людини, пріоновими захворюваннями, нейросифілісом, токсоплазмозом тощо.
- Медикаментозний паркінсонізм через застосування ліків, що блокують дофамінергічний рецептор D2: нейролептиків, метоклопраміду, літію, цинаризину.
- Токсичний паркінсонізм внаслідок отруєння чадним газом, марганцем, ртуттю, ціанідами.
- Посттравматичний: енцефалопатія боксерів, хронічні гематоми.
- Синдром «паркінсонізм-плюс»: мультисистемна атрофія, прогресуючий супрануклеарний параліч, кортикобазальна дегенерація.
- Псевдопаркінсонізм: судинний паркінсонізм, нормотензивна гідроцефалія.
- Паркінсонічний синдром при паранеопластичних процесах, пухлинах головного мозку, гепатоенцефалопатії, гіпотиреоїдизмі, геміатрофії-геміпаркінсонізмі, психогенних розладах.
Основними характеристиками судинного паркінсонізму є симетричний початок, переважання ригідності в аксіальних відділах та нижніх кінцівках, ранній розвиток порушень ходи, зниження постурального рефлексу. Крім того, мають місце ранній розвиток тяжкого псевдобульбарного синдрому, нейрогенних порушень сечовипускання, деменції, афазії, апраксії, астереогнозу, наявність множинних лакунарних інфарктів або геморагічних вогнищ у базальних гангліях, стовбурі, таламусі, а також лейкоареозу, розширених просторів Вірхова – Робіна. На додаток, спостерігається гірша відповідь на леводопу.
Своєю чергою нормотензивна гідроцефалія характеризується зниженням абсорбції ліквору в арахноїдальних грануляціях, що призводить до збільшення вмісту спинномозкової рідини та підвищення тиску в шлуночках мозку. Основними клінічними ознаками є тріада Хакіма – Адамса:
- порушення пересування (труднощі з ініціацією рухів, апраксія ходи, часті падіння);
- когнітивні порушення (сповільнення мислення, вербальної та емоційної відповіді);
- розлади нейрорегуляції сечовипускання.
Іншими симптомами можуть виступати агресія, депресія, манія, галюцинації, обсесивно-компульсивні порушення, синдром Отелло, зміна особистості, патологічний шопінг.
Патогномонічним симптомом є позитивна проба з видаленням 30‑50 мл ліквору при люмбальній пункції, результатом чого є суттєве поліпшення ходи протягом декількох годин або діб, зменшення проявів гіперрефлекторності сечового міхура.
Із лікувальною метою встановлюють вентрикулоперитонеальний шунт, призначають леводопу, толтеродин, донепезил, мемантин.
Нові акценти у традиційному протоколі терапії ХП
 Під час XXII міжнародної науково-практичної конференції «Мультимодальні механізми профілактики, патогенезу й терапії цереброваскулярних і серцево-судинних захворювань», що відбулася у квітні 2021 р., керівниця відділу екстрапірамідних захворювань ДУ «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України», д. мед. н., професорка Ірина Миколаївна Карабань детальніше зупинилася на багатогранності ХП у плані маніфестації клінічних проявів та термінів їх появи:
Під час XXII міжнародної науково-практичної конференції «Мультимодальні механізми профілактики, патогенезу й терапії цереброваскулярних і серцево-судинних захворювань», що відбулася у квітні 2021 р., керівниця відділу екстрапірамідних захворювань ДУ «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України», д. мед. н., професорка Ірина Миколаївна Карабань детальніше зупинилася на багатогранності ХП у плані маніфестації клінічних проявів та термінів їх появи:
- Продромальний період (доклінічна стадія, триває 2‑5 років): порушення фази швидкого сну (REM-фази), закрепи, депресія, тривога, гіпоосмія, гіперсонливість у денний час.
- Ранній період ХП (5‑6 років): моторні прояви (брадикінезія, тремор спокою, ригідність), хронічна втома, больовий синдром, апатія, диплопія, помірні когнітивні розлади.
- Проміжний період ХП (4‑12 років): флуктуації, дискінезії, аксіальні деформації, порушення сечовипускання, ортостатична гіпотензія, фрагментація сну.
- Пізній період ХП (8 років): гіпофонія, дисфагія, постуральна нестійкість, порушення травного тракту, падіння, нетримання сечі, сексуальна дисфункція, деменція, психотичні розлади (галюцинації).
І.М. Карабань зазначила, що раннє виявлення та оптимальна терапія є запорукою ефективного менеджменту пацієнтів із паркінсонічними проявами. У сучасному арсеналі медикаментозної допомоги представлені ліки, що діють на різноманітних рівнях синаптичної трансмісії:
- на пресинаптичному рівні: збільшують вміст дофаміну (препарати леводопи), інгібують декарбоксилазу (бензеразид, карбідопа), інгібують катехол-О-метилтрансферазу (ентакапон, опікапон, толкапон);
- на рівні синапсу: інгібують моноаміноксидазу типу Б (МАО-Б) (селегілін, разагілін, сафінамід);
- на постсинаптичному рівні: активують D1- та D2-рецептори (праміпексол, ропінерол, ротиготин, апоморфін).
Сучасний вибір лікувального засобу ґрунтується на даних доказової медицини та враховує можливість здійснення нейропротекторного ефекту, який чинить препарат праміпексол. На тваринних моделях (примати) in vivo було показано, що праміпексол частково запобігає ураженню нейронів чорної субстанції в моделі індукування нейротоксичності (Iravani et al., 2006). У пацієнтів із ранніми стадіями ХП, які спочатку лікувалися праміпексолом, було продемонстроване менше поглинання маркера дегенерації дофамінових нейронів порівняно з тими, хто отримував леводопу протягом 46 місяців (Parkinson Study Group Investigators, 2002).
Практичний досвід лікування хворих дозволяє стверджувати, що з часом прогресування ХП зменшується терапевтичне вікно впливу леводопи на паркінсонічні прояви. Натомість лікування праміпексолом та іншими агоністами дофамінових рецепторів (Poewe, 2012):
- запобігає феномену зношування порівняно з терапією леводопою;
- знижує ризик розвитку дискінезій;
- неопосередковано стимулює дофамінові рецептори;
- не потребує метаболічної конверсії до дофаміну;
- повністю незалежне від різних метаболічних шляхів, не залучає до взаємодії катехол-О-метилтрансферазу, моноаміноксидазу;
- не залежить від пресинаптичного зберігання в дофамінергічних терміналях;
- характеризується довгим періодом напіврозпаду, більшим часом стимуляції дофамінових рецепторів;
- специфічним для дофамінових рецепторів субтипом (D2/D3), який рідше викликає дискінезії порівнянні з D1-рецепторною активністю.
Неерготамінові агоністи дофаміну (зокрема праміпексол) – перша лінія терапії ХП з раннім початком, оскільки при їх застосуванні мають місце поліпшення контролю моторних симптомів на декілька років та низький ризик моторних ускладнень. Також таке лікування відстрочує застосування леводопи та пов’язаних із нею моторних ускладнень. До того ж праміпексол здатний редукувати депресивну симптоматику, потенційно модифікує клінічну прогресію ХП та має сприятливий профіль переносимості (Yamamoto et al., 2008; Barone et al., 2009).
Комбіноване використання агоністів дофамінових рецепторів та леводопи дозволяє знизити дозу леводопи, зменшити виразність моторних флуктуацій, поліпшити та подовжити період «увімкнення» (Weintraub et al., 2008; Barone et al., 2009).
Беззаперечним є покращення дотримання режиму терапії у разі приймання препаратів один раз на добу порівняно з ліками, котрі призначають для частішого застосування (Grosset et al., 2009). Саме тому в межах плацебо-контрольованого рандомізованого дослідження було встановлено, що більшість (85%) пацієнтів можуть перейти із використання праміпексолу швидкого вивільнення (IR) на праміпексол пролонгованої дії (XR) в однаковій добовій дозі без необхідності адаптації – співвідношення становить 1:1 мг (Rascol et al., 2009).
Професорка зауважила, що переваги праміпексолу XR були вивчені у численних клінічних дослідженнях, що дозволило сформулювати низку висновків:
- Внаслідок порівняння праміпексолу XR, IR та плацебо в межах 33-тижневого дослідження у 523 пацієнтів на четвертому тижні лікування праміпексолом XR було виявлене поліпшення моторних симптомів та показників щоденної активності в осіб із ранньою стадією ХП (Hauser et al., 2009).
- Порівняння праміпексолу XR, IR та плацебо у випробуванні за участю 507 пацієнтів із пізньою стадією ХП, що приймали леводопу та скаржилися на флуктуації, вже на четвертому тижні лікування дозволило виявити поліпшення моторних симптомів та показників щоденної активності на тлі використання праміпексолу XR (Schapira et al., 2011).
- Праміпексол XR забезпечував безперервне постачання дофаміну протягом доби після одноразового приймання, що радикально відрізняє праміпексол XR від праміпексолу IR, який потребує застосування 3 р/добу, причому спостерігаються три нефізіологічних піки вмісту дофаміну (Antonioni et al., 2011).
- Достовірно встановлено вплив праміпексолу на тремор при ХП під час 12-тижневого дослідження за участю 84 хворих на ХП (рання та пізня стадії) із резистентним тремором (Pogarell et al., 2002).
- У низці досліджень показано позитивний вплив праміпексолу на прояви депресії (Левін, 2008).
- Додавання праміпексолу до леводопи суттєво знижує частоту розвитку депресії та ангедонії у пацієнтів із ХП (Lemke et al., 2014). Праміпексол зменшує середню виразність депресивної симптоматики в осіб із ХП на рівні, подібному до дії антидепресанту сертраліну (Barone et al., 2012).
Особливості переходу із праміпексолу негайного вивільнення до форми пролонгованого вивільнення представлені в таблиці.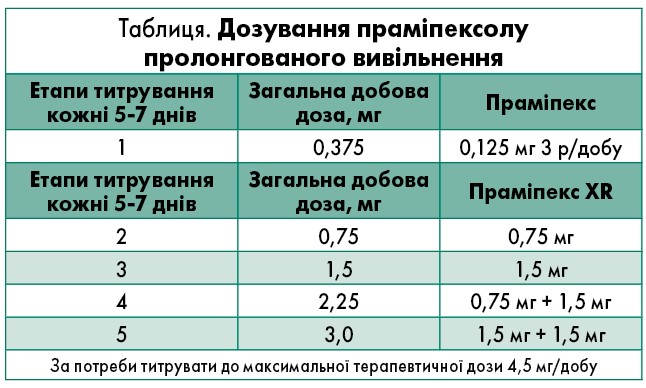
Підсумовуючи, доповідачка зазначила, що праміпексол XR потребує використання один раз на добу, що підвищує прихильність до терапії, забезпечує стабільну концентрацію та безперервну дофамінергічну дію протягом 24 год. Праміпекс XR виробляється в Європі (Іспанія), характеризується підтвердженою біоеквівалентністю з оригінальним праміпексолом та представлений у двох дозуваннях: 0,75 і 1,5 мг, що забезпечує зручне титрування. Перехід із праміпексолу негайного вивільнення на праміпексол пролонгованої форми відбувається одномоментно, без необхідності адаптувати дозу (співвідношення 1:1 мг). Доведено, що терапія праміпексолом XR є ефективною стосовно основних симптомів на ранніх і пізніх стадіях ХП, що значно розширює коло потенційних пацієнтів.
Підготувала Маргарита Марчук
UA-PRAM-PUB-062021-028
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 2 (57) 2021 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
16-17 лютого в Києві відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані запитання про здоров’я жінки в різні вікові періоди». Під час заходу виступили фахівці різних спеціальностей, було обговорено важливі аспекти жіночого здоров’я як психологічного, так і фізичного. Доповіді присвячувалися різноманітним питанням, зокрема репродуктивним проблемам, онкологічним захворюванням, психосоматичним розладам. Під час події виступила засновниця Академії довголіття Dr. Skytalinska, віцепрезидент Асоціації дієтологів України, лікар-дієтолог Оксана Василівна Скиталінська. Доповідь Оксани Василівни була присвячена впливу тривалого стресу на харчування та пов’язані з цим наслідки для здоров’я жінок. Окрім пояснення механізмів негативного впливу стресу, під час доповіді лікарка також надала важливі практичні рекомендації стосовно здорового харчування....
Події останніх 5 років є неабияким викликом для психічного стану кожного українця: спочатку – пандемія коронавірусу та запроваджені через неї карантинні обмеження, а далі – повномасштабне російське вторгнення, що триває уже понад 2 роки. Все це спричиняє погіршення психічного здоров’я населення. Такі надзвичайні ситуації, що характеризуються загрозою з невизначеною тривалістю, створюють масивне стресове навантаження, яке підсилюється відчуттям самотності та відчуженості, підвищують тривожність, а також є підґрунтям розвитку психічних розладів. Відомо, що ці стани порушують розумову діяльність, тобто перешкоджають концентрації та аналізу інформації. ...
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....




