Вітамін D у практиці дитячого ревматолога
 Підвищена увага до вітаміну D у медичному світі загалом і дитячій ревматології зокрема пов’язана з тим, що до кінця XX століття було накопичено наукові дані, які доводять: вітамін D уже не може розглядатися тільки як один із головних регуляторів мінерального обміну в організмі. Він контролює багато видів обміну речовин, процеси проліферації та диференціювання клітин різних тканин, впливає на функціональний стан життєво важливих органів і систем, зокрема кістково-м’язової, серцево-судинної та ін. Вітамін D украй потрібний для нормального зростання й розвитку дитини та здоров’я людини в усі періоди життя.
Підвищена увага до вітаміну D у медичному світі загалом і дитячій ревматології зокрема пов’язана з тим, що до кінця XX століття було накопичено наукові дані, які доводять: вітамін D уже не може розглядатися тільки як один із головних регуляторів мінерального обміну в організмі. Він контролює багато видів обміну речовин, процеси проліферації та диференціювання клітин різних тканин, впливає на функціональний стан життєво важливих органів і систем, зокрема кістково-м’язової, серцево-судинної та ін. Вітамін D украй потрібний для нормального зростання й розвитку дитини та здоров’я людини в усі періоди життя.
Молекулярний механізм дії гормонально активної форми цього вітаміну – кальцитріолу (1,25-дигідроксивітаміну D – 1,25(ОН)2D) реалізується при взаємодії з рецепторами вітаміну D (VDR), що експресуються на різних клітинах, у тому числі імунологічних (макрофагах, дендритних клітинах, Т-лімфоцитах), хондроцитах, синовіоцитах тощо.
Натепер накопичено великий обсяг інформації про те, що вітамін D підтримує фізіологічний стан імунної системи, впливаючи на всі ланки імунної відповіді організму людини. Кальцитріол, взаємодіючи з VDR імунних клітин, пригнічує дозрівання та диференціювання дендритних клітин і секрецію інтерлейкіну‑12 (ІЛ‑12), стимулює фагоцитоз і блокує здатність фагоцитів до презентації антигена, пригнічує процеси проліферації Т-клітин і диференціювання їх у Th1 і Th17, інгібує синтез молекул костимуляції та прозапальних цитокінів, стимулює апоптоз активованих В-лімфоцитів і зменшує синтез автоантитіл, підтримує баланс різних популяцій Т-лімфоцитів і забезпечує формування толерантності організму до антигенів власних тканин за рахунок збільшення Т-регуляторних (Т-reg) клітин (Hewison, 2012).
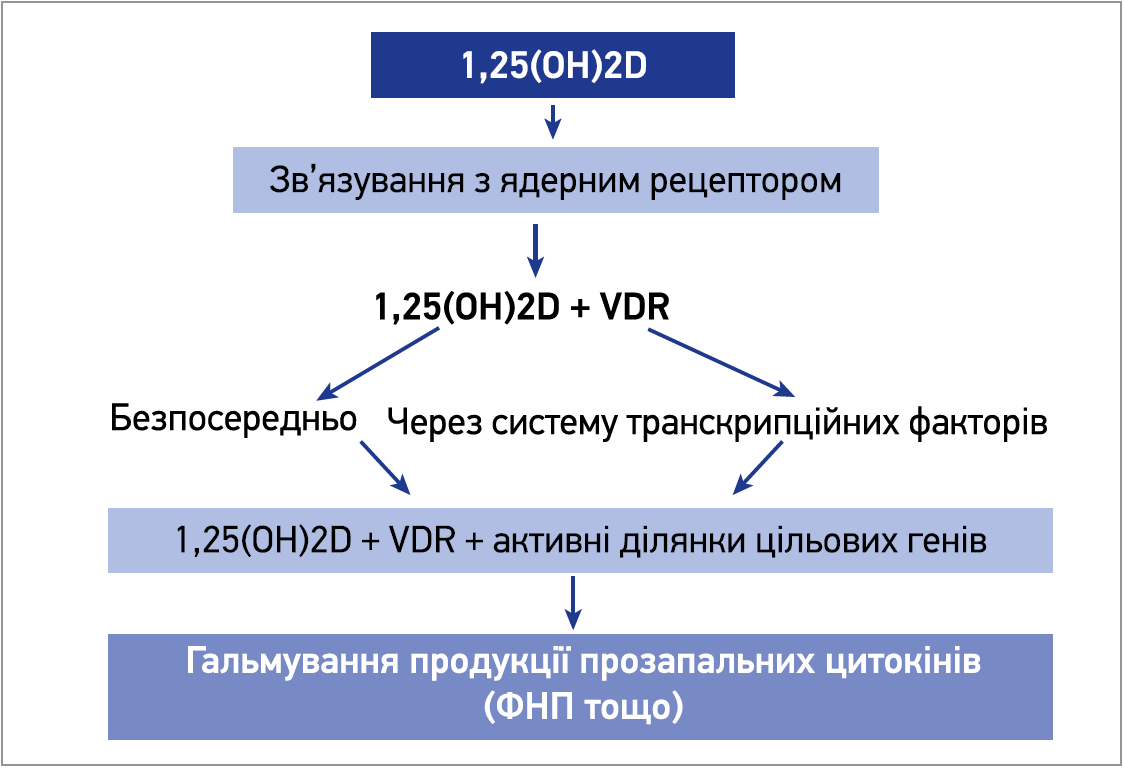
Саме імунорегуляторними ефектами кальцитріолу зумовлений великий інтерес учених і клініцистів до вітаміну D при багатьох захворюваннях, зокрема автоімунних. Імуномодулювальні ефекти вітаміну D реалізуються двома шляхами, основним з яких є геномний. Його механізм наочно простежується на прикладі гальмування синтезу активованими Т-клітинами (Тh1) прозапальних цитокінів (ІЛ‑2, фактора некрозу пухлини (ФНП) тощо). Спочатку 1,25(ОН)2D проникає в клітину та зв’язується з ядерним рецептором (VDR). Цей комплекс безпосередньо чи через систему факторів транскрипції зв’язується з активними ділянками цільових генів і гальмує синтез прозапальних цитокінів, які беруть участь у реакціях запалення та підтримують активність запального процесу в організмі (рис. 1).
Рис. 1. Геномний шлях реалізації імунотропного ефекту вітаміну D
У наш час доведено також вплив вітаміну D на взаємодію й активацію генів, які відповідають за схильність організму до автоімунної патології. Зокрема, виявлено вплив вітаміну D на епістаз гена РТРN2 та перехресні комбінації генів: GC+PTPN2, CYP2R1+VDR, VDR+PTPN2, наявність яких характерна для ювенільного ідіопатичного артриту (ЮІА), ревматоїдного артриту, неспецифічного виразкового коліту й інших автоімунних хвороб. Показано, що активація гена PTHN2 безпосередньо залежить від концентрації вітаміну D у сироватці крові хворих (Ellis, Seurraeh, Li et al., 2013).
Можливий також негеномний механізм дії, коли кальцитріол зв’язується з VDR поверхневих клітинних мембран, модифікує їхні функції, змінюючи функціональний стан імунокомпетентних клітин, але цей шлях дії вітаміну D ще недостатньо вивчений.
Дані сучасних наукових досліджень свідчать, що для основної маси населення світу характерна недостатня забезпеченість вітаміном D і це є одним із чинників ризику багатьох інфекційних, неопластичних процесів, автоімунних, автозапальних та інших захворювань (Yankovskaya, 2013).
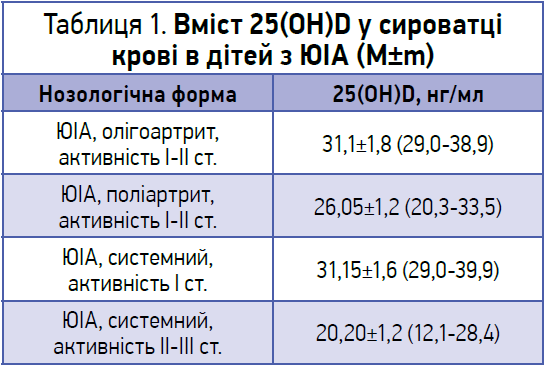
Проведені за останнє десятиліття випробування з питань забезпеченості вітаміном D дітей із ревматичними захворюваннями довели наявність у більшості пацієнтів недостатності чи дефіциту цього вітаміну в організмі. Зокрема, в результаті метааналізу публікацій 2000-2011 років, які представлені в Кокранівській бібліотеці, базах Medline та Embase, було показано, що дефіцит вітаміну D в організмі мають 82% дітей з ЮІА й найбільший його ступінь спостерігається при системному варіанті захворювання (Niser, Masood, Cookson et al., 2013).
Індикатором забезпеченості організму людини вітаміном D натепер у всіх країнах прийнято вважати концентрацію його транспортної форми – 25(ОН)D – кальцидіолу, що циркулює в сироватці крові.
Відповідно до прийнятих у Варшаві (Польща) в жовтні 2012 року експертами з країн Центральної Європи критеріїв, дефіциту вітаміну D відповідає зниження вмісту 25(ОН)D у сироватці до рівнів <20 нг/мл (<50 нмоль/л), недостатній забезпеченості – його концентрація в межах 21-29 нг/мл (50,1-74,9 нмоль/л), достатнім вважається рівень 30-50 нг/мл (75-125 нмоль/л).
За даними E. Comak і співавт. (2014), середній рівень 25(ОН)D у сироватці крові дітей з ЮІА в активній фазі становив 17,7±11,6 нг/мл, при цьому в 53,2% випадків він був <15 нг/мл. Найнижчі концентрації 25(ОН)D у сироватці спостерігалися в пацієнтів із високим ступенем активності хвороби, вираженими імунологічними змінами в організмі та швидким прогресуванням перебігу захворювання.
У хворих з активними ЮІА та частими загостреннями одночасно з низьким рівнем забезпеченості вітаміном D спостерігалися підвищення рівня паратгормона в сироватці крові, значне зниження мінеральної щільності кісткової тканини (Stagi, Bertini, Cavelli et al., 2014).
Виявлено також, що при ЮІА у хворих знижувалися активність лужної фосфатази та вміст білок-зв’язуваного кальцію в крові, відзначалися ознаки пригнічення метаболічних процесів у кістковій тканині та розвитку остеопорозу, насамперед у дітей, які отримували глюкокортикоїди (Munekata, Terreri, Peracchi et al., 2013).
В огляді Міжнародної протиревматичної ліги (ІLAR, 2015) наведено результати оцінки мінеральної щільності кісткової тканини у дівчат-підлітків із системним червоним вовчаком (СЧВ), які продемонстрували її значне зниження майже в половини пацієнток, які не приймали добавок вітаміну D (Caetano, Terreri, Ortiz, 2015).
У сироватці крові хворих на СЧВ виявлено низький уміст кальцидіолу, що асоціюється з підвищеною активністю В-лімфоцитів, збільшенням продукції інтерферону-α та необхідністю інтенсивнішої терапії (Ritterhouce et al., 2011). При цьому у хворих із низьким умістом у крові кальцидіолу (<20 нг/мл) часто розвивається проліферативний нефрит із високою протеїнурією та виявляється потовщення комплексу інтима-медіа сонних артерій із ризиком розвитку кардіоваскулярних ускладнень.
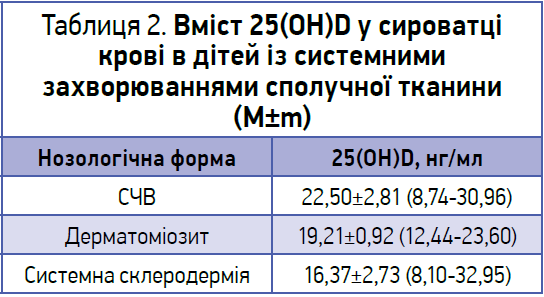
В осіб з іншими нозологічними формами ревматичних захворювань також простежується зниження забезпеченості організму вітаміном D. Про зниження вмісту кальцидіолу в сироватці крові в європейців дорослого віку при системній склеродермії повідомляють Y. Arnson і співавт. Тяжкість захворювання та ступінь фіброзних змін шкіри у хворих мають зворотний зв’язок зі ступенем зниження вмісту вітаміну D у сироватці крові.
Згідно з результатами досліджень за участю пацієнтів із високою активністю ювенільного дерматоміозиту, середня концентрація 25(ОН)D у сироватці була значно знижена порівняно з дітьми, які мали низьку активність захворювання (Robinson et al., 2012). Також автори встановили зв’язок низького вмісту 25(ОН)D у сироватці крові хворих із наявністю ідіопатичної запальної міопатії.
В Україні в ДУ «Інститут педіатрії, акушерства і гінекології ім. О. М. Лук’янової НАМН України» протягом багатьох років вивчаються питання забезпеченості вітаміном D дітей із різними нозологічними формами ревматичних захворювань та уточнюються ризики розвитку в них дефіциту цього вітаміну, розробляються методи профілактичного та лікувального застосування різних препаратів вітаміну D.
Результати проведених клінічних спостережень свідчать, що найвагомішими причинами недостатності та дефіциту вітаміну D в організмі дітей із ревматичними захворюваннями є:
- недостатнє (менш як 2 години на добу) перебування на свіжому повітрі в умовах природної інсоляції. Діти уникають прямого сонячного опромінення у зв’язку з основною хворобою, переважно проводять свій вільний час у приміщеннях, унаслідок чого значно знижується синтез вітаміну D у шкірі з його попередників під впливом ультрафіолетового опромінення;
- низький уміст вітаміну D у продуктах харчування, недостатнє вживання риби та морепродуктів, яєць від птиць вільного вигулу, молока менш як 2 стакани на добу, а також свіжих овочів і фруктів, що збіднює раціон не тільки на вітамін D, а й інші вітаміни та макро- й мікроелементи;
- наявність коморбідної патології, найперше з боку органів і систем, які забезпечують надходження, засвоєння та метаболізм вітаміну D в організмі (шлунково-кишковий тракт, гепатобіліарна й ендокринна системи, нирки тощо);
- тривале застосування глюкокортикоїдів, базисних хворобомодифікувальних протиревматичних синтетичних (метотрексат та ін.) і біологічних препаратів (адалімумаб, етанерцепт та ін.);
- проживання пацієнтів у регіонах із високим рівнем індустріального забруднення та з холодним вологим кліматом.
Клінічні прояви D-вітамінної недостатності зазвичай неспецифічні, до них відносять осалгії, міалгії, нервозність, зміни апетиту, вибірковість у вживанні окремих продуктів харчування; підвищену втомлюваність, м’язову слабкість, підвищену пітливість, схильність до алергічних захворювань і гострих респіраторних інфекцій, які не можна повною мірою пояснити тільки наявністю в пацієнтів основного захворювання. Варто зіставляти вираженість вказаних ознак із даними анамнезу й об’єктивного та лабораторно-інструментального обстежень. Ураховують наявність остеопенії, остеопорозу, карієсу, переломів кісток в анамнезі та результати визначення вмісту циркулювальної форми вітаміну D у сироватці крові, а за потреби й загального, іонізованого кальцію та неорганічного фосфору й активності лужної фосфатази в крові.
У ході лабораторного обстеження у 82,6% пацієнтів виявлено зниження вмісту 25(ОН)D у сироватці крові, з них у 39,1% спостерігався дефіцит (>20 нг/мл). Найнижчі концентрації вітаміну D було виявлено в дітей із системним ЮІА, гострим початком, тяжким перебігом і високою активністю хвороби. Встановлено асоціацію із синдромами гіпертермії, інтоксикації, висипкою на шкірі на піку підвищення температури тіла, значно збільшеними показниками ШОЕ, С-реактивного білка, ФНП та ІЛ‑6 у крові. Низький уміст кальцидіолу в крові спостерігався також у пацієнтів із поліартикулярним варіантом ЮІА при частих загостреннях суглобового синдрому (Омельченко, 2017).
У пацієнтів із системними хворобами сполучної тканини значне зниження вмісту 25(ОН)D у сироватці крові виявлялося при гострому перебігу СЧВ із високою активністю захворювання, системній склеродермії в разі лімітованої форми з прогресуванням фіброзу шкіри, а також ювенільному дерматоміозиті в активному періоді хвороби та вираженому міопатичному синдромі.
Середні показники вмісту 25(ОН)D у хворих з ЮІА та системними хворобами сполучної тканини представлено в таблицях 1 і 2.
Отримані дані майже повністю збігаються з даними зарубіжних дослідників і свідчать про недостатню забезпеченість вітаміном D дітей із ревматичними захворюваннями.
У пацієнтів, які отримували в комплексі лікування глюкокортикоїди, було відзначено їхній негативний вплив на рівень вітаміну D, особливо при тривалому застосуванні, в тому числі в підтримувальних добових дозах (5-10 мг). У цих хворих поряд із дефіцитом вітаміну D в організмі спостерігалися збіднення організму кальцієм, зниження його загального вмісту в крові, збільшення ультрафільтрованої фракції та зменшення білок-зв’язаного кальцію, зниження мінеральної щільності кісткової тканини.
У хворих із системним і поліартикулярним ЮІА, котрі отримували як базисне хворобомодифікувальне протиревматичне лікування біологічні препарати (адалімумаб, етанерцепт) у комплексі з метотрексатом, зазвичай спостерігалися нижчі концентрації вітаміну D у сироватці крові порівняно з пацієнтами, що лікувалися лише метотрексатом і періодично нестероїдними протизапальними препаратами (диклофенак, німесулід, ібупрофен). Ці спостереження збігаються з даними Brazzese та співавт. (2016) про підвищену потребу у вітаміні D хворих, які отримують біологічну терапію.
Отже, натепер існує достатня доказова база наявності дефіциту чи недостатності вітаміну D в організмі дітей із тяжкими ревматичними захворюваннями та є потреба в обов’язковому визначенні й моніторуванні концентрації кальцидіолу в сироватці крові, додатковому призначенні таким хворим препаратів вітаміну D.
Проведені раніше в ДУ «Інститут педіатрії, акушерства і гінекології ім. О. М. Лук’янової НАМН України» дослідження з питань корекції D-вітамінного статусу у хворих на ЮІА довели, що прийом на тлі комплексної протиревматичної терапії вітаміну D3 (Аквадетрим, Polpharma) в добовій дозі в межах від 2000 до 5000 МО залежно від ступеня недостатності його в організмі протягом 1-2 міс сприяв підвищенню концентрації 25(ОН)D у сироватці крові, яка наприкінці другого місяця досягала бажаного рівня забезпеченості.
Достатній рівень вітаміну D у крові позитивно впливав на клінічний перебіг хвороби: зменшувалися частота та вираженість артралгій, прояви м’язової слабкості, остеопенії, уповільнювалося прогресування остеопорозу, підвищувалась якість життя пацієнтів (Омельченко, 2017).
Призначаючи дітям із ревматичними захворюваннями препарати вітаміну D3, ми розраховуємо не тільки на корекцію дефіцитного D-вітамінного статусу, а й на протекторні й ад’ювантні ефекти цього вітаміну, пов’язані з багатогранною фізіологічною роллю його в організмі, зокрема регулювальним впливом на імунну, кістково-м’язову, серцево-судинну системи, та низкою інших позаскелетних дій (рис. 2).
Рис. 2. Протекторна й ад’ювантна роль вітаміну D при ревматичних хворобах у дітей
Які препарати вітаміну D, в яких дозах і за якою схемою призначати пацієнтам дитячого віку з ревматичними захворюваннями? Наразі в аптеках є декілька видів препаратів вітаміну D, які різняться за хімічною структурою та формою випуску, – це препарати вітаміну D2, D3, альфакальцидол і кальцитріол.
Найчастіше в практиці сімейного лікаря, педіатра та дитячого ревматолога використовуються препарати вітаміну D3 (холекальциферолу), які випускаються у водному та масляному розчинах, а також у вигляді таблеток і капсул.
У дітей на першому році життя й до 6-7 років перевагу варто віддавати розчинам цього вітаміну, вибір яких залежить від стану шлунково-кишкового тракту. Це пов’язано з тим, що засвоєння жиророзчинних вітамінів, до яких належить вітамін D, відбувається шляхом емульгації й утворення міцел за допомогою жовчних кислот і ферментів.
При порушенні функції гепатобіліарної системи, процесів жовчовиділення, функціонального стану кишечнику, що часто трапляються в дітей із ревматичними хворобами та пов’язані з коморбідною гастроентерологічною патологією й побічними ефектами базисних хворобомодифікувальних протиревматичних препаратів (метотрексат та ін.), глюкокортикоїдів, нестероїдних протизапальних та інших препаратів, застосовують водний розчин вітаміну D3, зокрема препарат Аквадетрим (Polpharma).
У цьому препараті вітамін D3 представлено в унікальній формі на основі наноміцел. Аквадетрим містить готову до засвоєння в кишечнику форму вітаміну D3 та не потребує для свого метаболізму жовчних кислот, одночасного вживання з їжею, що містить жири. Препарат має високу біодоступність (Громова, Громин, Пронін, 2015) і добре переноситься хворими.
У пацієнтів із фізіологічним травленням можна застосовувати масляний розчин вітаміну D3 – Олідетрим (Polpharma) при його добрій переносимості. Дітям шкільного віку та підліткам можуть бути призначені таблетовані чи капсульні форми вітаміну D3.
Потрібно пам’ятати, що доза вітаміну D3 у різних формах випуску різниться: в розчинах вона становить 500 МО в 1 краплі, в таблетках і капсулах дози різні – 1000, 2000 або 4000 МО.
Цільовому (оптимальному) рівню забезпеченості вітаміном D організму дитини відповідає концентрація 25(ОН)D у сироватці крові в межах від 30 до 50 нг/мл (75-1,25 нмоль/л).
Останніми роками в ДУ «Інститут педіатрії, акушерства і гінекології ім. О. М. Лук’янової НАМН України» розроблено та пропонується для впровадження в практику алгоритм діагностики, моніторування та корекції D-вітамінного статусу в пацієнтів дитячого та підліткового віку з ревматичними захворюваннями. Він передбачає певну послідовність:
- після огляду хворого та встановлення діагнозу уточнюються чинники ризику D-вітамінної недостатності та визначається вміст кальцидіолу в сироватці крові;
- залежно від отриманих результатів оцінюється ступінь недостатності чи дефіциту вітаміну D й обирається його добова доза: за недостатності – 2000-3000 МО, за дефіциту – 4000-5000 МО на добу;
- контрольне лабораторне обстеження виконують через місяць, за потреби корегують добову дозу вітаміну та повторюють лабораторне обстеження на третьому місяці лікування. Після досягнення цільової концентрації кальцидіолу (30-50 нг/мл у сироватці крові) рекомендуються підтримувальні профілактичні дози вітаміну D (1000-2000 МО на добу), незважаючи на пору року;
- моніторування забезпеченості вітаміном D хворих дітей проводиться 1 раз на 3-6 міс, у разі мінімальної активності хвороби чи в період ремісії – 1 раз на 6-12 міс.
У зв’язку з тим що не завжди є можливість лабораторного обстеження хворих на вміст кальцидіолу в сироватці крові, також рекомендовано до застосування в практичній педіатрії метод курсового призначення вітаміну D, свого часу розроблений Інститутом педіатрії, акушерства і гінекології разом з Інститутом біохімії НАН України.
Призначення вітаміну D курсовим методом легко контролюється лікарем і батьками дитини, до нього прихильні школярі та підлітки. Передбачається прийом препаратів вітаміну D3 у дозах по 5000-8000 МО на добу протягом 1 міс із наступною перервою до 2-3 міс і повторними курсами протягом року (восени, взимку та навесні). Цей метод частіше використовується в стабільних пацієнтів.
Що стосується профілактичних доз вітаміну D, то Американською асоціацією педіатрів у 2008 році була рекомендована мінімальна доза цього вітаміну 200-400 МО, яка згодом була підвищена до 600 МО на добу. Проте наразі численні дослідження підтвердили повну безпеку й ефективність профілактичних доз вітаміну D у педіатрії та дитячій ревматології до 2000 МО на добу (Scneven, Jon, Buruhaum, 2011).
В Україні для дітей із ревматичними захворюваннями рекомендовано профілактичні дози 1000-2000 МО на добу залежно від віку та чинників ризику недостатньої забезпеченості організму цим необхідним для фізіологічного розвитку та збереження здоров’я вітаміном. Його призначення дітям із ревматичними хворобами сприяє підвищенню ефективності протиревматичної терапії, зменшенню побічної дії лікарських засобів і ризику розвитку коморбідної патології, значно покращує якість життя пацієнтів.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 10 (503), 2021 р.
СТАТТІ ЗА ТЕМОЮ Ревматологія
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
Однією із найвагоміших знахідок із часу відкриття дигіталісу Нобелівський комітет назвав синтез і дослідження β-блокаторів, які зараз мають провідні стабільні позиції у лікуванні більшості серцево-судинних хвороб (ішемічна хвороба серця – стенокардія, гострий коронарний синдром, інфаркт міокарда, артеріальна гіпертензія, серцева недостатність, тахіаритмії) (Радченко О.М., 2010). Це епохальне відкриття зроблено під керівництвом британського фармаколога Джеймса Блека (James Whyte Black), який отримав за нього Нобелівську премію в 1988 році. ...