Лікарня без болю – тренд чи обов’язкова вимога сучасної медицини?
За матеріалами конференції
На початку червня відбувся масштабний науково-практичний захід «Лікарня без болю» («Pain Free Hospital»), що пройшов у форматі телемосту. Провідні спеціалісти із різних галузей медицини обговорили основні міжнародні стандарти знеболення, поділилися методиками якісної оцінки больового синдрому та підходами до його усунення. На захід зареєструвалося понад 9 тис. фахівців системи охорони здоров’я.
Ключові слова: мультимодальна аналгезія, гострий біль, больовий синдром.
Розпочав захід президент Української асоціації ERAS, завідувач науково-дослідного відділення анестезіології та інтенсивної терапії Національного інституту раку (м. Київ), доктор медичних наук Іван Іванович Лісний із презентації «Національної стратегії знеболення». Він зазначив, що частота розвитку хронічного больового синдрому, за даними F. Perkins, H. Kehlet (2000), становить 45% після торакотомії, 35-38% – після мастектомії, 25% – після відкритих холецистектомій, 10-12% – після пластики пахових гриж (генітофеморальний больовий синдром). У зв’язку із цим доповідач звернув увагу на програму «Pain Free Hospital», яка передбачає три основних підходи:
із презентації «Національної стратегії знеболення». Він зазначив, що частота розвитку хронічного больового синдрому, за даними F. Perkins, H. Kehlet (2000), становить 45% після торакотомії, 35-38% – після мастектомії, 25% – після відкритих холецистектомій, 10-12% – після пластики пахових гриж (генітофеморальний больовий синдром). У зв’язку із цим доповідач звернув увагу на програму «Pain Free Hospital», яка передбачає три основних підходи:
- зменшення хірургічного або маніпуляційного болю;
- інтеграція нефармакологічних підходів;
- зміна методів анестезії та знеболення з метою мінімізації болю та потреби в застосуванні опіоїдів.
Критерії для програми «Pain Free Hospital» відповідають наступним твердженням:
- Прийняття в медичному закладі напрямків оцінки інтенсивності та лікування гострого болю.
- Імплементація принципу «оцінка болю як п’ятий життєвий критерій».
- Затвердження стандартизованих протоколів із лікування болю.
- Регулярне проведення тренінгів для медичного персоналу з оцінки та лікування гострого болю.
- Безперервне навчання медичного персоналу щодо важливості адекватного лікування гострого болю.
- Проведення аудиту з ефективності знеболення і кінцевих точок оцінки.
- Дотримання постулатів малоінвазивного хірургічного втручання.
- Прийняття рекомендацій із приводу «хірургії одного дня».
- Використання мультимодальних підходів до терапії болю.
- Включення нефармакологічних технік лікування болю.
Одним із важливих компонентів програми «Pain Free Hospital» є Служба гострого болю (Acute Pain Service, APS), основними завданнями якої є:
- забезпечення адекватної аналгезії;
- зниження ризику розвитку побічних ефектів болю;
- зниження ступеня ймовірності хронізації болю;
- зниження побічних ефектів процесу лікування гострого болю;
- підвищення якості медичної допомоги;
- зниження вартості лікування;
- покращення якості життя хворого.
Забезпечення даної стратегії на рівні закладу охорони здоров’я може бути ініційоване як державними програмами Міністерства охорони здоров’я, так і громадськими організаціями. В Україні ініціатором виступає Асоціація анестезіологів України спільно з Асоціацією ERAS (Enhanced Recovery After Surgery – «прискорене (або покращене) відновлення після операції»), яка започатковує розвиток програми «Pain Free Hospital».
У своїй доповіді «Проблема неадекватного знеболення в Україні та світі» президент Асоціації анестезіологів України, професор кафедри анестезіології та інтенсивної терапії Національного медичного університету ім. О.О. Богомольця (м. Київ), доктор медичних наук Сергій Олександрович Дубров наголосив, що біль є однією з головних причин розвитку післяопераційних ускладнень. Якщо запитати медичних працівників, чи існує, на їхню думку, проблема болю у пацієнтів, то переважна більшість медиків – 95% дадуть відповідь, що такої проблеми в наших стаціонарах не існує. І лише 5% говорять про те, що вона є. Але ситуація абсолютно інша, коли респондентами виступають не медики, а пацієнти. Так, 59% пацієнтів вважають, що в наших стаціонарах недостатнє знеболення, і 41% вважають його адекватним.
наголосив, що біль є однією з головних причин розвитку післяопераційних ускладнень. Якщо запитати медичних працівників, чи існує, на їхню думку, проблема болю у пацієнтів, то переважна більшість медиків – 95% дадуть відповідь, що такої проблеми в наших стаціонарах не існує. І лише 5% говорять про те, що вона є. Але ситуація абсолютно інша, коли респондентами виступають не медики, а пацієнти. Так, 59% пацієнтів вважають, що в наших стаціонарах недостатнє знеболення, і 41% вважають його адекватним.
За даними досліджень (Carr D., 1999; Chauvin M., 1999), на виражений больовий синдром у післяопераційному періоді страждають від 30 до 75% пацієнтів. Спікер зазначив, що найбільш значущими факторами розвитку болю є цілісність захисних оболонок організму (шкіра, слизові оболонки, очеревина та ін.), а також рівень кисневого режиму тканин. Ноцицептивна функціональна система є певним фізіологічним апаратом, який, відповідно до порушення цілісності захисних покривів організму та розвитку енергодефіциту, здатний аналізувати невідповідність швидкості регенерації нової біологічної потреби й вмикати адаптаційно-компенсаторні реакції, спрямовані на інтенсифікацію енергозабезпечення та усунення структурних пошкоджень (James P. et al., 2011).
Класичний ноцицептивний шлях передачі болю включає наступні процеси:
- трансдукція – процес сприйняття, трансформації та кодування ноцицептивної інформації рецепторним апаратом нервової системи; трансмісія – передача ноцицептивної інформації нервовими волокнами в інтегративні центри центральної нервової системи (ЦНС);
- модуляція – процес, при якому ноцицептивна трансмісія модифікується під впливом ЦНС;
- перцепція – заключний процес аналізу болю, при якому трансдукція, трансмісія та модуляція створюють певну емоційну реакцію, що сприймається як біль.
До клінічних ефектів, які розвиваються при неадекватному знеболенні, відносяться (Benhamou D. et al., 2008):
- затримка регенерації рани через підвищений тонус симпатичної нервової системи;
- неспроможність анастомозів;
- підвищений ризик розвитку легеневих ускладнень (ателектаз, пневмонія);
- підвищений ризик розвитку тромбоемболії, тромбозу глибоких вен;
- підвищений ризик смертності;
- стійка гіперадренергічна стресова реакція з артеріальною гіпертензією;
- підвищений ризик ішемії міокарда та інфаркту міокарда.
Больовий чинник впливає на роботу багатьох ланок організму, тому на сьогодні тема мультимодальної аналгезії є надзвичайно актуальною. Комплексне призначення декількох препаратів із різними механізмами дії з метою досягнення максимального знеболення з одночасним зниженням частоти побічної дії є основним завданням мультимодальної аналгезії.
З метою точної оцінки болю рекомендовано використання наступних шкал:
- числова рейтингова шкала вертебрального болю (vertebral numerical rating scale, vNRS);
- шкала невертебрального болю у дорослих (adult non-vertebral pain scale, NVPS);
- поведінкова шкала болю (behavioral pain scale, BPS);
- інструмент спостереження за болем в умовах інтенсивної терапії (critical care pain observation tool, CPOT).
З метою адекватного знеболення, згідно з положеннями Уніфікованого клінічного протоколу медичної допомоги контролю періопераційного болю (2016), рекомендовано застосування парацетамолу, НПЗП, проведення епідуральної аналгезії або блокади основного периферичного нерва/сплетення чи використання опіоїдів (при періопераційному болю високої інтенсивності). Препарат Інфулган® (парацетамол) («Юрія-Фарм») дозволяє забезпечити якісний контроль над больовим синдромом на всіх етапах періопераційного періоду. За наявності в анамнезі виразкових захворювань шлунково-кишкового тракту необхідно забезпечити профілактику ушкодження епітелію шлунка та кишечника на фоні застосування НПЗП.
Основні питання менеджменту гострого болю висвітлив у доповіді «Загальні рекомендації щодо лікування гострого болю» ректор Національного медичного університету ім. О.О. Богомольця, доктор медичних наук, професор Юрій Леонідович Кучин. Він звернув увагу на рекомендації Американської асоціації болю (American Pain Society, APS) щодо ведення післяопераційного больового синдрому, у яких не тільки містяться клінічні настанови, а й висвітлено питання проведення навчання пацієнтів та планування періопераційного знеболення.
Він звернув увагу на рекомендації Американської асоціації болю (American Pain Society, APS) щодо ведення післяопераційного больового синдрому, у яких не тільки містяться клінічні настанови, а й висвітлено питання проведення навчання пацієнтів та планування періопераційного знеболення.
Важливим етапом є оцінка больового синдрому: якщо пацієнт перебуває у свідомості, рекомендовано використання візуальної аналогової шкали (ВАШ) або числової рейтингової шкали болю; при порушеннях свідомості – поведінкової шкали болю, шкали ноцицепції при комі, шкали оцінки болю у пацієнтів із деменцією. Згідно з публікаціями The Journal of Pain 2016, доопераційне призначення опіоїдів не має додаткових переваг над іншими техніками знеболення. Рекомендовано також уникати внутрішньом’язового способу введення анальгетиків (сильні рекомендації). В усіх випадках, коли відсутні протипоказання, рекомендовано застосування парацетамолу та/або НПЗП як у дорослих пацієнтів, так і в дітей. У дорослих без наявності протипоказань можливо розглянути застосування перорального целекоксибу. Натомість проведення інфільтрації місцевим анестетиком можливе лише при втручаннях, де доведена ефективність даного методу. Проте не рекомендовано застосування місцевих анестетиків внутрішньоплеврально, наприклад при виконанні торакотомії.
Спікер наголосив на особливостях нейроаксіальних технік анестезії, що показані при проведенні великих торакальних, абдомінальних хірургічних втручань, особливо у пацієнтів із високим ризиком кардіальних, пульмональних ускладнень або очікуваного ілеусу. Необхідно також уникати нейроаксіального введення магнію сульфату, бензодіазепінів, неостигміну, трамадолу та кетаміну для лікування післяопераційного болю.
Завідувач відділення анестезіології, реанімації та інтенсивної терапії КПН «Вінницький обласний клінічний високоспеціалізований ендокринологічний центр Вінницької обласної ради», професор кафедри анестезіології та інтенсивної терапії Вінницького національного медичного університету ім. М.І. Пирогова, доктор медичних наук Дмитро Валерійович Дмитрієв у доповіді «Традиційні помилки в лікуванні гострого болю» розглянув результати останніх клінічних досліджень щодо помилок у застосуванні загального знеболення при веденні пацієнтів (Am. J. Nurs, 2019). Згідно з цими даними, виділяють чотири групи помилок при лікуванні больового синдрому: помилки введення; помилки, пов’язані з технічним забезпеченням; помилки лікарських призначень; помилки, пов’язані з пацієнтом.
Згідно з цими даними, виділяють чотири групи помилок при лікуванні больового синдрому: помилки введення; помилки, пов’язані з технічним забезпеченням; помилки лікарських призначень; помилки, пов’язані з пацієнтом.
Одне з наймасштабніших досліджень у галузі вивчення помилок знеболення – MEDMARX 2018 показало, що понад 60% помилок при усуненні больового синдрому відбувається на етапі введення препарату. Зокрема, при веденні пацієнтів можна часто побачити призначення препаратів із порушенням регламенту часу (наприклад, за 15-20 хв до проведення втручання, натомість як за рекомендаціями – за 30 хв). Спираючись на задовільний стан пацієнта, лікар може відмінити введення певних препаратів у післяопераційному періоді, що тягне за собою великі ризики розвитку больового синдрому високої інтенсивності внаслідок порушення схеми післяопераційного знеболення. Стосовно технічних причин неадекватного знеболення пацієнтів спікер зазначив, що 60,3% порушень припадають на роботу медичного персоналу, що створює необхідність постійного навчання його роботи з пацієнтами після оперативного втручання. Не менш важливим є питання коригування дози анестетиків при поліорганній недостатності або тяжких декомпенсованих станах (Maitreyee M., 2018).
Позаштатний лікар-альголог Луцької міської лікарні Руслан Васильович Мельник у доповіді «Наслідки неадекватного знеболення» звернув увагу на те, що недостатня аналгезія викликає низку патологічних процесів, які заважають повноцінному одужанню пацієнта, збільшує частоту ускладнень. Ефективна аналгезія сприяє ранній реабілітації та запобігає розвитку хронічного больового синдрому (Steyaert А., Lavand’homme Р., 2017). Спікер зауважив, що більшість випадків післяопераційної летальності у сучасній хірургії напряму пов’язані з неадекватною терапією больового синдрому. Це є наслідком хірургічної стрес-відповіді – сукупності ендокринних, метаболічних та запальних процесів, викликаних больовим синдромом, що призводить до порушення нормального функціонування всіх життєво важливих систем, уповільнює відновлення організму та підвищує ризик розвитку ускладнень (ателектаз, пневмонія, гіпоксемія, аритмія, інфаркт міокарда, сповільнення відновлення шлунково-кишкового тракту, тромбоз глибоких вен) (Bonica J., 1990).
Ефективна аналгезія сприяє ранній реабілітації та запобігає розвитку хронічного больового синдрому (Steyaert А., Lavand’homme Р., 2017). Спікер зауважив, що більшість випадків післяопераційної летальності у сучасній хірургії напряму пов’язані з неадекватною терапією больового синдрому. Це є наслідком хірургічної стрес-відповіді – сукупності ендокринних, метаболічних та запальних процесів, викликаних больовим синдромом, що призводить до порушення нормального функціонування всіх життєво важливих систем, уповільнює відновлення організму та підвищує ризик розвитку ускладнень (ателектаз, пневмонія, гіпоксемія, аритмія, інфаркт міокарда, сповільнення відновлення шлунково-кишкового тракту, тромбоз глибоких вен) (Bonica J., 1990).
У кожного десятого прооперованого пацієнта розвивається хронічний больовий синдром, у кожного сотого – біль залишається настільки сильним, що впливає на якість життя. У 35-37% пацієнтів із хронічним больовим синдромом присутній нейропатичний компонент, який збільшує вираженість болю та погіршує якість життя (Haroutiunian S. et al., 2013; Schug S.A., 2019; Glare P., 2019).
Частота розвитку нейропатичного болю після оперативних втручань складає (Macrae W. et al., 2008):
- мастектомія – 20-50%;
- кесарів розтин – 6%;
- ампутація кінцівки – 50-85%;
- кардіохірургічні втручання – 30-55%;
- герніопластика – 5-35%;
- холецистектомія – 5-50%;
- ендопротезування кульшового суглоба – 12%;
- торакотомія – 5-65%.
Механізмами хронізації гострого болю можуть виступати як периферична, так і центральна сенситизація. Перша – це відповідь периферичних нервових закінчень на вплив медіаторів запалення, підвищення чутливості ноцирецепторів до дії ушкоджуючих стимулів, зниження порога ноцицепції та підвищення збудливості нервових волокон, що передають ноцицептивний сигнал від периферичних тканин. Центральна сенситизація зумовлена травмою або ушкодженням, що сприяє підвищенню активності периферичних ноцицепторів, а також збудливості задніх рогів спинного мозку. Із центральною сенситизацією пов’язані феномен «зведення» (wind-up), тривала потенціація та вторинна гіпералгезія; значно знижується ефективність захисних антиноцицептивних систем (ендорфінової, ендоканабіноїдної та катехоламінергічної).
Особливості аналгезії у пацієнтів ортопедичного профілю висвітлив заступник головного лікаря з медичної частини КЛ «Феофанія» (м. Київ), кандидат медичних наук, доцент Андрій Миколайович Строкань у доповіді «Знеболення в ортопедичній хірургії». Спікер зазначив, що велика кількість оперативних втручань можуть виконуватися під різноманітними регіонарними техніками, які мають наступні переваги:
Спікер зазначив, що велика кількість оперативних втручань можуть виконуватися під різноманітними регіонарними техніками, які мають наступні переваги:
- мінімальні маніпуляції з дихальними шляхами пацієнта;
- зменшення частоти розвитку післяопераційної нудоти і блювання;
- зменшення частоти респіраторної та кардіальної депресії;
- зменшення втрати крові;
- зниження частоти тромбозів глибоких вен і тромбоемболії легеневої артерії.
Зокрема, при проведенні оперативного втручання на верхніх кінцівках можуть бути використані як регіонарні техніки, так і загальне знеболення. Перевагами перших є простота виконання, швидке настання ефекту, контрольована тривалість дії, швидке відновлення функції кінцівки. До недоліків відносять тривале використання турнікета, потенційний токсичний ефект ліків і відсутність післяопераційного знеболення. Серед регіонарних технік в ортопедії верхньої кінцівки може бути використана блокада плечового сплетення: міждрабинчаста, над- і підключична, аксилярна, а також блокада окремих нервів (променевого, серединного, ліктьового, м’язово-шкірного). Оперативне втручання на нижній кінцівці може бути повністю виконане під регіонарною/нейроаксіальною анестезією:
- повністю нижня кінцівка – спінальна, епідуральна, псоас-компартмент, блокада стегнового, сідничного, затульного нервів, блокада привідного каналу;
- кульшовий суглоб – спінальна, епідуральна, псоас-компартмент;
- колінний суглоб – спінальна, епідуральна, псоас-компартмент, блокада стегнового, сідничного, затульного нервів;
- гомілково-ступневий суглоб – спінальна, дистально-латеральна блокада сідничного нерва, блокада підшкірного нерва;
- стопа – спінальна, дистально-латеральна блокада сідничного нерва, блокада підшкірного нерва, блокада нервів стопи (ankle block).
Інтраопераційні цілі проведення аналгезії включають:
- рестриктивний режим інфузійної терапії;
- швидке відновлення роботи ШКТ;
- інфузія транексамової кислоти та препаратів кальцію;
- контроль гемодинаміки, особливо у пацієнтів старшого віку (САТ >65 мм рт. ст.);
- за необхідності інфузія розчину норепінефрину (0,05 мкг/кг/год);
- профілактика деліріозних розладів.
Золотим стандартом надання анестезіологічної допомоги в галузі ортопедії та травматології є рекомендації ERAS (2017) для даної групи пацієнтів. Рекомендовано за 4 тижні до проведення оперативного втручання відмовитися від тютюнопаління, проводити ефективну профілактику післяопераційної нудоти та блювання, корекцію анемії, а також утриматися від рутинного призначення седативних препаратів. Щодо анестезії, то рекомендованою є сучасна загальна анестезія з повним контролем вітальних функцій або нейроаксіальні техніки, натомість категорично заборонено використання спінальних опіоїдів.
Локальна інфільтраційна анестезія рекомендована для колінного суглоба, але не рекомендована для кульшового. Епідуральна анестезія не рекомендована через можливий ризик розвитку побічних ефектів (слабкість, затримка сечі, епідуральна гематома). У складі мультимодальної аналгезії рекомендовано застосування парацетамолу та НПЗП (блокаторів ЦОГ-2) протягом усього періопераційного періоду.
Згідно із рекомендаціями ERAS, рання реабілітація сприяє прискореному відновленню функції оперованої кінцівки. Рекомендації організації PROSPECT 2019 щодо ендопротезування кульшового суглоба: аналогічна періопераційна програма знеболення з додаванням дексаметазону та проведенням блокади попереково-клубової фасції (fascia iliaca block), парацетамол та НПЗП протягом усього післяопераційного періоду, застосування опіоїдів лише на вимогу пацієнта за неможливості купірування болю іншими засобами.
Особливостям вибору техніки знеболення залежно від статусу вагітної пацієнтки, ступеня прогресу пологів та технічних можливостей присвятив свою доповідь «Сучасні рекомендації щодо знеболення в акушерстві та гінекології» професор кафедри акушерства, гінекології та репродуктології Національного університету охорони здоров’я ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Руслан Опанасович Ткаченко.
Системне знеболення пологів включає декілька підходів:
- сугестивна аналгезія;
- наркотичні анальгетики;
- місцева інфільтраційна анестезія та регіонарні блокади;
- інгаляційна аналгезія.
- Доповідач зазначив, що сугестивна аналгезія на сьогодні є популярним, проте неефективним методом знеболення. Для більш ефективного знеболення застосовують три групи спазмолітиків:
- нейротропні (атропін, скополамін);
- міотропні (папаверин, дротаверин);
- нейроміотропні (баралгін, баралгетас).
Серед НПЗП застосовують метамізол натрію, кеторолаку трометамін, диклофенак натрію. Спікер зауважив, що часте застосування препаратів для сугестивної аналгезії (з інтервалом введення <3 год) може супроводжуватися порушенням скоротливості матки та гіпокоагуляцією. Використання закису азоту показано пацієнткам із групи низького ризику, які відмовилися від регіонарного знеболення, проте даний метод має багато побічних ефектів (виражений седативний ефект, розвиток бронхоспазму, гіпоксії плода). Вибір техніки знеболення залежить насамперед від стану пацієнтки та перебігу пологів (Practice guidelines for obstetric anesthesia, 2016). За неможливості застосування катетерних методів знеболення необхідно віддавати перевагу опіоїдній аналгезії. До основних недоліків даного методу знеболення відносять: труднощі діагностики стану плода через варіабельність серцебиття, пригнічення дихання новонародженого, пригнічення діяльності ЦНС (до 72 год).
Золотим стандартом знеболення пологів є епідуральна аналгезія (Casins M.J., 1994). Показанням до проведення епідуральної аналгезії є бажання жінки. До акушерських показань відносяться багатоплідна вагітність та прееклампсія. Анестезіологічні показання включають тяжкі дихальні шляхи та ожиріння (Practice guidelines for obstetric anesthesia, 2016). Адекватна аналгезія неускладнених пологів має проводитися за допомогою мінімальної концентрації анестетиків із мінімально можливим моторним блоком, причому постійна епідуральна інфузія місцевих анестетиків більш ефективна для знеболення пологів, особливо в комбінації з опіоїдами.
Досить широко на сьогодні використовується комбінована спінально-епідуральна аналгезія (CSE) за наступною схемою: спочатку інтратекально – 2 мл 0,25% розчину препарату Лонгокаїн® Хеві («Юрія-Фарм») + фентаніл 20 мкг, потім – епідурально 10 мл 0,125% Лонгокаїн + фентаніл 20 мкг.
Професор Р.О. Ткаченко звернув увагу на нову техніку знеболення – dural puncture epidural (DPE), що є модифікацією комбінованої техніки спінально-епідуральної аналгезії (CSE). Дана техніка покращує каудальне поширення знеболення порівняно з епідуральною (EPL) технікою без побічних ефектів, що спостерігаються при CSE. Щодо знеболення у післяпологовому періоді, то останні рекомендації базуються на протоколі організації PROSPECT (Guideline for elective caesarean section: update systematic pain management recommendations, 2021), згідно з якими основними засобами є внутрішньовенне введення парацетамолу (Інфулган®) та НПЗП. Рекомендовано також внутрішньовенне введення дексаметазону після розродження.
Щодо знеболення в гінекології, то останні рекомендації (Guidelines for perioperative care in gynecologic/oncology: Enhanced Recovery After surgery (ERAS) Society recommendations – 2019 update) містять наступні положення:
- обмежене використання опіоїдів (ІА);
- використання нейроаксіальних методів для мінімізації застосування опіоїдів (ІА);
- мультимодальний підхід до аналгезії (ІА).
Загальні рекомендації PROSPECT залежно від оперативного втручання та рівня болю включають наступні твердження:
- застосування габапентину за 2 год до операції + нефопам;
- застосування парацетамолу + НПЗП, регіонарної, місцевої або епідуральної анестезії (ТАР-блок);
- за неефективності – слабкі опіоїди (налбуфін).
Доповідь «Сучасні рекомендації щодо знеболення в торакальній хірургії» представив завідувач відділення торакальної хірургії дорослих КНП «Київська міська клінічна лікарня № 17», кандидат медичних наук Віталій Валерійович Соколов.
Основними рекомендаціями зі знеболення при проведенні торакального доступу є Настанови щодо прискореного відновлення після легеневої хірургії (Guidelines for enhanced recovery after lung surgery: recommendations of the Enhanced recovery after surgery (ERAS) Society and the European Society of Thoracic Surgeons (ESTS), 2019). Відповідно до цих рекомендацій, за необхідності проведення торакотомії слід використовувати техніку зі збереженням м’язів. Основними джерелами виникнення післяторакотомічного болю є:
- хірургічний доступ (аферентний провідник – міжреброві нерви 4-8);
- встановлення дренажу (міжреброві нерви 2-9);
- медіастенальна плевра (n. vagus);
- діафрагмальна плевра (n. phrenicus);
- плече (n.phrenicus + pl. brachialis).
Спікер зауважив, що техніка зведення ребер після торакотомії має зберігати міжреберний нерв нижнього міжреберного проміжку. Одним із прогресивних напрямів торакальної хірургії є відеоторакоскопічні методики. Основним принципом даної техніки є відсутність розведення ребер при стандартному проведенні 3-4 розрізів. Для аспірації рідини із плевральних порожнин, згідно з рекомендаціями T.J.P. Batchelor et al. (2019), краще використовувати цифрові пристрої, видалення яких має виконуватися при ексудації <450 мл/добу та регіонарну анестезію з метою зменшення післяопераційного застосування опіоїдів (інтраопераційні блокади: міжреберні нерви – міжреберний проміжок + 2 суміжних, n. vagus, tr. sympathicus, n. phrenicus). Встановлення субплеврального катетера забезпечує безперервну 24-годинну інфузію бупівакаїну 0,25% 1 мл/10 кг маси/год або ропівакаїну 0,5% протягом 72 год (Marret et. al., 2005).
Завідувач кафедри анестезіології та інтенсивної терапії Дніпровського державного медичного університету, доктор медичних наук, професор Юрій Юрійович Кобеляцький висвітлив особливості аналгезії при проведенні лапароскопічних втручань у доповіді «Сучасні рекомендації щодо знеболення в лапароскопічній хірургії». Доповідач зазначив, що сучасні стратегії зменшення та попередження використання опіоїдних анальгетиків передбачають наступні положення:
Доповідач зазначив, що сучасні стратегії зменшення та попередження використання опіоїдних анальгетиків передбачають наступні положення:
- раціоналізація опіатної терапії (комбінація різних класів препаратів);
- застосування:
- антагоністів NMDA-рецепторів;
- габапентиноїдів;
- α2-агоністів (клонідин, дексмедетомідин);
- системного лідокаїну;
- регіонарних технік знеболення;
- НПЗП.
За відсутності протипоказань усі пацієнти мають отримувати цілодобово парацетамол та НПЗП (інгібітори ЦОГ-2). Додатково необхідно розглядати застосування регіонарних блокад місцевими анестетиками (American Society of anesthesiologist: Practice guidelines for acute pain management in perioperative setting, 2012).
Щодо проведення лапароскопічних втручань, то у пацієнтів, які приймали НПЗП, швидше відзначали відходження газів, появу випорожнень і толерантність до прийому їжі (Chapman S.J., 2019). НПЗП дозволяють значно скоротити час відновлення кишечника після планової колоректальної хірургії, проте потрібні подальші дослідження із застосуванням селективних опіоїд-зберігаючих та протизапальних препаратів (Miline T.G.E., 2018).
Загальна схема знеболення при проведенні лапароскопічних втручань (на прикладі холецистектомії) включає наступні етапи:
- До операції: габапентин 600 мг per os за 2 год до операції. За 20 хв до проведення розрізу – інфузія дексмедетомідину 0,3-0,6 мкг/кг/год. Кеторолак 30 мг (лорноксикам 8 мг) в/в, кетамін 12,5 мг в/в під час індукції.
- Під час операції: інфільтрація тканин у місці встановлення портів – бупівакаїн, левобупівакаїн 0,5% по 4-5 мл на кожний порт. Загальна анестезія, штучна вентиляція легень (ШВЛ). Інфузія дексмедетомідину 0,2-0,7 мкг/кг/год, інфузія кетаміну 1 мкг/кг/хв.
- Після операції: кеторолак 30 мг 2-3 рази на добу в/м + парацетамол 1 г в/в крапельно протягом 15 хв 4 рази на добу. Габапентин 300 мг per os 3 рази на добу протягом 4-5 діб.
При лапароскопічній холецистектомії післяопераційний больовий синдром має у своєму складі нейропатичний компонент, що зумовлює підвищений ризик формування хронічного больового синдрому. Це потребує включення габапентину до схеми мультимодальної аналгезії. Серед хірургічних технік рекомендовано проводити пневмоперитонеум із низьким тиском, післяпроцедурний лаваж фізіологічним розчином та аспірацію пневмоперитонеуму. Системне введення лідокаїну підвищує ефективність інтра- та післяопераційного знеболення при холецистектомії.
Схема періопераційного знеболення при лапароскопічній паховій герніопластиці включає наступні етапи:
- До операції: габапентин 600 мг per os за 2 год до операції. За 20 хв до проведення розрізу – інфузія дексмедетомідину 0,3-0,6 мкг/кг/год. Кеторолак 30 мг або лорноксикам 8 мг в/в, кетамін 12,5 мг в/в під час індукції.
- Під час операції: загальна анестезія, ШВЛ. Інфузія дексмедетомідину 0,2-0,7 мкг/кг/год, інфузія кетаміну 1 мкг/кг/хв.
- Після операції: кеторолак 30 мг або лорноксикам 8 мг в/в чи в/м 2-3 рази на добу, додатково – парацетамол 1 г в/в крапельно протягом 15 хв 4 рази на добу, за необхідності – трамадол 100-200 мг в/м або в/в (Кобеляцький Ю.Ю. та співавт., 2001).
Завідувач кафедри хірургії № 1 Одеського національного медичного університету, доктор медичних наук, професор Володимир Володимирович Грубнік представив доповідь «Сучасні рекомендації щодо знеболення в колоректальній хірургії».
Тактика ведення пацієнтів при хірургічних втручаннях включає прийом анальгетиків-антипіретиків, серед яких найкраще зарекомендував себе препарат Інфулган®. Його діючою речовиною є парацетамол – ефективний анальгетик для лікування гострого болю (рівень І), важливий компонент мультимодальної аналгезії (рівень ІІ), що у комбінації із НПЗП забезпечує високу якість знеболення (рівень І) (Acute pain management: scientific evidence, 2015). У передопераційному періоді проводять інфузію Інфулгану за 20-30 хв до втручання в дозі 1000 мг, в інтраопераційному періоді – 1000 мг перед закінченням операції, якщо її тривалість перевищує 4 год, у післяопераційному – 1000 мг кожні 4-6 год до зникнення болю. На процес відновлення пацієнта після оперативного втручання впливає рання активізація, що сприяє зменшенню м’язової втоми, зниженню ризику тромбоемболії, активації функції дихання, підвищенню рівня тканинної оксигенації. З метою профілактики післяопераційної нудоти та блювання рекомендовано застосовувати дексаметазон, ондансетрон, дроперидол із мінімальним використанням опіоїдів (Kehlet H., 2002).
При застосуванні епідуральної анестезії знижується ризик розвитку парезу кишечника. Також слід уникати застосування наркотичних анальгетиків, надлишку інфузійної терапії. Введення препаратів магнію та ранній початок ентерального харчування сприяють швидкому відновленню функції кишечника після оперативного втручання. Прийом світлої прозорої рідини рекомендований через 2 год після операції (>800 мл рідини в день операції), ентеральної суміші – через 4 год після операції (Kehlet H. et al., 2002; Soop M. et al., 2006). На сьогодні рекомендовано відмовитися від промивання черевної порожнини розчинами антибіотиків та агресивних антисептиків. Проте при проведенні колоректальних операцій, які супроводжуються порушенням цілісності стінок товстого кишечника з контамінацією операційного поля, рекомендовано застосовування спеціальних препаратів. Зокрема, декаметоксин, представлений препаратом Декасан® («Юрія-Фарм»), являє собою поверхнево-активну речовину, здатну порушувати цілісність клітинної стінки, а також підвищувати чутливість резистентних мікроорганізмів до антибіотиків.
Доповідач акцентував увагу на питанні підготовки товстого кишечника до проведення оперативного втручання: пацієнти, яким перед операцією було проведено механічне очищення кишечника та антибіотикотерапію, мали достовірно низький рівень прояву ранової інфекції та неспроможності анастомозу. На життєздатність анастомозу також впливає стать, індекс маси тіла, вживання алкоголю та тютюнопаління, дивертикулярна хвороба, наявність коморбідної патології, метаболічний статус пацієнта (вірогідність розходження значно підвищується при рівні альбуміну <35 г/л), хіміо- та променева терапія, механічна підготовка кишечника. Низький рівень накладання анастомозу супроводжується вищим ризиком його неспроможності. Важливо також проводити інтраопераційну перевірку герметизації анастомозу, а за високих ризиків розходження рекомендовано накладання профілактичної ілеостоми (Award S. et al., 2013).
Рекомендації щодо ведення хворих в абдомінальній хірургії у доповіді «Імплементація ERAS-протоколів в абдомінальній хірургії» висвітлив завідувач кафедри загальної хірургії № 2 Національного медичного університету ім. О.О. Богомольця, доктор медичних наук, професор Олександр Юлійович Іоффе.
Загальні принципи ERAS в абдомінальній хірургії відповідають наступним твердженням:
- мініінвазивне втручання;
- передопераційне харчування;
- підігрів пацієнта та розчинів;
- застосування мультимодальної аналгезії;
- редукція дренажів, зондів, уретральних катетерів;
- застосування глюкокортикоїдів (зменшення болю, потреби в наркотичних анальгетиках, післяопераційної нудоти/блювання), антиеметиків;
- збалансована інтраопераційна інфузія;
- інтраопераційна компресія нижніх кінцівок;
- вертикалізація пацієнта у перші години після операції;
- сипінгове білкове харчування через 4-6 год після операції;
- профілактика інфекційних ускладнень.
Не пізніше ніж за 2 год до оперативного втручання всі пацієнти отримують 200 мл кип’яченої води з 5 г глюкози для зменшиення періоду голодування перед операцією, відчуття голоду та спраги, а також виникнення інсулінорезистентності після операції, при цьому не збільшується ризик регургітації при ввідному наркозі (Lessen K. et al., 2009).
Виділяють наступні принципи анестезіологічного забезпечення fast track хірургії (хірургія швидкого шляху):
До операції:
- премедикація без наркотичних анальгетиків;
- добова доза антибіотиків за 30 хв до розрізу.
В операційній:
1. Індукція:
- преоксигенація до Еt O2>90%;
- пропофол, фентаніл, тракріум;
- для запобігання післяопераційній нудоті: ондансетрон, дексаметазон.
2. Основний етап анестезії:
- севофлуран 0,8-1,0 МАК (мінімальна альвеолярна концентрація);
- фентаніл;
- місцева інфільтраційна анестезія;
- при формуванні кишкових анастомозів – парекоксиб;
- після формування анастомозів – ондансетрон, зниження дози севофлурану до 0,6 МАК;
- постійний BIS-моніторинг.
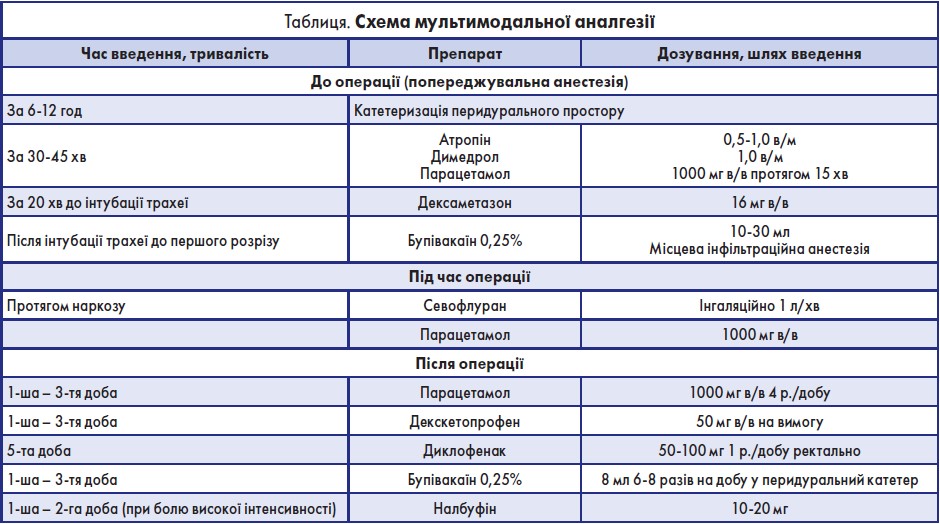
Автор доповіді представив схему мультимодальної аналгезії (таблиця).
Під час телемосту «Лікарня без болю» доцент кафедри хірургії, анестезіології та інтенсивної терапії ПДО Національного медичного університету ім. О.О. Богомольця, кандидат медичних наук Катерина Юріївна Бєлка провела майстер-клас «Методи знеболення відповідно до хірургічної травми» та вікторину з розіграшем призів серед учасників конференції.
Підбивши підсумки виступів колег, спікер сформулювала наступні принципи ефективного знеболення:
- інформування пацієнта про біль та техніки знеболення;
- обізнаність персоналу та лікарів;
- стандартизація роботи;
- введення шкал для оцінки болю (ВАШ, лицьова та поведінкові шкали болю).
Базовим підходом до знеболення є застосування мультимодальної аналгезії (одночасне використання більш ніж двох фармакологічних препаратів або різних технік із відмінними механізмами дії).
Парацетамол (Інфулган®) є центральною ланкою мультимодальної аналгезії, ефективний для лікування слабкого та помірного гострого післяопераційного болю й має відмінний профіль безпеки. Використання парацетамолу знижує дозу опіатів на 30%, його ефективність може бути збільшена призначенням стандартної добової дози та комбінацією із НПЗП (Gelman D. et al., 2018).
Спікер представила основні підходи до знеболення залежно від інтенсивності болю за рекомендаціями ВООЗ:
1. Слабкий біль:
- парацетамол, метамізол натрію, інфільтрація рани місцевими анестетиками;
- НПЗП;
- застосування регіонарної анестезії;
- використання слабких або сильних опіатів у якості аналгезії резерву.
2. Біль середнього ступеня інтенсивності:
- парацетамол, метамізол натрію, інфільтрація рани місцевими анестетиками;
- НПЗП;
- застосування регіонарної анестезії (болюсне введення або постійна інфузія), ін’єкції опіоїдів.
3. Сильний біль:
- парацетамол, метамізол натрію, інфільтрація рани місцевими анестетиками;
- НПЗП;
- епідуральна аналгезія або блокада великих периферичних нервів, сплетень, ін’єкції опіоїдів.
Додатково за показаннями рекомендовано застосування ад’ювантів (дексаметазон, кетамін, нефопам, седативні препарати).
Програма ERAS, в основі якої лежить мультимодальна аналгезія, є провідною стратегією не тільки в галузі анестезіології та інтенсивної терапії, а й виходить на перший план у хірургічних методиках, акушерстві та гінекології, оскільки дозволяє не лише зменшити біль, а й прискорити відновлення пацієнта з мінімальними побічними ефектами.
У бліц-режимі деякі учасники телемосту відповіли на ряд актуальних запитань стосовно стратегії Pain Free Hospital.
? У чому полягає суть стратегії Pain Free Hospital?
– Стратегія Pain Free Hospital бере свій початок із 1992 року, коли була вперше запроваджена в госпіталі Св. Лукія як методика ведення післяопераційних хворих. Це пов’язано з необхідністю належного знеболення пацієнта, оскільки больовий синдром може мати надзвичайну кількість ускладнень, які впливають на відновлення хворого після оперативного втручання. Ідея даної стратегії полягає в дотриманні медичним закладом останніх рекомендацій та протоколів з ведення післяопераційних хворих, а також у безперервному навчанні медичного персоналу щодо роботи з даною категорією пацієнтів.
? Якою є ціль впровадження стратегії Pain Free Hospital в Україні?
– По-перше, дані рекомендації відповідають останнім міжнародним настановам. По-друге, за останніми даними, як в Україні, так і за кордоном близько 30-40% пацієнтів страждають від сильного больового синдрому протягом 3-4 діб після оперативного втручання, що вказує на недоліки у проведенні знеболення. Тому метою цього круглого столу є висвітлення проблеми необхідності більш раціонального знеболення пацієнтів, а також заклик до керівників медичних закладів про актуальність впровадження та розвитку стратегії Pain Free Hospital.
 ? Чим зумовлена актуальність ERAS-протоколів під час пандемії коронавірусної інфекції?
? Чим зумовлена актуальність ERAS-протоколів під час пандемії коронавірусної інфекції?
– Починаючи з 2001 року ми можемо спостерігати за активним впровадженням ERAS-протоколів у галузі хірургії. У період пандемії актуальність даного питання суттєво зростає, оскільки гостро постає питання мінімізації терміну перебування пацієнтів у лікарні з ранньою активізацією та можливістю прискореного відновлення, що дозволяє навіть після відкритих оперативних втручань, наприклад на товстому кишечнику, виписувати пацієнтів додому вже на 3-4-ту добу.
? Чи можливе виконання ERAS-протоколів під час ургентних хірургічних втручань?
– Під час проведення невідкладного оперативного втручання досить важко слідувати рекомендаціям ERAS-протоколів (наприклад, прийняття пацієнтом глюкозовмісних розчинів до оперативного втручання, виконання малоінвазивних втручань без попереднього комплексного обстеження), проте окремі елементи й підходи fast track значно покращують прогноз. Алгоритми мультимодальної анестезії в будь-якому разі можуть бути використані при наданні хірургічної допомоги. Щодо проведення лапароскопічних оперативних втручань (холецистектомія, апендектомія, перфоративна виразка), то більшість елементів ERAS-протоколу навіть при ургентному зверненні можуть бути застосовані. У випадках невідкладної колоректальної хірургії (новоутворення товстого кишечника, непрохідність) за попередньої ендоскопічної підготовки кишечника в подальшому можливе застосування протоколу fast track.
 ? У чому полягають основні проблеми зі знеболенням в Україні?
? У чому полягають основні проблеми зі знеболенням в Україні?
– Серед основних проблем знеболення як за кордоном, так і в Україні можна виділити наступні: недостатнє знеболення (за різними джерелами, до 50% пацієнтів мають сильний больовий синдром, який міг бути вчасно скоригований), порушення регламенту введення знеболювальних засобів, порушення методики комбінації препаратів при проведенні знеболення, недостатнє застосування технік регіонарної анестезії. Тому одним із головних завдань програми Pain Free Hospital є створення освітньої програми для лікарів та медичного персоналу.
? Якими можуть бути наслідки неадекватного знеболення?
– Одним із наслідків неадекватного знеболення є тривале перебування пацієнта у стаціонарі, що підвищує ризик внутрішньолікарняних інфекцій та розвитку тромбозу через порушення рекомендацій щодо ранньої активізації хворого. Також тривалий постопераційний біль може призвести до пролонгації процесу та розвитку хронічного больового синдрому, що значно погіршує якість життя пацієнтів та створює необхідність постійного прийому лікарських засобів.
Підготувала Катерина Пашинська
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 3 (46), 2021 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...