Кардіопротекція в пацієнтів із цукровим діабетом 2 типу: фокус на метформін
 20-22 травня 2021 року, за сприяння ВГО «Українська діабетологічна асоціація» і кафедри діабетології Національного університету здоров’я України ім. П.Л. Шупика (м. Київ), відбулася науково-практична конференція з міжнародною участю «Актуальні питання сучасної діабетології». У рамках заходу були розглянуті ключові питання діагностики й лікування гострих і хронічних ускладнень цукрового діабету (ЦД). Насичена програма конференції охоплювала лекції провідних зарубіжних фахівців із найактуальніших проблем, з якими доводиться стикатися лікарям-ендокринологам у своїй повсякденній практиці. Спікери представили новітні дані щодо особливостей терапії супутніх захворювань у пацієнтів із ЦД. Особливу увагу було приділено тим складним питанням діабетології, що їх дотепер не вдалося вирішити або пояснити, а також перспективам розвитку цієї галузі. У першій пленарній секції взяв участь редактор-консультант відомого Британського журналу діабету і судинних захворювань, заслужений професор медицини Сент-Ендрюського університету (Велика Британія) Ян Кемпбелл. Темою його доповіді стало місце метформіну в лікуванні ЦД 2 типу у світі сучасних рекомендацій із фокусом на кардіо- і нефропротекцію.
20-22 травня 2021 року, за сприяння ВГО «Українська діабетологічна асоціація» і кафедри діабетології Національного університету здоров’я України ім. П.Л. Шупика (м. Київ), відбулася науково-практична конференція з міжнародною участю «Актуальні питання сучасної діабетології». У рамках заходу були розглянуті ключові питання діагностики й лікування гострих і хронічних ускладнень цукрового діабету (ЦД). Насичена програма конференції охоплювала лекції провідних зарубіжних фахівців із найактуальніших проблем, з якими доводиться стикатися лікарям-ендокринологам у своїй повсякденній практиці. Спікери представили новітні дані щодо особливостей терапії супутніх захворювань у пацієнтів із ЦД. Особливу увагу було приділено тим складним питанням діабетології, що їх дотепер не вдалося вирішити або пояснити, а також перспективам розвитку цієї галузі. У першій пленарній секції взяв участь редактор-консультант відомого Британського журналу діабету і судинних захворювань, заслужений професор медицини Сент-Ендрюського університету (Велика Британія) Ян Кемпбелл. Темою його доповіді стало місце метформіну в лікуванні ЦД 2 типу у світі сучасних рекомендацій із фокусом на кардіо- і нефропротекцію.
Ключові слова: метформін, цукровий діабет, серцево-судинні захворювання, глікемія, гіпоглікемічна терапія, глюкозознижувальні, цукрознижувальні препарати
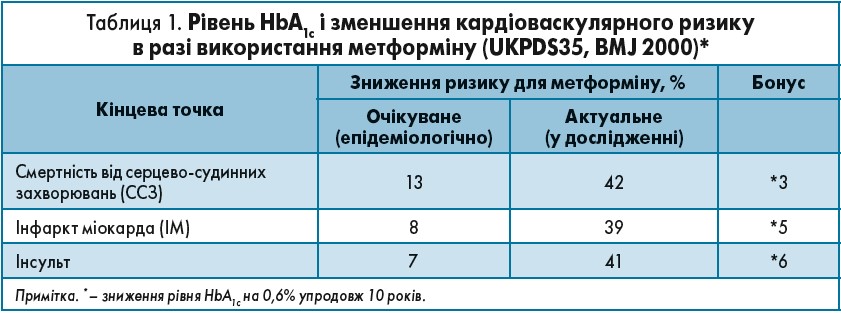
 У клінічній практиці метформін використовують із 1957 року. Відтоді опубліковано безліч наукових робіт і проведено велику кількість клінічних досліджень, у процесі яких було доведено ефективність цього препарату. Так, у 1968 р. науковцями був виявлений синергічний ефект метформіну і сульфонілсечовини. Опубліковані 1972 року результати досліджень продемонстрували, що у хворих на ЦД 2 типу з ожирінням метформін так само ефективний, як і сульфонілсечовина, а 1977 року було повідомлено про ефективність метформіну при ЦД 2 типу в пацієнтів із нормальною масою тіла. Однак усі ці дослідження не оцінювали довгостроковий вплив препарату. Відоме проспективне дослідження UKPDS (United Kingdom Prospective Diabetes Study) вивчало застосування гіпоглікемічних препаратів і інсуліну. Після закінчення випробування спостереження за пацієнтами тривало ще впродовж 10 років (UKPDS Post – Trial Monitoring 1997-2007). У журналі The Lancet було опубліковано результати, які свідчили, що включення до лікування пацієнтів із ЦД 2 типу метформіну сприяє зменшенню частоти серцевого нападу на 39%, інсульту – на 41%, загальної смертності – на 42%. Кардіопротекторний ефект метформіну був уп’ятеро вищий за такий у разі просто зниження рівня глюкози за допомогою інших препаратів (39 і 8% відповідно).
У клінічній практиці метформін використовують із 1957 року. Відтоді опубліковано безліч наукових робіт і проведено велику кількість клінічних досліджень, у процесі яких було доведено ефективність цього препарату. Так, у 1968 р. науковцями був виявлений синергічний ефект метформіну і сульфонілсечовини. Опубліковані 1972 року результати досліджень продемонстрували, що у хворих на ЦД 2 типу з ожирінням метформін так само ефективний, як і сульфонілсечовина, а 1977 року було повідомлено про ефективність метформіну при ЦД 2 типу в пацієнтів із нормальною масою тіла. Однак усі ці дослідження не оцінювали довгостроковий вплив препарату. Відоме проспективне дослідження UKPDS (United Kingdom Prospective Diabetes Study) вивчало застосування гіпоглікемічних препаратів і інсуліну. Після закінчення випробування спостереження за пацієнтами тривало ще впродовж 10 років (UKPDS Post – Trial Monitoring 1997-2007). У журналі The Lancet було опубліковано результати, які свідчили, що включення до лікування пацієнтів із ЦД 2 типу метформіну сприяє зменшенню частоти серцевого нападу на 39%, інсульту – на 41%, загальної смертності – на 42%. Кардіопротекторний ефект метформіну був уп’ятеро вищий за такий у разі просто зниження рівня глюкози за допомогою інших препаратів (39 і 8% відповідно).
Упродовж наступних 10 років спостереження за пацієнтами ми отримали дані, що хоча в обох групах і вдалося досягти схожого рівня глікованого гемоглобіну (HbA1c), проте в групі метформіну показники виживання були кращими і рідше розвивалися серцево-судинні ускладнення. Цей ефект можна назвати метаболічною пам’яттю, і саме він пояснює такі хороші довгострокові результати (табл. 1).
Застосування метформіну достовірно сприяло зниженню кардіоваскулярного ризику більше, ніж очікувалося від подібного зниження рівня глюкози крові іншими препаратами.
Важливо пам’ятати, що оптимальна доза метформіну для глікемічної відповіді становить 2000 мг. Вона є ефективною для зниження глікемії натще і рівня HbA1c (Gawtor, 1997).
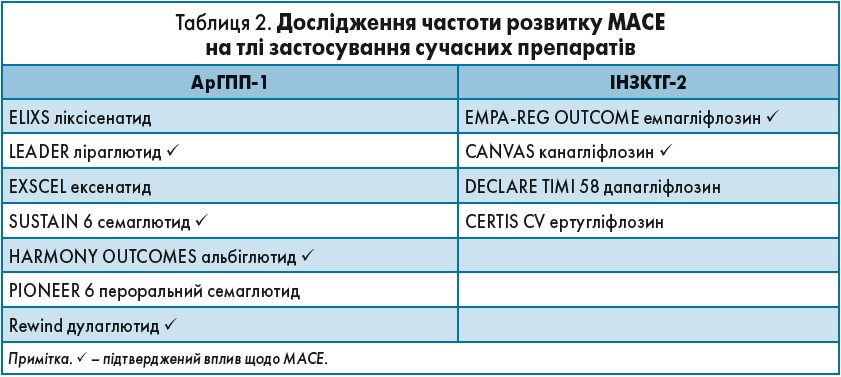
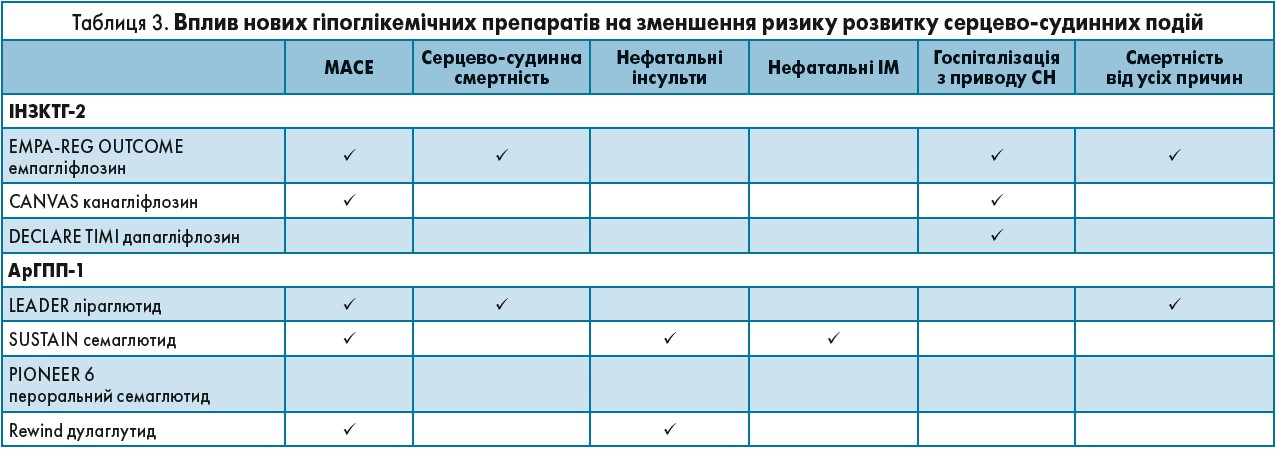
На початку 2000-х років почали проводити нові дослідження, де вивчався вплив на серцево-судинну систему таких препаратів, як інгібітори натрійзалежного котранспортера глюкози 2-го типу (іНЗКТГ‑2) і агоністи рецептора глюкагоноподібного пептиду‑1 (арГПП‑1). На момент початку дослідження більшість пацієнтів уже мали кардіоваскулярні захворювання або фактори ризику. Під час оцінки вторинної профілактики виявилося, що 75-80% усіх пацієнтів уже приймали раніше метформін. У дослідженнях оцінювали частоту розвитку так званих великих серцево-судинних подій – MACE (Major Adverse Cardiac Events), до яких, згідно з класичним визначенням, належать серцево-судинна смертність, нефатальні ІМ та інсульти (табл. 2, 3).
Зниження частоти MACE спостерігали при використанні різних сучасних препаратів (табл. 2).
Використання емпагліфлозину, канагліфлозину і дапагліфлозину сприяло зменшенню частоти госпіталізації з приводу декомпенсації серцевої недостатності (СН).
Емпагліфлозин і дапагліфлозин достовірно зменшували смертність від ССЗ. Схожі результати отримано в дослідженні Canvas, у якому вивчали ефективність канагліфлозину. Щодо арГГП‑1, то вони зменшували загальну смертність. Уперше після дослідження UKPDS стало ясно, що не тільки метформін здатен знижувати кардіоваскулярну смертність.
Нові глюкозознижувальні препарати запобігають прогресуванню ниркової недостатності. У дослідженні CREDENCE застосування канагліфлозину сприяло зменшенню патології нирок на 30% (оцінювали потребу в діалізі й подальшій трансплантації нирок, зниження швидкості клубочкової фільтрації (ШКФ) <15 мл/хв/1,73 м2, подвоєння рівня креатиніну сироватки крові або смерть унаслідок захворювань нирок чи ССЗ). У схожому дослідженні з вивчення дапагліфлозину (DAPA-CKD Primary Outcomes Results) відповідний показник становив 39%, а середня ШКФ у пацієнтів на початку дослідження становила приблизно 43 мл/хв/1,73 м2 (Petrie, 2020).
У дослідженні REACH вивчали доцільність використання метформіну для вторинної профілактики ССЗ. До випробування було залучено приблизно 12 тис пацієнтів, з яких 7,5 тис отримували метформін. Його застосування сприяло зменшенню серцево-судинної смертності на 21%, MACE – на 12%, смертності через декомпенсацію СН – на 31%, смертності, пов’язаної з нирковою недостатністю (ШКФ 30-60 мл/хв/м2), – на 36%.
Ще одне ретроспективне дослідження, проведене в Китаї, підтвердило, що смерть унаслідок ССЗ, ішемічна хвороба серця (ІХС), інсульт, ниркова недостатність і частота декомпенсації СН значно рідше виникають в осіб, які приймають метформін.
Метааналіз 11 досліджень (n=35 410) показав, що використання метформіну в пацієнтів із ЦД 2 типу, які мають СН, зменшує загальну смертність на 22%.
Використання метформіну при СН
У своїй роботі А. Halаbi та співавт. повідомляють, що метформін знижує смертність у пацієнтів зі збереженою фракцією викиду лівого шлуночка (ФВ ЛШ) (Halabi A. et al., 2020). В осіб із тяжкою СН метформін потрібно використовувати обережно через ризик виникнення гіпоксії. У цій групі пацієнтів потенційні ефекти метформіну є меншими, ніж у загальній популяції. У пацієнтів із гіпоксією потрібно уникати використання метформіну (Masoudi F.A., 2005)!
У рандомізованому контрольованому дослідженні MET-REMODEL вивчали дію метформіну на гіпертрофію ЛШ в пацієнтів з ІХС без діабету. Оцінка маси та об’єму ЛШ за допомогою магнітно-резонансної томографії продемонструвала, що метформін сприяв зменшенню гіпертрофії ЛШ (Mohan М., 2009).
Як показав метааналіз 40 досліджень (n=1 068 408) за участю пацієнтів з ІХС, які приймали метформін, його прийом знижував частоту MACE (17%, [стандартизоване відношення ризику] aHR=0,83), загальну смертність (34%, aHR=0,67) і смертність від ССЗ (19%, aHR=0,81) (Han Y., 2019).
Властивості метформіну, які сприятливо впливають на стан серцево-судинної системи:
• Антиатерогенна:
- зменшення накопичення холестерину;
- зменшення перекисного окислення ліпідів;
- покращення функціонування епітелію;
- зменшення оксидативного стресу.
• Антитромботична:
- пригнічення активації тромбоцитів;
- покращення кровообігу;
- пригнічення розпаду фібрину і PAL‑1.
• Протизапальна:
- зменшення утворення С-реактивного білка.
Гіпоглікемічна терапія в дорослих пацієнтів із ЦД 2 типу (ADA 2018)
Після встановлення діагнозу ЦД початковим кроком є зміна способу життя, а наступним – встановлення цільового рівня HbA1c і початок медикаментозного лікування залежно від умісту глікованого гемоглобіну: якщо рівень HbA1c <9%, призначають монотерапію; якщо ≥9% – подвійну терапію; якщо ≥10%, а рівень глюкози в крові становить ≥300 мг/дл – розглядають можливість призначення комбінованої ін’єкційної терапії.
У клінічних рекомендаціях ЕSC/EASD 2019 (Європейського товариства кардіологів і Європейської асоціації з вивчення діабету) роль метформіну змінюється. У пацієнтів із ЦД 2 типу, які раніше не приймали препаратів, але мають атеросклеротичні захворювання, високий кардіоваскулярний ризик чи ураження таргетних органів, препаратами першої лінії є іНЗКТГ‑2 або арГПП‑1. У пацієнтів без названих факторів лікування можна починати з монотерапії метформіном. Якщо в пацієнта, який отримує метформін, діагностовано атеросклеротичне захворювання, до лікування необхідно додати іНЗКТГ‑2 або арГПП‑1.
Згідно з оновленими у 2020 р. рекомендаціями Американської діабетологічної асоціації (ADA) і EASD першою лінією терапії пацієнтів із ЦД 2 типу залишається метформін. За наявності в пацієнтів ССЗ додатково треба призначати нові цукрознижувальні препарати.
Як показують останні дослідження, якщо в пацієнта з ЦД 2 типу є СН або хронічна ниркова недостатність, препаратом вибору є іНЗКТГ‑2. За наявності ССЗ, гострого порушення мозкового кровообігу чи транзиторної ішемічної атаки перевагу віддають арГПП‑1. Однак препаратом першої лінії, незалежно від початкового рівня HbA1c, є метформін (ADA/EASD Management of Hyperglycemia in T2D).
Вивчення впливу додавання нових цукрознижувальних препаратів до метформіну
У пацієнтів із низьким кардіоваскулярним ризиком монотерапія за допомогою будь-якого гіпоглікемічного засобу не супроводжувалася впливом на серцево-судинні наслідки. У пацієнтів із високим серцево-судинним ризиком додавання до метформіну іНЗКТГ‑2 чи арГПП‑1 покращує кардіоваскулярні наслідки (Qian Li et al., 2018).
Salpeter та співавт. провели метааналіз 206 досліджень (n=47 076), який підтвердив відсутність ризику розвитку лактатацидозу за умови правильного призначення метформіну (Salpeter S. et al., 2006).
У 2016 р. FDA (Управління із санітарного нагляду за якістю харчових продуктів і медикаментів США) дозволило застосовувати метформін у пацієнтів із нирковою недостатністю легкого й середнього ступеня. На тлі застосування метформіну в пацієнтів із ШКФ >30 мл/хв/м2 лактатацидоз не розвивався. У хворих на ЦД 2 типу і хронічні хвороби нирок тривалий прийом метформіну сприяв значущому зниженню смертності від усіх причин і уповільнював настання термінальної стадії ниркової недостатності (Kwon S. еt al., 2020).
Нефропротекторні властивості метформіну при діабетичній нефропатії:
• Нормалізація рівня глюкози в крові.
• Антиоксидантний ефект.
• Захисна дія щодо подоцитів.
Після опублікування результатів дослідження UKPDS метформін почали широко застосовувати в усьому світі. Причому показання до його застосування поступово розширювалися. Сьогодні метформін вважається ефективним у тому числі й для запобігання розвитку ЦД*. У 67 країнах препарат призначають при предіабеті. Так само його використовують у лікуванні гестаційного діабету, як ад’ювантну терапію при різних типах раку, а також у разі деменції. Велике дослідження VA-IMPACT (Investigation of Metformin in Pre-Diabetes on Atherosclerotic Cardiovascular OuTcomes) з вивчення застосування метформіну при предіабеті ще триває.
Підготував Валерій Палько
UA-GLUC-PUB-072021-080
* Оригінальний метформін – Глюкофаж® і Глюкофаж® XR
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 2 (54) 2021 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....