Ефективність застосування повідон-йоду для обробки носової і ротової порожнин: фокус на антисептичні засоби проти SARS-CoV‑2
Збудник тяжкого гострого респіраторного синдрому – SARS-CoV-2 – став причиною світової пандемії, що її було оголошено на початку 2020 року. У грудні 2019 року було зареєстровано лише декілька випадків COVID-19, але їх кількість згодом стрімко і невпинно зростала. Механізм передачі SARS-CoV‑2-інфекції переважно повітряно-крапельний. Інфікування також можливе при контакті з будь-якими контамінованими збудником поверхнями. Ключовим завданням у боротьбі з COVID‑19 є зменшення передачі вірусу, що можливе в тому числі за умови застосування антисептиків, які можна використовувати і в медицині, і в побуті. У представленому дослідженні вивчали застосування повідон-йоду (PVP-I) як антисептика (у концентраціях від 1 до 5%), якому притаманна віруліцидна активність проти збудника COVID-19, для полоскання носової і ротової порожнини.
Ключові слова: SARS-CoV-2, COVID-19, назальні й оральні антисептики, розчин повідон-йоду
Збудник тяжкого гострого респіраторного синдрому SARS-CoV‑2 став новим патогеном, який призвів до розвитку пандемії COVID‑19. Від її початку з-поміж усіх медичних спеціальностей лікарі-отоларингологи є одними з тих, хто найчастіше контактує з інфікованими пацієнтами. У Китаї саме отоларингологи виявляли перших пацієнтів із COVID‑19, і саме представники цієї спеціальності постраждали першими серед лікарів. Варто зазначити, що вірусне навантаження є найвищим у носовій порожнині, носоглотці і ротоглотці (Zou L., 2020). Головний рецептор, з яким зв’язується збудник COVID‑19 – ангіотензинперетворювальний фермент 2 (АПФ2), – найсильніше екпресуєтся на келихоподібних і війчастих клітинах (Sungnak W., 2020). Вірус може бути виявлений за допомогою дослідження назального мазка, взятого до, під час і після виникнення гострих симптомів захворювання, причому вірус може виявлятися навіть у серопозитивних реконвалесцентів (Wei W.E., Xu D., 2020). Носова порожнина, носоглотка і ротоглотка – основні вхідні ворота інфекції (Huang C., Krajewska J., 2020). Медичні процедури або втручання, які супроводжуються утворенням аерозолю, можуть сприяти виділенню великої кількості вірусу, здатного зберігатися в повітрі до 3 год (Van Doremalen N., 2020). SARS-CoV‑2 може передаватися від безсимптомних носіїв, інфікованих симптомних пацієнтів, а також від реконвалесцентів (Wei W.E., 2020). Тому головним завданням у рамках зупинення пандемії є зменшення передачі вірусу. Для цього не завжди достатньо носити маски і користуватися рукавичками. Завдяки наявному досвіду щодо спалахів COVID-19 у лікарнях, було запропоновано застосування PVP-I для зменшення передачі інфекції (Mady L.).
Застосування назальних і оральних антисептиків зменшує ймовірність передачі вірусу завдяки зменшенню кількості активних вірусних частинок в аерозолі, який формується в носовій чи ротовій порожнинах (Parhar H.S., Dexter F., 2020). Оториноларингологи, анестезіологи і щелепно-лицеві хірурги рекомендують застосовувати PVP-I інтраназально чи у вигляді полоскання ротової порожнини (у концентрації 0,4-0,5%) для передопераційної обробки. Лікарі також стверджують, що застосування PVP-I інтраназально і для полоскання ротової порожнини медичними працівниками (до 4 разів на день) зменшує кількість вірусів у видихуваному повітрі (Khan M.M., 2020). Американська стоматологічна асоціація (American Dental Association, ADA) для зменшення ризику передачі COVID‑19 рекомендує полоскати ротову порожнину розчином PVP-I перед проведенням будь-яких процедур (Tessema B., 2020).
У рамках дослідження іn vitro водний розчин PVP-I виявився активним проти широкого спектра бактеріальних, грибкових збудників чи найпростіших (Gocke D.J., 1985; Berkelman R.L., 1982). Завдяки своїй неспецифічній дії препарат був активним проти аденовірусів, риновірусів, вірусів Коксакі і герпесу (Eggers M., 2019). Специфічна активність проти вірусу грипу була пов’язана з пригніченням гемаглютиніну і нейрамінідази (Sriwilaijaroen N., 2009).
Зацікавленість противірусною активністю PVP-I виникла після спалахів SARS і MERS. Доступний у продажу 10% розчин PVP-I був випробуваний проти HCoV 229E, HCV0OC43, SARS і MERS, проте препарат у такій концентрації не придатний для назального й орального застосування. Було припущення, що PVP-I може бути ефективним проти COVID‑19. У рамках цього дослідження оцінювали активність PVP-I проти SARS-CoV‑2 – вивчали застосування його у вигляді назального антисептика, а також антисептика для полоскання ротової порожнини (у концентраціях від 1 до 5%) як засобу проти збудника COVID‑19. SARS-CoV‑2 інкубували з PVP-I упродовж 60 с, після чого сполуки нейтралізували і визначали кількість живих вірусів.
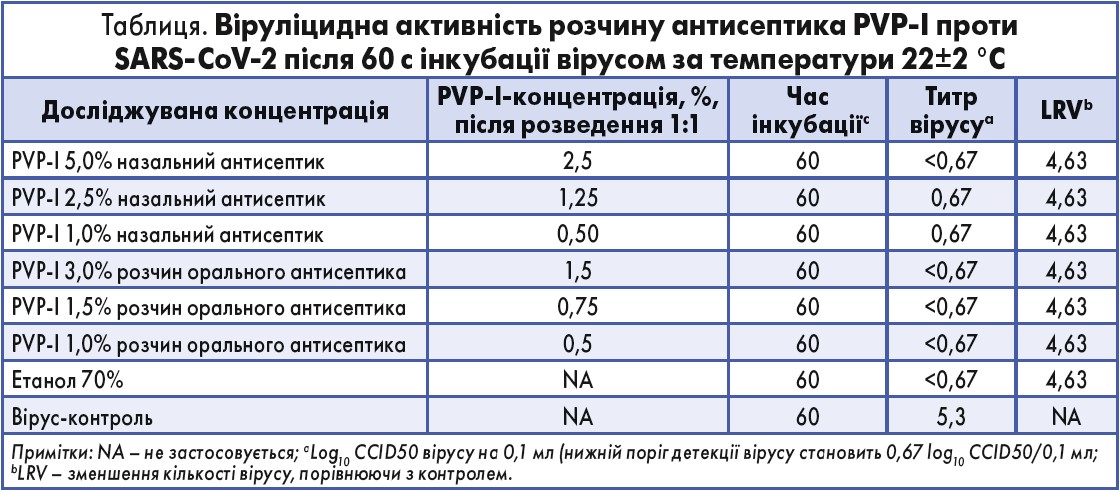
Результати дослідження та їх обговорення
Титр вірусу і десятковий логарифм зменшення кількості вірусу (LRV) SARS-CoV‑2 після інкубації з назальним і оральним антисептиком у різних концентраціях зменшились на >4 log10CCID50 (50% інфекційна доза для культури клітин), від 5,3 log10CCID50/0,1 мл до ≤1 log10CCID50/0,1 мл (табл.).
Відновлення діяльності закладів для надання неургентної хірургічної допомоги, а також відновлення певних оториноларингологічних хірургічних процедур має супроводжуватися намаганням зменшити можливі шляхи передачі вірусів. Є три основні сучасні стратегії, спрямовані на зменшення поширення COVID‑19. Першою з них є рутинне використання засобів індивідуального захисту (ЗІЗ), зокрема масок (Leung N.H.L., 2020). Другою – часта й ретельна дезінфекція рук. Насамкінець для знезараження носової і ротової порожнин рекомендовано використовувати розчин PVP-I (Mady L., 2020; Parhar H.S. 2020).
Важливим завданням є пошук такого назального антисептика, який був би ефективним і безпечним при місцевому застосуванні. Етанол, наприклад, ефективно знищує віруси, проте його застосування в носовій порожнині може бути небезпечним (Vetter A., 2012; Workman A., 2014; Sapkota M., 2015). Розчин PVP-I широко застосовують у медичних закладах як антисептик для шкіри, але його інтраназальне застосування в звичайних концентраціях протипоказане через можливість зменшення частоти коливання війок (ЧКВ). Розчини, концентрація яких <1,25%, не пригнічують ЧКВ (Reimer K., 2002). Такі форми випуску добре зарекомендували себе в офтальмології і зазвичай використовуються для передопераційної підготовки поверхні ока. Концентрація PVP-I >2,5% є токсичною для слизової оболонки носової порожнини (Ramezanpour M., 2020), клітин верхніх дихальних шляхів (Kim J.H., 2015) і миготливого епітелію (Sato S., 2014). Зазначимо: щоденне місцеве застосування PVP-I в концентраціях до 5% не підвищує ризик розвитку захворювань щитоподібної залози (Frank S., 2020).
Автори даного дослідження повідомили про противірусну дію PVP-I щодо SARS-CoV‑2, а також оцінили безпеку назальних і оральних антисептиків на основі PVP-I.
Пандемія SARS-CoV‑2 примусила посилити увагу до засобів інфекційного контролю в закладах надання амбулаторної медичної допомоги, у тому числі в оториноларингології. Застосування механічних бар’єрів, дотримання соціально безпечної дистанції і використання ЗІЗ – обов’язкові заходи будь-якої програми інфекційного контролю. Хімічні антисептики залишаються особливо важливими в деконтамінації поверхонь і шкірного покриву як пацієнтів, так і працівників системи охорони здоров’я. Носова порожнина, носоглотка, ротова порожнина і ротоглотка інфікованих осіб мають високе вірусне навантаження SARS-CoV‑2 і є основним резервуаром для вірусу. Важливим залишаться питання деконтамінації цих ділянок у пацієнтів і медичного персоналу. Здатність PVP-I інактивувати широке коло патогенів, відсутність резистентності до нього, а також тривала історія його клінічного використання становлять значний інтерес для практичної медицини. Протимікробна ефективність PVP-I значуще залежить від виду збудника, концентрації препарату, а також від часу експозиції. Наведені дані демонструють ефективність PVP-I in vitro при використанні лікарських форм, спеціально розроблених для назального й орального застосування. Віруліцидна дія PVP-I проявлялася в концентраціях, безпечних для обробки слизової оболонки носової і ротової порожнин. Отримані дані дають підстави рекомендувати застосовувати назальні й оральні форми PVP-I у клінічній практиці (Khan M.M., 2020; Tessema B., 2020).
Ефективність згаданих лікарських препаратів може сприяти їх використанню як додаткових засобів у боротьбі зі збудником COVID‑19. Крім того, прийняття системами охорони здоров’я протоколів із використання PVP-I для полоскання ротової порожнини й інтраназального застосування може стати ефективним заходом для зменшення вірусного навантаження в амбулаторних умовах.
Реферативний огляд статті Jesse S. Pelletier et al. Efficacy of Povidone-Iodine Nasal and Oral Antiseptic Preparations Against Severe Acute Respiratory Syndrome-Coronavirus 2 (SARS-CoV‑2), Ear, Nose & Throat Journal 2021, Vol. 100(2S), 192-196.
Підготував Валерій Палько
Повну версію дивіться: https://journals.sagepub.com/
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (55), 2021 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...