Молнупіравір для перорального лікування амбулаторних пацієнтів із COVID-19
Пандемія коронавірусної хвороби 2019 (COVID‑19), зумовленої вірусом тяжкого гострого респіраторного синдрому (SARS-CoV‑2), спричинила майже 270 млн підтверджених випадків і понад 5,2 млн смертей в усьому світі. Госпіталізації потребує значна частина пацієнтів із COVID‑19, переважно люди старшого віку й особи з хронічними захворюваннями, як-от ожиріння, цукровий діабет і тяжка серцева патологія. На сьогодні схвалено низку вакцин, високоефективних у зниженні частоти госпіталізації та смертності; утім, охоплення вакцинацією залишається недостатнім. Отже, існує потреба в противірусній терапії, яка б знижувала ризик прогресування COVID‑19. Дослідження засвідчили важливість якомога ранішого початку лікування після появи симптомів, тому в ідеалі ця терапія має бути легкодоступною і такою, що може вільно застосовуватися самими пацієнтами.
Молнупіравір – низькомолекулярні рибонуклеозидні проліки N‑гідроксицитидину (N-ГЦ) – є активним проти SARS-CoV‑2 й інших РНК‑вмісних вірусів і має високу стійкість до розвитку резистентності. Після перорального застосування молнупіравіру N-ГЦ надходить у системний кровоток і фосфорилюється всередині клітин з утворенням N-ГЦ‑трифосфату, який вбудовується у вірусну РНК і порушує її реплікацію шляхом внесення помилок копіювання. Останні накопичуються у вірусному геномі та зрештою роблять вірус незаразним й унеможливлюють його реплікацію.
Молнупіравір оцінювали в низці досліджень I та ІІ фази. На підставі отриманих результатів обрали добову дозу 800 мг для подальшого вивчення, зокрема в дослідженні ІІІ фази MOVe-OUT, у якому взяли участь амбулаторні дорослі пацієнти групи ризику з появою симптомів COVID‑19 не раніше 5 днів до включення.
Методи
MOVe-OUT, подвійне сліпе рандомізоване плацебо-контрольоване дослідження ІІІ фази з оцінки безпеки й ефективності молнупіравіру в амбулаторних дорослих хворих на COVID‑19, розпочалося 6 травня 2021 р., коли перший пацієнт пройшов скринінг. На підставі позитивних результатів ефективності запланованого проміжного аналізу від 10 вересня 2021 р., коли отримали дані 29-денного спостереження 50% із 1550 пацієнтів (цільова вибірка), незалежний комітет із моніторингу рекомендував дочасно припинити набір пацієнтів.
У дослідження залучали дорослих пацієнтів із COVID-19 легкого та середнього ступеня тяжкості, які не потребували госпіталізації. Тяжкість хвороби встановлювали на основі визначень, адаптованих із настанов FDA та ВООЗ. Головними критеріями включення на момент рандомізації були інфекція SARS-CoV‑2, лабораторно підтверджена протягом останніх 5 днів, принаймні 1 ознака або симптом COVID‑19 та щонайменше 1 фактор ризику прогресування до важкої форми COVID‑19 (вік >60 років; активний рак; хронічна хвороба нирок; хронічна обструктивна хвороба легень; ожиріння, визначене як індекс маси тіла ≥30 кг/м2; серйозна патологія серця – серцева недостатність, ішемічна хвороба серця або кардіоміопатія; цукровий діабет). Основні критерії виключення: очікувана потреба в госпіталізації з приводу COVID‑19 в останні 48 год, діаліз або розрахована швидкість клубочкової фільтрації <30 мл/хв/1,73 м2, вагітність, небажання використовувати контрацептиви протягом прийому досліджуваного лікування та щонайменше 4 днів після його завершення, тяжка нейтропенія (абсолютний вміст нейтрофілів <0,5×109/л), вміст тромбоцитів <100×109/л), вакцинація проти SARS-CoV‑2. Стандартні лікувальні заходи, як-от антипіретики, протизапальні препарати, глюкокортикоїди та їхні комбінації, дозволялися. Натомість використання терапії, призначеної для лікування COVID‑19 (включно з моноклональними антитілами й ремдесивіром) заборонялося до 29-го дня спостереження.
Пацієнтів, котрі відповідали зазначеним критеріям, рандомізували 1:1 для отримання молнупіравіру (добова доза 800 мг; капсули 200 мг 4 рази на день) або плацебо перорально протягом 5 днів.
Вихідну наявність антитіл проти нуклеокапсидного білка SARS-CoV‑2 визначали централізовано за допомогою імуноаналізу Elecsys (Roche Diagnostics). Ознаки та симптоми COVID‑19 (відсутні, легкі, помірні або тяжкі) пацієнти оцінювали в щоденниках кожного дня – від рандомізації до 29-го дня спостереження. Для кількісного визначення РНК SARS-CoV‑2 у мазках із носоглотки застосовували полімеразну ланцюгову реакцію, генотипування виконували за допомогою секвенування наступного покоління.
Кінцеві точки
Первинною кінцевою точкою ефективності була частота госпіталізації з будь-яких причин (визначеної як ≥24 год невідкладної допомоги в лікарні або аналогічному закладі) чи смерті протягом 29 днів спостереження в модифікованій популяції ITT (від intention-to-treat), що складалася з усіх пацієнтів, котрі пройшли рандомізацію, отримали щонайменше 1 дозу молнупіравіру чи плацебо та не були госпіталізовані до прийому першої дози. Первинною кінцевою точкою безпеки визначили частоту небажаних подій (НП). Показники безпеки, включно із часткою пацієнтів із НП, оцінювали в популяції, що складалася з усіх учасників, котрі пройшли рандомізацію та отримали щонайменше 1 дозу молнупіравіру чи плацебо.
Вторинні кінцеві точки ефективності й безпеки ґрунтувалися на 11-бальній шкалі клінічного прогресування ВООЗ та суб’єктивних ознаках і симптомах COVID‑19 протягом 29 днів спостереження. Покращення або прогресування ознак і симптомів COVID‑19 визначали як будь-яке полегшення або погіршення відповідно, як порівняти з вихідною тяжкістю симптомів. Час до стійкого зникнення або полегшення симптомів визначали як кількість днів від рандомізації до першого з 3 послідовних днів відсутності або полегшення симптомів (без наступного погіршення до 29-го дня спостереження), час до прогресування ознак і симптомів – як кількість днів від рандомізації до першого з 2 послідовних днів погіршення. Пошукові кінцеві точки включали середні зміни вірусного навантаження SARS-CoV‑2 порівняно з вихідним показником.
Результати
Запланований проміжний аналіз охопив 775 учасників (54,1% усіх рандомізованих пацієнтів), яких залучили в 78 клінічних центрах 15 країн. Фінальна вибірка складалася загалом із 1433 пацієнтів, залучених у 107 клінічних центрах 20 країн. За виключенням статі (в групі молнупіравіру було дещо більше жінок), вихідні демографічні й клінічні характеристики були в цілому подібними в обох групах на момент як проміжного аналізу, так й аналізу всієї рандомізованої вибірки.
Учасники дослідження були значною мірою репрезентативними реальній популяції хворих на COVID‑19. Загалом 47,7% пацієнтів мали ознаки та симптоми ≤3 днів до рандомізації, в 44,5% хвороба мала помірно тяжкий характер. Найпоширенішими факторами ризику були ожиріння (73,7%), вік понад 60 років (17,2%) та цукровий діабет (15,9%). Вихідні антитіла до нуклеокапсидного білка SARS-CoV‑2, які свідчать про нещодавню або раніше перенесену інфекцію (не вакцинацію), були присутні в 19,8% учасників. Найчастішими варіантами SARS-CoV‑2 були B.1.617.2 (дельта; 58,1%), B.1.621 (мю; 20,5%) та Р.1 (гамма; 10,7%). Майже всі пацієнти (98,3%; 709 у групі молнупіравіру й 699 у групі плацебо) увійшли в модифіковану популяцію ITT. Серед учасників, котрі приймали молнупіравір або плацебо, більшість (95,2% та 94,7% відповідно) отримали щонайменше 9 доз.
Ефективність
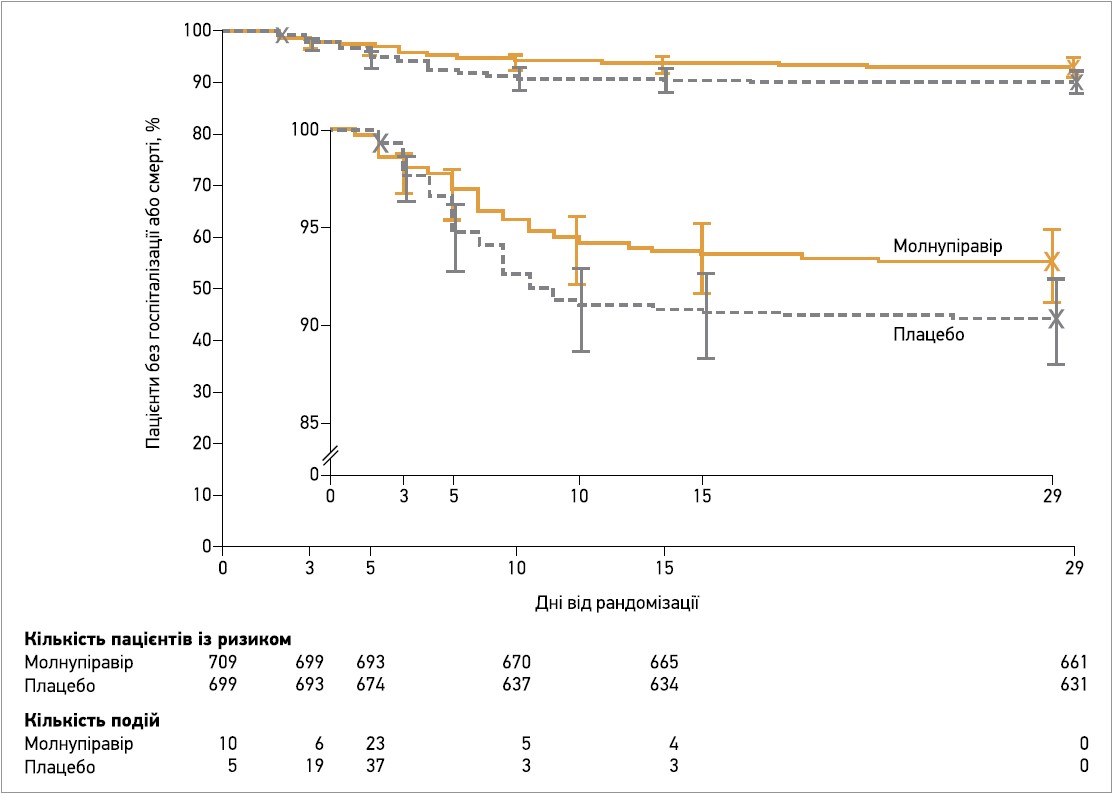
На момент проміжного аналізу молнупіравір досяг попередньо встановленого критерію переваги; на 29-й день спостереження частка пацієнтів у модифікованій популяції ITT, котрі були госпіталізовані або померли, була значно меншою в групі молнупіравіру (7,3%), ніж у групі плацебо (14,1%), що відповідає абсолютній різниці між лікуванням -6,8% (95% довірчий інтервал – ДІ – від -11,3 до -2,4; р=0,001). У модифікованій ITT‑популяції всіх рандомізованих пацієнтів учасники, котрі отримували молнупіравір, також мали значно нижчий ризик госпіталізації або смерті протягом 29 днів: 6,8% проти 9,7% у групі плацебо (абсолютна різниця -3,0%; 95% ДІ від -5,9 до 0,1). Запланований аналіз, який оцінював лише госпіталізації та смерті, пов’язані з COVID‑19, показав, що таких випадків було 6,3% у групі молнупіравіру та 9,2% у групі плацебо (абсолютна різниця -2,8%; 95% ДІ від -5,7 до 0). Результати post hoc аналізу з поправкою на стать пацієнтів (єдиний вихідний фактор, потенційно незбалансований між групами) узгоджувалися з такими первинного аналізу: абсолютний ризик госпіталізації або смерті до 29-го дня був на 2,8% нижчим (95% ДІ від -5,7 до 0,1) для молнупіравіру порівняно з плацебо. Первинним результатам також відповідали результати аналізу часу до події; частота госпіталізації або смерті протягом 29 днів була приблизно на 31% нижчою для молнупіравіру порівняно з плацебо (відносний ризик 0,69; 95% ДІ 0,48-1,01) (рис. 1). У групі молнупіравіру зафіксували лише 1 випадок смерті (29-денна загальна летальність 0,1%), натомість у групі плацебо померли 9 хворих (29-денна загальна летальність 1,3%), що відповідає на 89% (95% ДІ 14-99) нижчому ризику смерті для молнупіравіру проти плацебо. Усі 10 учасників були госпіталізовані перед тим, як померти, і всі летальні випадки були розцінені дослідниками як зумовлені COVID‑19.
Рис. 1. Аналіз часу до події (госпіталізації або смерті) до 29-го дня в модифікованій популяції ITT
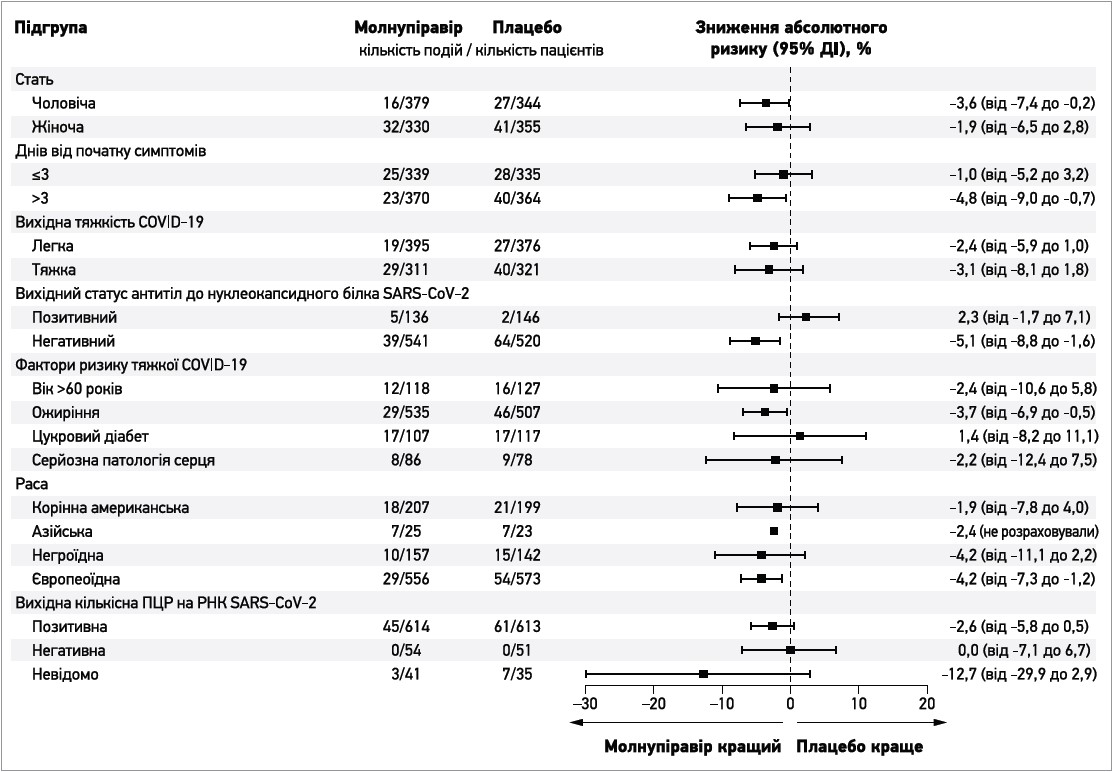
У більшості попередньо визначених підгруп частка пацієнтів, котрі були госпіталізовані або померли, була нижчою для молнупіравіру порівняно з плацебо, проте відповідні довірчі інтервали свідчать про значну невпевненість щодо ступеня цих ефектів (рис. 2). Імовірна різниця на користь плацебо спостерігалася лише в пацієнтів, які на момент включення мали антитіла до нуклеокапсидного білка SARS-CoV‑2, низьке вірусне навантаження або страждали на діабет, а також у хворих азійської, негроїдної, корінної американської або змішаної негроїдно-європеоїдно-американської раси; утім, усі відповідні 95% довірчі інтервали включали нуль і були доволі широкими, зокрема через відносно невелику кількість пацієнтів у деяких із цих підгруп.
Рис. 2. Частота госпіталізації або смерті на 29-й день у модифікованій популяції ITT відповідно до підгруп
На підставі шкали прогресування ВООЗ у групі молнупіравіру більше пацієнтів порівняно з групою плацебо відмітили покращення на 5-й день, водночас найбільшу різницю на користь молнупіравіру спостерігали на 10-й і 15-й день. Для більшості симптомів та ознак COVID‑19 стійке зникнення або полегшення було більш імовірним, а прогресування – менш імовірним у групі молнупіравіру порівняно з групою плацебо.
На час проведення аналізу всіх рандомізованих пацієнтів 1093 з 1408 учасників (77,6%) у модифікованій популяції ITT мали кількісно визначену РНК, підтверджену в мазках із носоглотки на момент включення; зразки 964 пацієнтів (88,2%) були протестовані на 5-й день. З огляду на пошуковий характер вірологічної кінцевої точки тестування продовжується. Наявні на сьогодні дані свідчать, що лікування молнупіравіром асоціювалося з більшим зниженням вірусного навантаження порівняно з плацебо на 3-й, 5-й та 10-й день спостереження. Результати для інших часових проміжків були однаковими у двох групах.
Безпека
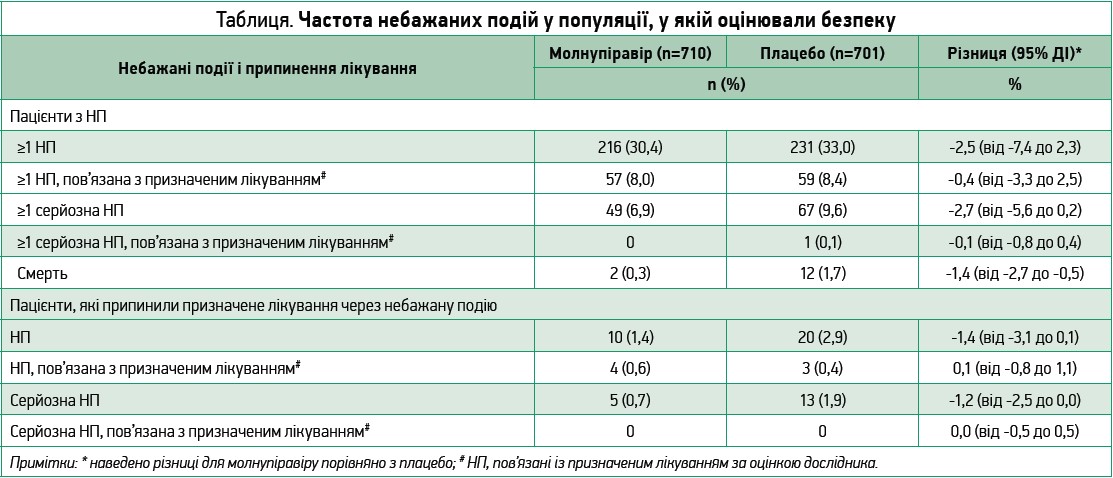
Частка пацієнтів із щонайменше 1 НП була подібною у двох групах (30,4% у групі молнупіравіру та 33,0% у групі плацебо), так само як і частка пацієнтів із НП, розцінених дослідниками як такі, що пов’язані з призначеним лікуванням (8,0% vs 8,3% відповідно). Випадки смерті внаслідок НП, жодна з яких, за оцінкою дослідника, не була пов’язана з лікуванням, траплялися рідше в групі молнупіравіру, ніж у групі плацебо (табл.).
Найчастішими НП (такими, що спостерігалися у ≥2% пацієнтів однієї чи другої групи) були ковідна пневмонія (6,3% у групі молнупіравіру vs 9,6% у групі плацебо), діарея (2,3% vs 3,0%) та бактеріальна пневмонія (2,0% vs 3,0%); погіршення COVID‑19 як НП відзначили в 7,9% vs 9,8% пацієнтів відповідно.
Найчастішими НП (такими, що спостерігалися в ≥1% пацієнтів однієї чи другої групи), розціненими як пов’язані з досліджуваним лікуванням, були діарея (1,7% у групі молнупіравіру vs 2,1% у групі плацебо), нудота (1,4% vs 0,7%) та запаморочення (1,0% vs 0,7%). Зниження рівня тромбоцитів <50×109/л зафіксовано в 1 учасника кожної групи; в групі молнупіравіру низький рівень тромбоцитів спостерігався на 12-й день і не був пов’язаний із лікуванням.
Обговорення
Результати дослідження ІІІ фази MOVe-OUT за участю амбулаторних дорослих хворих на COVID‑19 із факторами ризику свідчать, що лікування молнупіравіром, розпочате в межах 5 днів від появи симптомів, знижує ризик госпіталізації з будь-яких причин або смерті протягом 29 днів. Популяція дослідження була репрезентативною реальній популяції хворих з одним або більшою кількістю відомих факторів ризику тяжкого перебігу COVID‑19.
В опублікованих клінічних дослідженнях, у яких вивчали моноклональні антитіла в подібних популяціях амбулаторних хворих на COVID‑19, частота госпіталізації або смерті в групах плацебо варіювала від 3% до 7%. Натомість в обговорюваному дослідженні цей показник становив 14% у проміжному аналізі та 10% в аналізі всіх рандомізованих пацієнтів; це свідчить, що учасники зазначеного дослідження мали вищий ризик прогресування хвороби.
Абсолютний ризик госпіталізації або смерті протягом 29 днів у групі молнупіравіру був на 6,8% нижчим порівняно з групою плацебо в проміжному аналізі та на 3,0% нижчим в аналізі всіх рандомізованих пацієнтів. Таке покращення є потенційно значимим для пацієнтів, систем охорони здоров’я та громадського здоров’я загалом. Ефективність молнупіравіру була послідовною в багатьох підгрупах, включно з пацієнтами, інфікованими варіантами SARS-CoV‑2 дельта, гамма та мю.
Вторинні кінцеві точки, як-от зміни оцінки за шкалою клінічного прогресування ВООЗ та суб’єктивних симптомів COVID‑19, також свідчать про клінічну користь від застосування молнупіравіру порівняно з плацебо.
Як і в попередніх дослідженнях, не спостерігалося жодних побоювань стосовно безпеки молнупіравіру, зокрема щодо клінічно значимих відхилень лабораторних показників. Оскільки вагітність була критерієм виключення з участі в дослідженні, потенційний вплив молнупіравіру на розвиток плода невідомий.
Багато пацієнтів із COVID‑19 одужують від гострої інфекції з мінімальним медичним втручанням або без такого. Утім, клінічне прогресування до тяжкої хвороби має суттєвий вплив на пацієнтів і системи охорони здоров’я, підвищуючи потребу в механічній вентиляції легень і ризик смерті та потенційно перевантажуючи локальні й регіональні потужності лікарень під час спалахів COVID‑19. Відтак, зменшення зумовлених COVID‑19 госпіталізацій, а також потенційне зниження передачі вірусу завдяки швидшому одужанню є критично важливими.
Вакцинація залишається найважливішим наявним медичним втручанням для зниження ризиків госпіталізації та смерті від COVID‑19, однак раннє, розпочате невдовзі після появи перших симптомів, лікування також є ефективним. Для лікування амбулаторних пацієнтів із COVID‑19 схвалені моноклональні антитіла бамланівімаб-етезевімаб, казиривімаб-імдевімаб та сотровімаб. Проте ці препарати призначаються шляхом інфузії або ін’єкції в умовах лікарні, тому пероральні засоби, як-от молнупіравір, який може застосовуватися пацієнтом у домашніх умовах незабаром після встановлення діагнозу, є більш практичним і дружнім до пацієнта лікуванням, якщо немає негайної потреби в госпіталізації. Отже, молнупіравір є цінним доповненням до наявного терапевтичного арсеналу при COVID‑19.
Ще однією перевагою молнупіравіру порівняно з моноклональними антитілами, спрямованими проти S‑білка SARS-CoV‑2, є його ефективність щодо різних варіантів вірусу. Механізм дії препарату не залежить від мутацій S‑білка, які можуть впливати на дієвість моноклональних антитіл.
У дослідження MOVe-OUT залучали тільки невакцинованих проти COVID‑19 пацієнтів, щоб, по-перше, зосередитися на хворих, котрі найімовірніше потребують противірусної терапії, а по-друге, для швидшої оцінки терапевтичної ефективності молнупіравіру. Відтак, потенційна користь препарату в лікуванні випадків COVID‑19, що розвинулися попри вакцинацію, не оцінювалася; показники ефективності в серопозитивних на момент включення пацієнтів не можна використовувати для остаточних висновків, оскільки тест на антитіла до нуклеокапсидного білка SARS-CoV‑2 відображає імунну відповідь на попередню або поточну інфекцію та не виявляє наявність створених вакциною нейтралізуючих анти-S антитіл.
Таким чином, дослідження MOVe-OUT продемонструвало, що в амбулаторних невакцинованих дорослих хворих на COVID-19 із факторами ризику пероральне лікування молнупіравіром, розпочате в межах 5 днів від появи симптомів, є ефективним і безпечним.
Стаття друкується у скороченні.
Список літератури знаходиться в редакції.
Bernal A.J., Gomes da Silva M.M., Musungaie D.B., et al. Molnupiravir for Oral Treatment of Covid-19 in Nonhospitalized Patients. N Engl J Med. 2022 Feb 10; 386 (6): 509-520.
Переклав з англ. Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 3 (520), 2022 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....