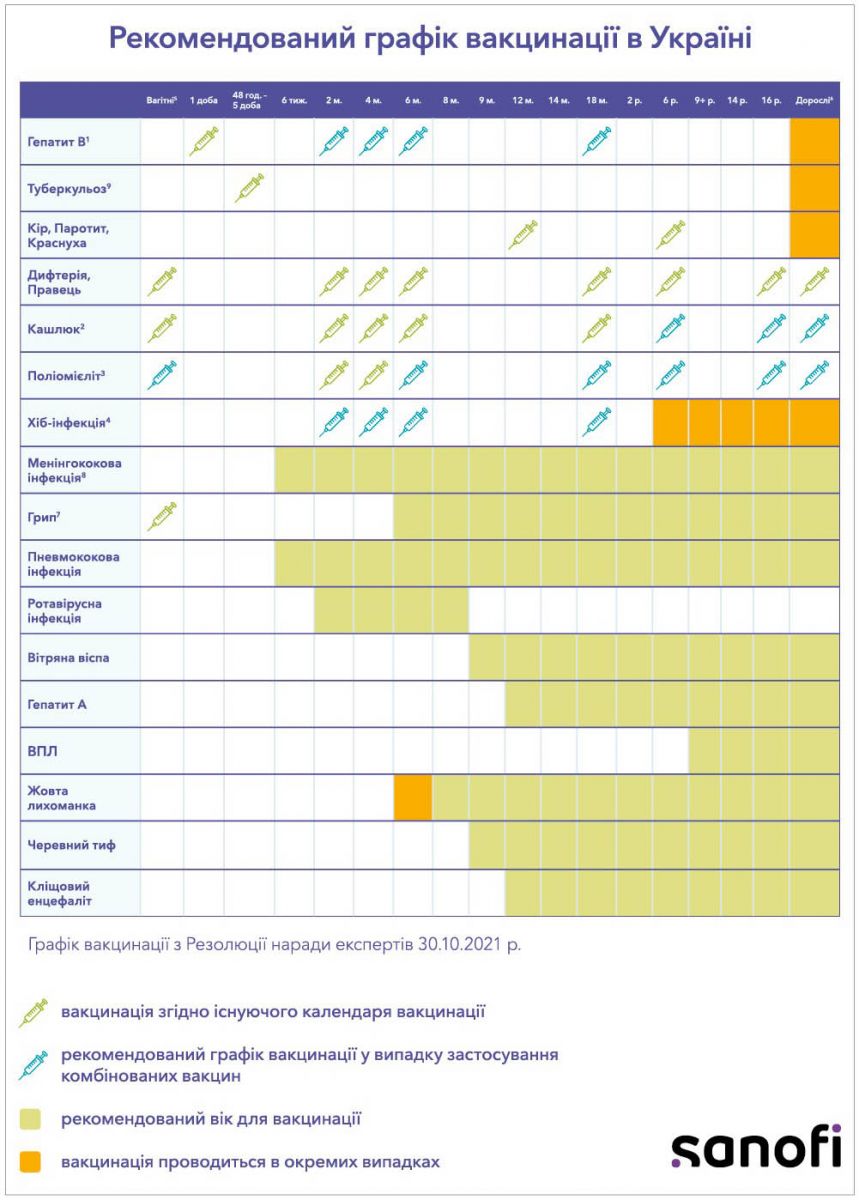
Резолюція Експертної ради «Рекомендований графік вакцинації в Україні»
30 жовтня 2021 р., м. Київ
Учасники:
Ф.І. Лапій – модератор, к. мед. н., доцент кафедри дитячих інфекційних хвороб та дитячої імунології Національного університету охорони здоров’я України ім. П.Л. Шупика.
М.Є. Маменко – д. мед. н., професор, декан педіатричного факультету Національного університету охорони здоров’я України ім. П.Л. Шупика.
І.П. Колеснікова – д. мед. н., професор, завідувачка кафедри епідеміології Національного медичного університету ім. О.О. Богомольця.
А.П. Волоха – д. мед. н., професор, завідувачка кафедри дитячих інфекційних хвороб та дитячої імунології Національного університету охорони здоров’я України ім. П.Л. Шупика.
Д.О. Степанський – д. мед. н., професор, завідувач кафедри мікробіології, вірусології, імунології та епідеміології Дніпровського державного медичного університету.
Н.С. Колісник – к. мед. н., доцент кафедри внутрішньої медицини 2 і фтизіатрії Дніпровського державного медичного університету.
І.М. Волошина – д. мед. н., професор кафедри сімейної медицини, терапії, кардіології та неврології ФПО Запорізького державного медичного університету.
В.Б. Сем’янчук – к. мед. н., доцент кафедри дитячих хвороб ПО Івано-Франківського національного медичного університету.
Я.Ю. Романишин – дитячий імунолог, Західноукраїнський спеціалізований дитячий медичний центр.
Ю.С. Степановський – к. мед. н., доцент кафедри дитячих інфекційних хвороб та дитячої імунології Національного університету охорони здоров’я України ім. П.Л. Шупика.
О.В. Мазулов – к. мед. н., доцент кафедри педіатрії №1 Вінницького національного медичного університету ім. М.І. Пирогова.
А.М. Гільфанова – к. мед. н., асистентка кафедри дитячих інфекційних хвороб та дитячої імунології Національного університету охорони здоров’я України ім. П.Л. Шупика.
І.Л. Височина – д. мед. н., професор, завідувачка кафедри сімейної медицини ФПО Дніпровського державного медичного університету.
Л.І. Самойленко – завідувачка обласного центру клінічної імунології Одеської обласної дитячої клінічної лікарні.
В.В. Маврутенков – д. мед. н., професор кафедри інфекційних хвороб Дніпропетровського державного медичного університету.
Л.В. Костюченко – д. мед. н., професор кафедри клінічної імунології та алергології ЛНМУ ім. Данила Галицького (Львів), завідувачка педіатричного відділення Західноукраїнського спеціалізованого дитячого медичного центру.
Мета експертної ради
- Обговорення чинного Національного календаря щеплень в Україні (надалі – календар).
- Створення пропозицій щодо внесення змін до чинного календаря з розробкою рекомендованого календаря щеплень, який включає всі зареєстровані антигени в Україні.
- Визначення чіткого профілю осіб для вакцинації антигенами, зареєстрованими в Україні.
- Подання рекомендованого календаря щеплень, що ухвалений експертною радою, в НТГЕІ з метою його розгляду та урахування при оновленні календаря.
Рада експертів постановила
- Ухвалити пропозиції щодо внесення змін до чинного календаря, графіку вакцинації, який включає всі зареєстровані антигени в Україні.
- Подати пропозиції до оновлення календаря в НТГЕІ з метою їх розгляду та ухвалення.
- Створити рекомендації щодо вакцинації осіб, які не проживають постійно в Україні.
- Внести пропозиції щодо коректив у розділи «Щеплення, які проводяться на ендемічних та ензоотичних територіях та за епідемічними показаннями», «Щеплення за станом здоров’я», «Рекомендації щодо вакцинації пацієнтів після алло-/аутотрансплантації стовбурових гемопоетичних клітин)» наказу № 551 МОЗ України від 11.08.2014.
- Внести пропозиції до наказу № 551 МОЗ України від 11.08.2014 у Розділі II «Порядок проведення щеплень» пункті 2 «Щеплення дітей із порушенням календаря» щодо вакцинації проти поліомієліту, а саме – прибрати існуючий віковий ліміт вакцинації від поліомієліту (до 18 років).
- Внести пропозиції щодо створення окремого пункту «Вакцинація вагітних», «Вакцинація недоношених дітей» та «Вакцинація подорожуючих» у розділі «Рекомендовані щеплення» наказу № 551 МОЗ України від 11.08.2014.
- Внести пропозиції до розділу «Вакцинація у разі трансплантації органів» наказу № 2070 МОЗ України.
- Внести пропозиції щодо створення рекомендацій стосовно вакцинації пацієнтів із орфанними захворюваннями.
- Внести пропозиції щодо створення рекомендацій стосовно щеплення осіб із невідомим або невизначеним статусом вакцинації.
1. Чотирьохдозовий графік вакцинації від гепатиту В
У випадку використання комбінованих вакцин рекомендована схема вакцинації від гепатиту В – 2-4-6-18 місяців.
- Якщо мати новонародженого HBsAg-негативна, що документально підтверджено, вакцинацію дитині можна розпочати протягом перших місяців життя або одночасно із щепленням проти кашлюку, дифтерії, правця, поліомієліту. У разі поєднання імунізації з щепленням проти кашлюку, дифтерії, правця, поліомієліту рекомендуються схеми: 2-4-6-18 місяців життя (наказ МОЗ України № 947 від 18.05.2018).
- Один з можливих графіків вакцинації від гепатиту В, згідно з рекомендаціями ВООЗ, – чотирьохдозовий: одновалентна доза після народження та 3 (одновалентна або комбінована) вакцини зазвичай вводяться разом з іншими вакцинами для немовлят; додаткова доза не завдає будь-якої шкоди.
- Згідно з рекомендаціями Центру з контролю та профілактики захворювань (Center for disease control and prevention – CDC), дозволено введення 4 доз, якщо після першої (родової) дози використовується комбінована вакцина, що містить гепатит В.
2. Бустерна вакцинація від кашлюку в 6 років
Рекомендована бустерна вакцинація від кашлюку в 6 років.
- Згідно з рекомендаціями CDC, застосовувати п’ятидозовий графік вакцинації від кашлюку – в 2, 4, 6, 15-18 місяців та 4-6 років.
- Згідно з рекомендаціями ВООЗ, застосовувати 3 дози для первинної вакцинації від кашлюку та 2 бустерні дози; першу бажано застосувати на другому році життя, а другу, наприклад, перед школою в 6 років.
- Використання ацелюлярних комбінованих вакцин призводить до зменшення ін’єкційного навантаження на організм дитини.
3. Вакцинація від поліомієліту за допомогою ІПВ
Враховуючи переваги ІПВ, рекомендовано виконувати вакцинацію від поліомієліту за допомогою ІПВ у разі використання комбінованих вакцин.
Вакцина ІПВ може бути застосована для 3-6-го щеплень як окремо, так і в складі комбінованих вакцин. Дітям, які перебувають у сімейному оточенні, дитячих закладах закритого типу з ВІЛ-інфікованими або з особами, яким протипоказано введення ОПВ, щеплення проводиться виключно ІПВ-вакциною.
- При застосуванні комбінованої вакцини, що містить ІПВ, до 4 років можна вводити 4 або більше доз ІПВ. Тим не менш, рекомендується введення додаткових доз у віці від 4 років або після та принаймні через 6 місяців після попередньої дози.
- У випадку застосування комбінованої вакцини, що містить ІПВ, вакцинація в 14 років може бути зміщена на 16 років.
- Переваги ІПВ – адекватний захист від 3-х типів поліовірусів, безпечність, низька реактогенність, відсутність ризику вакциноасоційованого паралітичного поліомієліту (ВАПП), виникнення циркулюючих вакциноспоріднених вірусів поліомієліту (цВСПВ), безпечність у контексті контейнменту поліовірусів, можливість застосування в складі комбінованих вакцин, можливість застосування у дітей та дорослих.
4. Вакцинація від Hib-інфекції
У випадку використання комбінованих вакцин рекомендована схема вакцинації від Hib-інфекції – 2-4-6-18 місяців.
- ВООЗ рекомендує дотримуватися будь-якого з наступних графіків імунізації проти Hib: 3 первинні дози без бустерної, 2 первинні дози плюс бустер і 3 первинні дози плюс бустер.
- Один із рекомендованих графіків вакцинації згідно з позицією CDC: 4 дози при застосуванні комбінованих вакцин.
- Можлива також вакцинація дітей після 5 років комбінованими вакцинами.
- Діти, які перенесли COVID-19, є групою ризику та потребують вакцинації від Hib-інфекції.
5. Вакцинація вагітних
Рекомендована вакцинація вагітних від правця, дифтерії та кашлюку. Вагітні є групою найвищого пріоритету для вакцинації від грипу. Комбіновані вакцини (АаКДП-M зі зменшеним вмістом антигенів), що містять ІПВ, є безпечними і можуть бути використані під час вагітності.
- Вагітні жінки, які отримали останню дозу вакцини, що містить правцевий анатоксин, більше ніж 10 років тому, мають бути щеплені проти правця і дифтерії під час вагітності. Вакцинація під час вагітності забезпечує формування відповідного імунітету до правця у матері та запобігає захворюванню як матері, так і дитини. Якщо є лабораторні підтвердження захисту від правця, введення дози АДП-М може бути відтерміновано.
- Найбільша частота захворювання на кашлюк, пов’язаних з ним ускладнень і більшість смертей зустрічається у дітей, які за віком не підлягають щепленню за календарем (у віці менше 2 місяців) або були не повністю імунізовані (у віці старше 6 місяців). Немовлята, які за віком не можуть отримувати первинну серію вакцинації проти дифтерії, правця, кашлюку, залежать від пасивно набутих материнських антитіл для захисту від кашлюку.
- Саме тому CDC рекомендує введення 1 дози АаКДП-М (дифтерія, правець, ацелюлярна кашлюкова вакцина зі зменшеним вмістом антигенів) під час кожної вагітності, бажано на 27-36-му тижні.
- ВООЗ також рекомендує вакцинацію вагітних за допомогою АаКДП-М переважно у другому або третьому триместрі і бажано принаймні за 15 днів до закінчення вагітності. Але вакцина може бути введена у будь-який термін вагітності.
- Вагітні жінки мають підвищений ризик тяжкого перебігу вагітності, госпіталізації внаслідок грипу та смерті під час вагітності. Вакцинація проводиться інактивованими вакцинами проти грипу. Вакцинація вважається безпечною та рекомендується всім жінкам, які перебувають у стані вагітності (у будь-якому триместрі) або планують вагітність протягом сезону грипу.
- Відповідно до рекомендацій Національного консультативного комітету Канади з імунізації (NACI), комбіновану вакцину, що містить ІПВ, можна вводити вагітним (в ідеалі це слід робити під час третього триместру вагітності).
- Вакцинація вагітних комбінованою вакциною, що містить ІПВ для пасивної імунізації проти кашлюку у немовлят, була оцінена в опублікованих дослідженнях і не показала жодного негативного впливу на вагітну або плід, тому є безпечною.
- CDC стверджує, що ІПВ можна вводити відповідно до рекомендованих графіків для дорослих, якщо вагітна жінка має підвищений ризик зараження та потребує захисту від поліомієліту. Ситуації, які можуть вимагати захисту під час вагітності, включають можливий професійний вплив або подорож до районів ендемічного поліомієліту.
6. Вакцинація дорослих
Рекомендована ревакцинація дорослих за допомогою комбінованих вакцин кожні 10 років – від дифтерії, правця, кашлюку та поліомієліту. Вакцинація від грипу рекомендована дорослим кожного року.
- CDC рекомендує рутинну ревакцинацію дорослих кожні 10 років за допомогою АаКДП-М (дифтерія, правець, ацелюлярна кашлюкова вакцина зі зменшеним вмістом антигенів).
- ВООЗ виокремлює медичних працівників як пріоритетну групу для отримання вакцини від кашлюку кожні 10 років.
- Першу планову ревакцинацію дорослим за віком та епідпоказаннями, які раніше були щеплені, проводять АДП-М у віці 26 років із подальшою плановою ревакцинацією АДП-М кожні 10 років або за календарем (26, 36 і т. д.), але не раніше ніж через 1 рік для вагітних жінок та 5 років для інших осіб.
- Рекомендована вакцинація від кашлюку вагітних (під час кожної вагітності) та дорослих, які контактують з вагітною та новонародженим (за стратегією «кокона»).
- Рекомендована вакцинація від кашлюку вихователів дитячих садочків, вчителів шкіл та університетів кожні 10 років.
- Вакцинація від грипу рекомендована всім дорослим щороку.
- Вакцинація від поліомієліту дорослих передбачена в таких країнах Євросоюзу: Австрія (Tdap-IPV кожні 10 років, до 60-ти; після 60-ти, якщо пропущені попередні дози), Бельгія (додаткова ревакцинація проти поліомієліту є обов’язковою або настійно рекомендується відповідно до країн) для мандрівників будь-якого віку, які перебувають більше 4 тижнів у країнах, інфікованих диким поліовірусом або цВСПВ (cVDPV) із потенційним ризиком міжнародного поширення. Ці рекомендації відповідають заяві Комітету з надзвичайних ситуацій відповідно до Міжнародних медичних правил (ММСП, 2005) щодо міжнародного поширення поліовірусу, і вони регулярно пристосовуються до цієї заяви. Ревакцинація складається з 1 дози вакцини, введеної між 4 тижнями та 12 місяцями до того, як мандрівник залишить країни, що його цікавлять), Хорватія (19 років, якщо пропущені попередні дози), Франція (25 років – Tdap-IPV або dTT-IPV, якщо останній Tdap-IPV отриманий за останні 5 років; 45 років; dTT-IPV кожні 10 років, починаючи з 65 років), Німеччина (наздоганяти тих, хто не щеплений), Греція (бустер Td кожні 10 років; одну з бустерних доз слід застосовувати за допомогою Tdap або Tdap-IPV).
- Вакцинація від поліомієліту рекомендована всім дорослим незалежно від попереднього статусу вакцинації у випадку зафіксованих спалахів інфекції в країні (зафіксований випадок дикого поліовірусу або циркулюючого вакциноспорідненого поліовірусу).
7. Вакцинація від грипу
- Рекомендована вакцинація від грипу впродовж всього сезону грипу (з жовтня по травень).
- У випадку, коли особа перехворіла на грип, рекомендована вакцинація від грипу в цьому ж сезоні грипу.
- Вакцинація від грипу рекомендована щороку особам у віці від 6 місяців.
- Групи осіб, яким рекомендовано щеплення від грипу: діти з 6-місячного віку, особи старше 60 років, трудові колективи підприємств, установ, організацій, медичні працівники, вагітні, жінки, які планують вагітність, військовослужбовці, будівельники, працівники Державної автомобільної інспекції МВС України, особи, які доглядають хворих на грип удома. Група найвищого пріоритету для вакцинації від грипу – вагітні.
- Групи високого ризику виникнення ускладнень та тяжкого перебігу грипу: пацієнти з цукровим діабетом, первинними імунодефіцитами, бронхіальною астмою, хронічними захворюваннями печінки, легень, серцево-судинної системи, ураженнями нирок, ВІЛ-інфіковані, пацієнти з функціональною чи анатомічною аспленією та трансплантацією кісткового мозку, пацієнти з лімфомою, множинною мієломою, лейкемією та пацієнти, що тривало отримують ацетилсаліцилову кислоту, пацієнти з неврологічними захворюваннями, люди з ожирінням з індексом маси тіла 40 і вище, пацієнти з ослабленою імунною системою через хвороби (наприклад, люди з ВІЛ, СНІД, деякими видами раку) або ліки (наприклад, ті, хто отримує хіміотерапію або променеву терапію раку, люди з хронічними захворюваннями, що потребують прийому кортикостероїдів або інших препаратів, які пригнічують імунну систему), особи, які перенесли інсульт.
- Рекомендована вакцинація від грипу хворих на активний туберкульоз та пацієнтів із залишковими змінами після туберкульозу.
- При створенні ТЗ необхідно надавати перевагу чотирьохвалентним вакцинам від грипу.
8. Вакцинація від менінгококової інфекції
- Рекомендована дітям та дорослим для профілактики менінгококової інфекції.
- Пріоритетні групи для вакцинації від менінгококової інфекції: діти віком до 2 років, діти, які йдуть до школи (6 років), підлітки 11-18 років, студенти (особливо ті, що проживають у гуртожитках), військовослужбовці.
- Групи ризику за станом здоров’я: особи з функціональною чи анатомічною аспленією (у тому числі серпоподібноклітинною анемією); особи з дефіцитом комплементу С1, С2, С3, С4, С5-С9, пропердину, фактору В; пацієнти, які приймають інгібітори комплементу, такі як екулізумаб та равулізумаб, для лікування атипового гемолітико-уремічного синдрому, пароксизмальної нічної гемоглобінурії, генералізованої міастенії; ВІЛ-інфіковані; пацієнти з гіпогамаглобулінемією та дефіцитом підкласу IgG2.
9. Вакцинація від туберкульозу
- Вакцинацію БЦЖ рекомендовано проводити з 48-ої години після народження.
- Дітині, народженій ВІЛ-позитивною матір’ю, рекомендовано проводити вакцинацію БЦЖ з 48-ої години після народження за умови відсутності у неї симптомів ВІЛ-інфекції.
- Вакцинацію дітей після 2 місяців необхідно проводити після негативної проби Манту.
- Вакцину БЦЖ можна поєднувати з іншими щепленнями в один день або вводити з будь-яким інтервалом.
10. Вакцинація недоношених дітей
- Діти, що народилися раніше 34-го тижня гестації, не мають отримувати щеплення БЦЖ до 34-го тижня гестації. Щеплення БЦЖ щойно народжених дітей з низькою масою тіла проводиться після досягнення дитиною маси тіла 2000 г. Вакцинація проти туберкульозу недоношеної дитини з масою тіла менше 2000 г здійснюється після досягнення дитиною маси тіла 2000 г, обов’язково до виписки з лікарні.
- Рекомендовано не відкладати вакцинацію через недоношеність і виконувати щеплення згідно з Календарем. Рекомендовано застосовувати три дози АаКДП / АКДП, Хіб, поліомієліт, гепатит В, починаючи з 6 тижнів (у своєму хронологічному віці без корекції недоношеності). Перевага надається комбінованій ацелюлярній кашлюковій вакцині через її меншу реактогенність та менше ін’єкційне навантаження. Для щеплення проти поліомієліту на час перебування дитини в стаціонарі використовується лише ІПВ. У випадку використання комбінованих вакцин рекомендована схема вакцинації – 2-4-6-18 місяців незалежно від введеної дози вакцини від гепатиту В у перші 12 годин життя.
- Перша доза вакцини проти гепатиту В вводиться в перші 12 годин життя дитини незалежно від маси її тіла. Новонародженим з масою тіла до 2000 г вакцинація проти гепатиту В проводиться незалежно від статусу матері щодо гепатиту В. У такому разі доза вакцини проти гепатиту В, що введена новонародженій дитині з масою менше 2000 г, не зараховується як доза первинної імунізації. Якщо мати новонародженого HBsAg-позитивна, вакцинація проти гепатиту В проводиться в перші 12 годин життя дитини незалежно від маси тіла. Разом з вакцинацією, але не пізніше першого тижня життя, в іншу ділянку тіла рекомендовано ввести специфічний імуноглобулін проти гепатиту В із розрахунку 40 МО/кг маси тіла та не менше 100 МО. Дитині, яка народилася у матері з невідомим статусом щодо HBsAg, щеплення проводиться обов’язково в перші 12 годин життя з одночасним дослідженням статусу матері за HBsAg. У разі отримання позитивного результату в матері для профілактики гепатиту В дитині вводиться специфічний імуноглобулін проти гепатиту В відповідно до його використання у дитини, народженої від HBsAg-позитивної матері. Після досягнення дитиною 1 місяця вакцинація має бути проведена серією щонайменше з трьох введень вакцин. У випадку використання комбінованих вакцин рекомендована схема вакцинації від гепатиту В – 2-4-6-18 місяців незалежно від введеної дози в перші 12 годин життя.
- Усім недоношеним дітям, народженим на терміні вагітності <32 тижнів, рекомендується отримувати 4 дози 13vPCV (13-валентна пневмококова кон’югована вакцина) за схемою 3+1. Додатково 2 дози 23vPPV (23-валентна пневмококова полісахаридна вакцина) за можливості доступу до цієї вакцини у віці 2 років та через 5 років після введення першої дози 13vPCV.
- Недоношені діти мають високий рівень основних захворювань, які збільшують ризик ускладнень грипу, що можуть включати респіраторні, серцеві та неврологічні стани. Недоношені діти повинні отримувати щеплення від грипу щороку, починаючи з ≥6-місячного віку. Немовлята повинні отримувати 2 дози вакцини з інтервалом не менше 4 тижнів, потім 1 дозу щороку.
- Недоношені діти, а також госпіталізовані немовлята, які мають стабільний стан здоров’я, можуть отримати вакцину проти ротавірусу в своєму хронологічному віці без корекції недоношеності.
Тематичний номер «Педіатрія» № 1 (62)-2 (63) 2022 р.
СТАТТІ ЗА ТЕМОЮ Інфекційні захворювання
Вроджена дисфункція кори надниркових залоз (ВДКНЗ) – це захворювання з автосомно-рецесивним типом успадкування, в основі якого лежить дефект чи дефіцит ферментів або транспортних білків, що беруть участь у біосинтезі кортизолу. Рання діагностика і початок лікування пацієнтів з ВДКНЗ сприяє покращенню показників виживаності та якості життя пацієнтів....
Алергічний риніт (АР) є поширеним запальним захворюванням верхніх дихальних шляхів (ВДШ), особливо серед педіатричних пацієнтів. Ця патологія може знижувати якість життя, погіршувати сон та щоденну продуктивність. Метою наведеного огляду є надання оновленої інформації щодо епідеміології АР та його діагностики, з урахуванням зв’язку з бронхіальною астмою (БА). ...
Американська академія педіатрії (AAP) оновила рекомендації щодо контролю грипу серед дитячого населення під час сезону 2023-2024 рр. Згідно з оновленим керівництвом, для профілактики та лікування грипу в дітей необхідно проводити планову вакцинацію з 6-місячного віку, а також своєчасно застосовувати противірусні препарати за наявності показань. ...
Поширеність і вплив алергічних захворювань часто недооцінюють [1]. Ключовим фактором алергічної відповіді є імуноглобулін (Ig) Е, присутній на поверхні тучних клітин і базофілів. Взаємодія алергену з IgЕ та його рецепторним комплексом призводить до активації цих клітин і вивільнення речовин, у тому числі гістаміну, які викликають симптоми алергії [2]. Враховуючи ключову роль гістаміну в розвитку алергічних реакцій, при багатьох алергічних станах, включаючи алергічний риніт і кропив’янку, пацієнту призначають антигістамінні препарати [3, 4]....