Когнітивні порушення в пацієнтів з ішемічною хворобою серця
Ішемічна хвороба серця (ІХС) є однією з найпоширеніших причин смерті в усьому світі. Як відомо, ІХС не лише уражає серцевий м’яз, а є також фактором ризику зниження когнітивної функції (Singh-Manoux A. et al., 2008; Knopman D. S., 2012). Термін «кардіогенна деменція» існує з 1981 р., коли він уперше з’явився в статті редактора журналу The Lancet для характеристики стану пацієнтів, котрі після серцево-судинних захворювань страждали на погіршення когнітивних функцій (McCarthy S. T. et al., 1981).
У наш час серцево-судинні захворювання розглядаються як вагомий модифікований фактор ризику прискорення когнітивного старіння та розвитку деменції (Jefferson A. L. et al., 2015), отже, їхнє комплексне лікування є заходом профілактики порушень мислення. Продемонстровано, наприклад, що агресивний контроль артеріального тиску з підтримкою показників суворо в межах цільових значень дозволяє зменшити поширеність помірних когнітивних порушень (КП) (Williamson J. D. et al., 2019).
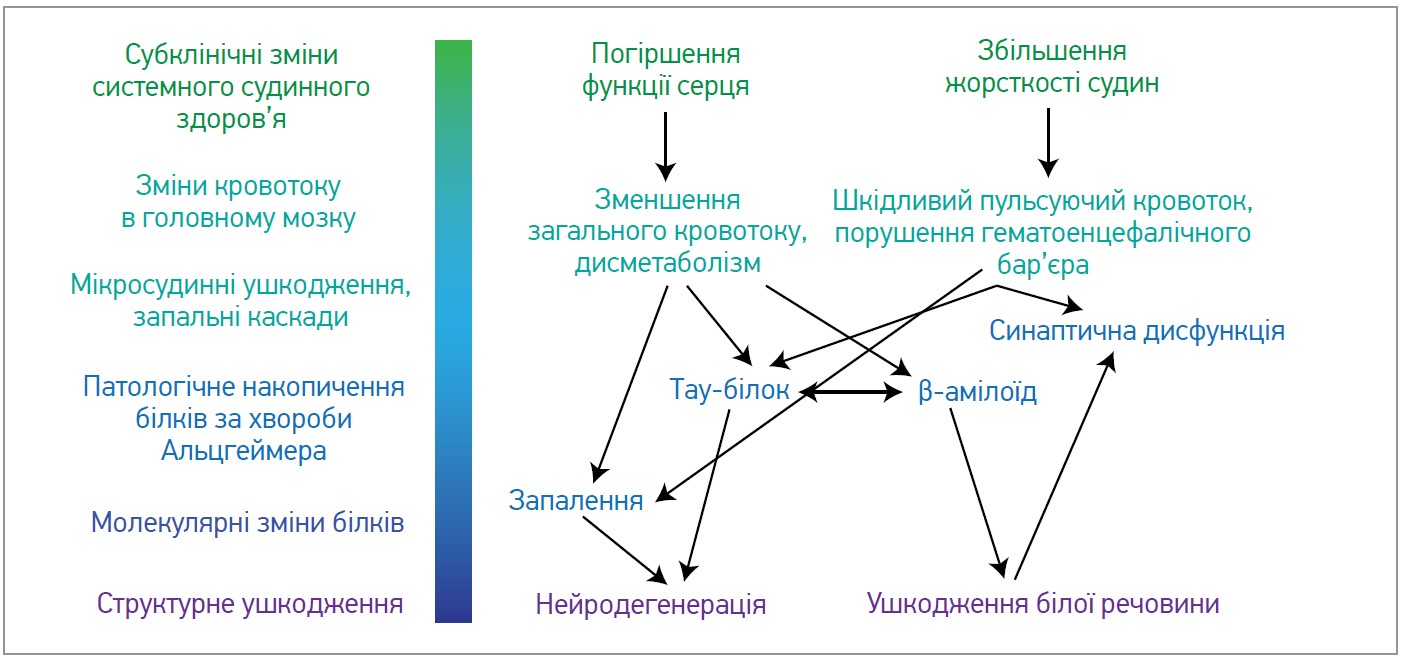
Роль васкулярних факторів у розвитку КП добре задокументовано, що відображається в терміні «когнітивні розлади судинного ґенезу» (Gorelick P. B. et al., 2012). Установлено, що навіть незначні зміни гемодинаміки є чинником ризику прискореної дегенерації мозку. Механізми такого впливу наведено на рисунку (Moore E. E., Jefferson A. L., 2021).
Рис. Механізми КП унаслідок ураження серцево-судинної системи
Субклінічне погіршення функції серця зумовлює погіршення загального мозкового кровообігу, яке, хоча і не є достатнім для спричинення істинної ішемії, може зумовити розлади доставки необхідних речовин та видалення продуктів життєдіяльності клітин мозку, тобто дисметаболізм нейронів. Своєю чергою, метаболічні розлади можуть зумовлювати синаптичну дисфункцію та накопичення тау-білків, отже, спричиняти нейродегенерацію, яку можна підтвердити за допомогою нейровізуалізаційних досліджень. Додатковим несприятливим чинником є те, що в похилому віці зростає жорсткість артерій, унаслідок чого вони стають неспроможними компенсувати енергію пульсації крові (на відміну від еластичних артерій молодих осіб). Надмірна енергія, прикладена до стінки судини, спричиняє порушення гематоенцефалічного бар’єра, ініціює запальну відповідь та, ймовірно, перешкоджає кліренсу β-амілоїду, збільшуючи ймовірність розвитку хвороби Альцгеймера (Moore E. E., Jefferson A. L., 2021).
Хоча мозок складає лише 2% загальної маси тіла, у зв’язку з високими метаболічними потребами на його частку припадає ≈12% серцевого викиду (Williams L. R., Leggett R. W., 1989). Саме тому мозок є винятково чутливим до мінімальних змін перфузії. Безумовно, в здорової людини авторегуляторні процеси забезпечують підтримку кровообігу в мозку на належному рівні, однак старіння та ураження малих судин головного мозку порушують ці процеси за рахунок церебральної вазоконстрикції, а також ендотеліальної дисфункції (Moore E. E., Jefferson A. L., 2021).
Крім судинних чинників, з ІХС і КП пов’язують хронічне запалення низької інтенсивності та окисний стрес. В умовах тривалого впливу прозапальних цитокінів й активних форм кисню порушується гематоенцефалічний бар’єр, активуються клітини глії та з’являється дисфункція механізму самовідновлення нейронів, наслідками чого в т. ч. є порушення мислення і пам’яті (Xu C. et al., 2021).
Зв’язку ІХС та КП присвячені численні клінічні дослідження різного дизайну. Так, аналіз даних 1101 пацієнта з ІХС віком >65 років без анамнезу інсульту виявив, що незначні КП спостерігалися у 24%, помірні – у 22%, тяжкі – в 16% (Shavelle R. M. et al., 2009). У зрізовому дослідженні T. H. Ottens і співавт. (2017) пацієнтам з ІХС після реваскуляризації були притаманні гірша когнітивна функція та більший об’єм спинномозкової рідини (що є незалежним фактором ризику КП), ніж групі контролю. Інше дослідження підтвердило зв’язок ІХС із КП, виявленими за допомогою магнітно-резонансної томографії (Zheng L. et al., 2012).
Метааналіз X. Liang і співавт. (2021) продемонстрував прямий зв’язок між ІХС та КП (відношення ризиків (ВР) 1,27, 95% довірчий інтервал (ДІ) 1,18-1,36; р<0,001), в т. ч. прямий зв’язок між інфарктом міокарда й КП (ВР 1,49, 95% ДІ 1,20-1,84; р<0,001). Аналіз окремих підгруп пацієнтів з’ясував, що КП у цьому випадку мають переважно судинний характер.
J. Burkauskas і співавт. (2018) провели метааналіз 32 публікацій, присвячених розвитку когнітивної дисфункції у пацієнтів з ІХС. З’ясувалося, що предикторами та факторами ризику КП у пацієнтів з ІХС є, зокрема, АРОЕ4-генотип, наявність цукрового діабету, низька фракція викиду лівого шлуночка (<40%). Натомість певне профілактичне значення мали антитромбоцитарна терапія, проведення аортокоронарного шунтування на працюючому серці без маніпуляцій на висхідній аорті, фізичні навантаження.
Встановлено, що КП асоціюються з деменцією, зниженням якості життя, вищими показниками смертності, а також розвитком залежності від сторонніх осіб у повсякденному житті (Fried L. P. et al., 1998; Freiheit E. A. et al., 2010; Satizabal C. et al., 2016; Duijndam S. et al., 2017), що обумовлює важливість їхньої своєчасної профілактики й оптимального лікування.
Для лікування та профілактики КП на тлі ІХС доцільно розглянути застосування нутрицевтиків, наприклад, дієтичної добавки Віноксин Форте (компанія «Асіно», Швейцарія). Віноксин Форте містить сухий екстракт трави барвінку малого (Vinca minor), сухий екстракт стебел із квітками омели білої (Viscum Album L.) та сухий екстракт листя гінкго білоба. Дія цієї біодобавки на систему кровообігу є комплексною, обумовленою сукупним ефектом комбінації натуральних екстрактів барвінку, омели та гінкго білоба. Біологічно активні речовини рослин, що входять до складу Віноксину Форте, сприяють підтримці нормального серцевого, мозкового та периферичного кровообігу; стабілізації артеріального тиску; підтримці оптимальної в’язкості крові, що надає можливість належного забезпечення киснем і метаболізму в тканинах головного мозку, серця, кінцівок та внутрішніх органів.
Барвінок малий – відомий прокогнітивний агент, який містить >50 монотерпенових індолових алкалоїдів, здатних протидіяти патогенезу хвороби Альцгеймера, зокрема, вінкамін. Останній покращує кровообіг у мозку за рахунок потужної вазодилатації, сприяє підтримці гомеостазу нейронів (Vrabec R. et al., 2022; Stander E. A. et al., 2020), за рахунок чого забезпечує покращення пам’яті та концентрації (Ogunrin A. O., 2014). Другий складник Віноксину форте (екстракт омели білої) має спектр сприятливих властивостей, з яких особливу увагу в контексті КП привертають вазодилатувальні властивості. Окрім того, описані антиоксидантні, антиепілептичні, седативні, анксіолітичні та антидепресантні властивості омели. Застосування екстракту омели білої підвищує уміст у крові нейротрофічного фактора мозкового походження, який покращує якість синаптичної нейротрансмісії та бере участь у процесах пам’яті (Szurpnicka A. et al., 2020). Своєю чергою, флавоноїди гінкго білоба сприяють підсиленню функції пам’яті та концентрації, запобігають запамороченню. Екстракт гінкго є засобом, доказова база якого в лікуванні та профілактиці КП є надзвичайно масштабною. Метааналіз H. Liu та співавт. (2020) виявив, що тривале застосування цього екстракту здатне покращувати когнітивну функцію навіть в осіб із деменцією та хворобою Альцгеймера.
Отже, можна зауважити, що ІХС – судинне захворювання з позасерцевими несприятливими наслідками, в т. ч. із КП. Прогресування КП зумовлює суттєве погіршення якості життя пацієнта та виникнення залежності від сторонніх осіб, тому необхідно запобігати їхньому розвитку на ранніх етапах.
З цією метою доцільним є застосування дієтичної добавки Віноксин форте, яка містить комбінацію трьох рослинних екстрактів із вазодилатувальними та нейропротекторними властивостями.
Підготувала Лариса Стрільчук
UA-VINF-PUB-092022-045
Медична газета «Здоров’я України 21 сторіччя» № 10 (527), 2022 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Проблема когнітивних розладів є однією з найважливіших у сучасній клінічній медицині. Це зумовлено не тільки збільшенням частки людей старшого віку серед населення, а й посиленням ролі стресу та інших патогенетичних чинників. У березні відбувся семінар «Академія сімейного лікаря. Біль в грудній клітині. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста», у якому прийняли участь провідні вітчизняні науковці і фахівці різних галузей. У рамках заходу професор кафедри військової терапії Української військово-медичної академії Міністерства оборони України, кандидат медичних наук Мар’яна Миколаївна Селюк представила доповідь «Війна та когнітивні порушення. Причина чи наслідок? Як вирішити проблему?». Подаємо огляд цієї доповіді у форматі «запитання – відповідь»....
Хоча нестероїдні протизапальні препарати (НПЗП) мають численні серйозні побічні ефекти, вони належать до найчастіше застосовуваних препаратів у всьому світі (McGettigan P., Henry D., 2013). Через часте застосування побічні дії НПЗП становлять значну загрозу для громадського здоров’я. Так, уже декілька декад тому було описано підвищення артеріального тиску та ризик загострень серцевої недостатності на тлі прийому цих препаратів (Staessen J. et al., 1983; Cannon P.J., 1986)....
У лютому відбувся медичний форум Ukraine Neuro Global 2024, організований ГО «Українська асоціація медичної освіти» (м. Київ). Під час заходу обговорювалися найактуальніші проблеми сучасної неврології. У рамках форуму відбувся сателітний симпозіум «Актуальні питання фармакотерапії в неврології». Слово мала в.о. завідувача кафедри неврології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Марина Анатоліївна Тріщинська з доповіддю «Краніоцервікалгії: особливості діагностики та лікування»....
Запаморочення є поширеним та іноді стійким симптомом після струсу мозку чи легкої черепно-мозкової травми (лЧМТ). Терміном «запаморочення» часто описують декілька симптомів, як-от головокружіння (вертиго; ілюзія руху), порушення рівноваги (нестійкість, нестабільність) і, власне, запаморочення (пресинкопальний стан). Запаморочення після струсу мозку є клінічним викликом, оскільки існує багато причин цього розладу, а його ведення залежить від етіології [1-3]. Однією з таких причин є пошкодження периферичної вестибулярної системи (внутрішнього вуха). У разі травм, отриманих під час війни, лЧМТ часто пов’язана з вибуховою дією, яка може пошкоджувати внутрішнє вухо. Лікарям важливо розуміти вестибулярні наслідки вибухової лЧМТ, оскільки ЧМТ є дуже характерною для сучасних війн [4]....