Постковідний когнітивний дефіцит: патогенетичні основи та можливості корекції
Повідомлення про аносмію та агевзію в пацієнтів із коронавірусною хворобою (COVID‑19) стали першим свідченням імовірного ураження центральної нервової системи (ЦНС) у цього контингенту хворих (Gane S. B. et al., 2020; Hoang M. P. et al., 2020; Mao L. et al., 2020; Russell B. et al., Vaira L. A. et al., 2020). COVID‑19-опосередковане ураження ЦНС підтверджується також тим, що в пацієнтів, які одужали від COVID‑19, нерідко спостерігаються психоневрологічні симптоми: втомлюваність, тривожність, депресія, безсоння, а також вегетативні розлади, такі як: тахікардія, сильне серцебиття, біль у грудях, коливання артеріального тиску тощо.
У систематичному огляді J. P. Rogers і співавт. (2020) зазначено, що порушення пам’яті, здатності до концентрації та уваги спостерігалося в ≈⅓ пацієнтів у гострому періоді коронавірусних інфекцій, зумовлених SARS-CoV та MERS-CoV, а також у 20% хворих після цих захворювань.
R. Daroische та співавт. (2021) провели метааналіз досліджень, під час яких оцінювали стан когнітивної функції у пацієнтів після COVID‑19. Поширеність когнітивних порушень у цих дослідженнях варіювала від 15 до 80%. У найбільшому з досліджень когнітивні порушення, визначені як оцінка за Монреальською шкалою оцінки когнітивної функції (МоСА) <24 балів, через 3-4 тиж після виписки з відділення інтенсивної терапії спостерігалися в 25,4% зі 185 пацієнтів (De Lorenzo R. et al., 2020). Дослідження, яке передбачало інтернет-тестування 84 285 осіб, котрі одужали від COVID‑19, за допомогою 9 когнітивних тестів, також виявило в цих учасників більшу частоту когнітивної дисфункції порівняно із групою контролю. Цікаво, що когнітивний дефіцит відзначався не лише у хворих з тяжкою гіпоксією, яким проводилася штучна вентиляція легень, а й в осіб, котрі перенесли легкі форми COVID‑19 та лікувалися вдома (рис. 1) (Hampshire A. et al., 2020).
Рис. 1. Когнітивний дефіцит у пацієнтів із COVID‑19
Під час міжнародної конференції асоціації хвороби Альцгеймера (2021) було повідомлено про зв’язок COVID‑19 зі стійким когнітивним дефіцитом, у т. ч. із пришвидшенням розвитку хвороби Альцгеймера. Посткоронавірусний когнітивний дефіцит, що також називають мозковим туманом (brain fog), утримується і через декілька місяців після хвороби. Дослідження G. de Erausquin (2020) передбачало оцінку когнітивної функції у 300 дорослих похилого віку, які 3-5 міс тому перенесли COVID‑19. Виявилося, що >50% учасників відзначали порушення пам’яті, а ≈¼ – інші розлади.
Когнітивні розлади протягом декількох місяців посткоронавірусного періоду нерідко супроводжуються і психоемоційними порушеннями. R. Furlan Damiano та співавт. (2022) обстежили 425 дорослих, котрі 6-9 міс тому перенесли COVID‑19, провівши консультації психіатра, а також психометричні та когнітивні тести. Діагноз депресії було встановлено у 8% учасників, генералізованого тривожного розладу – в 15,5%, а посттравматичного стресового розладу – в 13,6%. Зниження пам’яті спостерігалося в 51,1% пацієнтів. Жоден із психіатричних та когнітивних наслідків не асоціювався із клінічними показниками тяжкості гострого захворювання та пов’язаними з ним психосоціальними стресорами.
Однією з імовірних причин розвитку когнітивного дефіциту та вегетативної дисфункції після COVID‑19 є зниження вмісту у ЦНС γ-аміномасляної кислоти (ГАМК) та зниження активності «гальмівної» ГАМК-ергічної системи загалом. Як відомо, COVID‑19 запускає різке зростання вмісту прозапальних цитокінів – цитокіновий шторм, який спричиняє підвищення проникності гематоенцефалічного бар’єра. Це дає вірусу можливість проникати до мозку та зв’язуватися з рецепторами ангіотензинперетворювального ферменту‑2 (АПФ‑2), наслідком чого є підвищення концентрації глутамату й аспартату, а також зниження концентрації ГАМК (Heuser K. et al., 2021). Слід зазначити, що ГАМК – один із найважливіших гальмівних нейротрансмітерів ЦНС і основний нейротрансмітер щонайменше ⅓ всіх нейронів ЦНС (Bloom F. E., Iversen L. L., 1971; Shiah I. S., Yatham L. N., 1998). У нормальних умовах мигдалеподібне тіло реалізує гальмівний ГАМК-ергічний контроль, який сприяє підтримці резистентності організму до різноманітних фізіологічних стресорів і стресорів довкілля (Skórzewska A. et al., 2015). ГАМК має ключову роль у контролі тривожності, тому саме ця нейромедіаторна система є мішенню дії бензодіазепінів та інших анксіолітиків.
Білки вірусу SARS-CoV‑2 безпосередньо взаємодіють з рецепторами ГАМК (переважно типу B) та глутамату, що спричиняє зміни потенціалу спокою та потенціалу дії клітинних мембран (Yapici-Eser K. et al., 2021). Дисфункція рецепторів ГАМК-В може порушувати процеси навчання та пам’яті (Heaney C. F., Kinney J. W., 2016), тобто запускати процеси формування когнітивного дефіциту. У зв’язку із цим для патогенетичної терапії COVID‑19 може бути доцільним призначення ГАМК-ергічних препаратів, наприклад, рослинного кардіоседативного комплексу Карвеліс (Pro-Pharma, Німеччина), який містить екстракт із суміші листя, квіток і плодів глоду (Сrataegi folii cum flore, fructus extractum), екстракт трави собачої кропиви (Leonuri herbae extractum), екстракт листя меліси (Melissae herbae extractum), а також екстракт кореня валеріани (Valerianae radix extractum). ГАМК-ергічна дія компонентів Карвелісу в поєднанні з протитривожним, седативним і вегетостабілізуючим ефектом дозволяє одночасно впливати на патогенетичне підґрунтя проблеми й усувати як психоневрологічну, так і вегетативну симптоматику.
Валеріана, яка широко застосовується в лікуванні тривожності та безсоння, значною мірою реалізує свої ефекти за рахунок ГАМК-ергічного впливу, що було підтверджено виявленим зв’язуванням складників екстракту валеріани з рецепторами ГАМК і здатністю цього екстракту алостерично модулювати рецептори ГАМК-А in vitro та in vivo (Benke D. et al., 2009; Khom S. et al., 2010; Murphy K. et al., 2010). C. S. Yuan і співавт. (2004) в експерименті на препаратах стовбура мозку щурів продемонстрували, що екстракт валеріани та один з його головних складників (валеренова кислота) мають пригнічувальний вплив на активність нейронів. Окрім того, виявилося, що біцукулін (антагоніст рецепторів ГАМК) блокує ефекти екстракту валеріани, що підтверджує його ГАМК-ергічну дію. На думку авторів, застосування валеріани здатне потенціювати седативний вплив анестетиків і синтетичних ГАМК-ергічних препаратів. Інший колектив науковців також підтвердив, що анксіолітичний ефект валеріани ґрунтується на модуляції рецепторів ГАМК валереновою кислотою (Becker A. et al., 2014).
Крім того, валер’яна сприяє підвищенню вивільнення та гальмуванню зворотного захоплення ГАМК із синапсу (що підвищує її концентрацію в синапсі), активізує аденозинові рецептори та стимулює синтез мелатоніну.
Седативні ефекти екстракту плодів та листя глоду також частково обумовлені впливом на рецептори ГАМК і глутаматні рецептори. Гальмівна дія цих екстрактів на ЦНС має дозозалежний характер (Can O. D. et al., 2009), що обумовлює потребу у тривалому застосуванні медикаментів, які містять глід.
Наявність глоду та кропиви собачої в складі Карвеліс обумовлють його потужну кардіовазотропну дію, що сприяє зменшенню периферичних проявів гіперактивності симпато-адреналової системи.
Екстракт із суміші листя, квіток і плодів глоду сприяє розширенню периферичних судин через механізм ендотелійзалежної вазодилатації, чинить пряму гіпотензивну дію (Свіщенко та співавт., 2000). Багата на олігопроціанідини фракція екстракту глоду зумовлює посилення виділення оксиду азоту з ендотелію судин, що веде до їх розширення. Екстракт також має інгібуючий влив на ангіотензинперетворювальний фермент (Бурчинський та співавт., 2014).
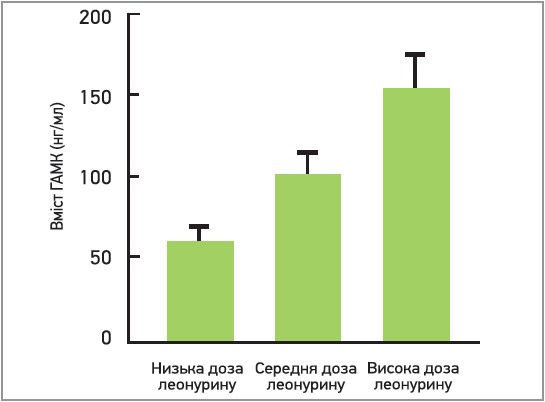
Собача кропива, відповідно до звіту Європейського агентства з лікарських засобів (2010), застосовується в Європі як лікарський засіб із XVII століття. Згідно з даними різних авторів, собача кропива має седативну, анксіолітичну, антиішемічну, кардіотонічну та гіпотензивну дію. Екстракт трави собачої кропиви послаблює реакцію катехоламінергічних систем, впливає на рецепторне зв’язування катехоламінів і тим самим чинить нейропротекторну й гіпотензивну дію. В експерименті продемонстрована здатність екстракту собачої кропиви зменшувати частоту серцебиття (Milkowska-Leyck K. et al., 2002). К. Ованесов і співавт. (2005) стверджують, що анксіолітична дія собачої кропиви (як і дія тофізопаму) реалізується через ГАМК-ергічні структури певних ділянок мозку. На думку авторів звіту Європейського агентства лікарських засобів, екстракт собачої кропиви доцільно застосовувати при нервовому напруженні, в т. ч. у поєднанні з валеріаною та мелісою. Нещодавнє дослідження S. Zheng і співавт. (2019) свідчить, що механізм дії основного складника собачої кропиви (леонурину) опосередкований антиоксидантним впливом і протидією ексайтотоксичності за рахунок модуляції ГАМК-ергічного гальмування у ЦНС (сприяє активації ГАМК-рецепторів). Призначення високих доз леонурину експериментальним щурам супроводжувалося підвищенням умісту ГАМК у корі головного мозку (рис. 2). На думку авторів, леонурин може бути нейропротекторним засобом.
Рис. 2. Вплив леонурину на вміст ГАМК у корі головного мозку
Меліса застосовується як лікарський засіб у багатьох культурах уже понад два тисячоліття. Традиційними показаннями до її призначення є розлади пам’яті та різноманітні неврологічні захворювання (Perry E. K. et al., 1999; Scaglione F., Zangara A., 2017). Сучасні дослідження підтверджують седативний, спазмолітичний та антибактеріальний ефекти меліси, що обґрунтовує доцільність її застосування при неврологічних і гастроентерологічних хворобах, а також у разі розладів сну (Bartram T. et al., 1995; Bisset N. G., Wichtl M., 1994). Завдяки активації холінергічних процесів меліса покращує пам’ять і концентрацію уваги. F. Scaglione та A. Zangara (2017) продемонстрували, що валеріана й меліса діють синергічно, відновлюючи баланс між ГАМК і глутаматом, тобто між гальмівними, а також збуджувальними нейротрансмітерними процесами (за рахунок збільшення концентрації ГАМК та зменшення концентрації глутамату), що реалізується в т. ч. завдяки пригніченню ферменту ГАМК-трансамінази, що є потужнішим у разі сполученого застосування екстрактів валеріани та меліси, ніж при використанні будь-якого одного з них.
Отже, слід наголосити, що COVID‑19 уражає не лише легені, а й мозок. Свідченням цього є стійкий когнітивний дефіцит, який упродовж декількох місяців після коронавірусної інфекції відзначають до 80% пацієнтів. Імовірна причина розвитку когнітивного дефіциту / супутніх астенії, депресії, тривожності, вегетативних розладів – дисбаланс ГАМК-ергічної та глутаматергічної нейротрансмітерних систем із пригніченням першої, а також надмірною активацією другої та подальшим розвитком гіперактивності симпатоадреналової системи. Такі порушення обґрунтовують застосування ГАМК-ергічних препаратів як засобів патогенетичного лікування. ГАМК-ергічні ефекти притаманні не лише синтетичним препаратам, а й низці рослин, які чинять седативну, анксіолітичну та вегетостабілізуючу дію (валеріані, собачій кропиві, глоду та мелісі). Екстракти цих лікарських рослин входять до складу кардіоседативного комплексу Карвеліс, який може застосовуватися для подолання посткоронавірусного когнітивного дефіциту та супутніх вегетативних порушень за рахунок подвійного впливу як на ЦНС, так і на серцево-судинну систему.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 9 (526), 2022 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....