Сучасні концепції лікування риносинуситів
Гострий риносинусит (ГРС) – найпоширеніше запальне захворювання верхніх дихальних шляхів. Лікування ГРС, спричиненого бактеріальною флорою, потребує застосування антибактеріальних (АБ) препаратів. Але не завжди емпірична терапія є дієвою, особливо в пацієнтів із коморбідністю. Про те, як правильно обрати АБ залежно від особливостей анамнезу та перебігу ГРС, розповіла завідувачка кафедри оториноларингології Національного медичного університету ім. О.О. Богомольця (м. Київ), доктор медичних наук, професор Юлія Валеріївна Дєєва на медичному заході 4-й Україно-польський конгрес «Інноваційні технології в оториноларингології».
 Розпочинаючи доповідь, професор зазначила, що проблема антибіотикорезистентності є поширеною навіть у тих країнах світу, де застосування АБ препаратів жорстко контролюється. Тому призначати ці лікарські засоби слід лише за наявності чітких показань. Поширеність бактеріальних ГРС становить лише близько 2%, однак далеко не у всіх випадках вони потребують призначення АБ засобів. Утім, у реальній клінічній практиці частота застосування антибіотиків при ГРС значно вища. Саме тому призначення антибіотиків при ГРС має бути чітко обґрунтованим.
Розпочинаючи доповідь, професор зазначила, що проблема антибіотикорезистентності є поширеною навіть у тих країнах світу, де застосування АБ препаратів жорстко контролюється. Тому призначати ці лікарські засоби слід лише за наявності чітких показань. Поширеність бактеріальних ГРС становить лише близько 2%, однак далеко не у всіх випадках вони потребують призначення АБ засобів. Утім, у реальній клінічній практиці частота застосування антибіотиків при ГРС значно вища. Саме тому призначення антибіотиків при ГРС має бути чітко обґрунтованим.
Про розвиток гострого бактеріального риносинуситу (ГБРС) свідчить наявність щонайменше трьох із таких симптомів: двофазність захворювання (погіршення після першої, більш легкої фази захворювання), значний, переважно однобічний локальний біль, підвищення ШОЕ (понад 20 мм/год) або С‑реактивного білка (понад 60 мг/л). Підвищення температури тіла (>38 °C) або гарячка на сьогодні згідно з рекомендаціями Американської академії оториноларингології та хірургії голови і шиї виключена з критеріїв бактеріального запалення.
Раніше одним з показань до призначення антибіотиків при ГРС вважалася наявність забарвлених виділень з приносових пазух. Сьогодні у разі хорошого дренажу пазух (свідченням чого і є наявність виділень) антибіотикотерапія може не призначатися або бути відтермінована на 72 год навіть за ГРС бактеріальної етіології.
Чи доцільні рентгенологічні й ендоскопічні обстеження в діагностиці ГРС?
Безперечно, комп’ютерна томографія (КТ), магнітно-резонансна томографія (МРТ) й оптична риноскопія – це досконалі методи візуалізації та верифікації багатьох оториноларингологічних захворювань. Проте рутинне їх проведення призводить до невиправданого променевого навантаження або є вкрай неприємним для пацієнта, що знижує його прихильність до лікування в цілому, особливо це стосується дітей. Небажаним є застосування ендоскопічної риноскопії, КТ і МРТ за типового перебігу ГРС. У такому випадку звичайна передня риноскопія дозволяє отримати достатньо інформації для встановлення діагнозу. Натомість ці обстеження є доречними в разі атипового ГРС, хронізації процесу, а також за потреби проведення хірургічного лікування.
Принципи лікування ГРС
Згідно з EPOS 2020 (Європейський погоджувальний документ щодо лікування риносинуситу та поліпів носа 2020 р.), базисна терапія ГРС залежить від форми захворювання (вірусний, поствірусний чи бактеріальний). Відповідно до цього визначається потреба в призначенні АБ. Звісно, протимікробні засоби будуть корисними лише в разі інфікування бактеріальною флорою. Для усунення симптомів закладеності носа як симптоматична терапія призначаються судинозвужувальні препарати, причому форма деконгестантів – місцева чи пероральна – залежить від наявності в пацієнта коморбідної патології й особливостей архітектоніки порожнини носа. Також у разі ГРС будь-якої етіології доцільно промивати ніс сольовими розчинами, а за обтяженого алергоанамнезу варто розглянути призначення антигістамінних засобів. У разі виникнення ГРС через одонтогенні причини акцент у лікуванні потрібно зробити на ліквідації вогнища інфекції зубів. Якщо ж консервативна терапія не принесла полегшення або виникли ускладнення, потрібно розглянути питання щодо хірургічного втручання.
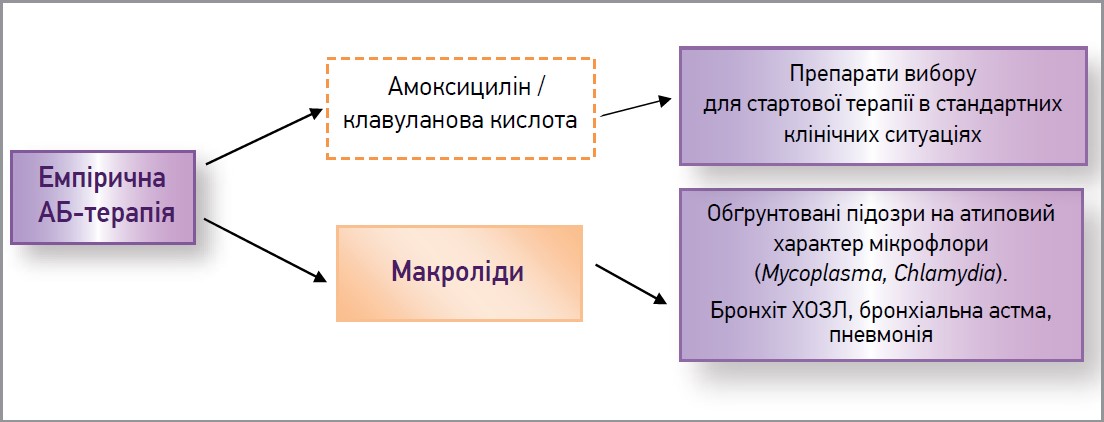
Рис. Протокол АБ терапії ГБРС згідно з Наказом МОЗ України № 85 від 11.02.2016
Примітка: ХОЗЛ – хронічне обструктивне захворювання легень.
Клінічний випадок 1
Хворий Х.
Скарги: загальна слабкість, головний біль, підвищення температури тіла >38 °C, біль і відчуття розпирання в лобних ділянках з обох боків, закладеність носа, періодичні виділення з носової порожнини жовтого кольору.
Об’єктивно: температура тіла – 38,3 °C. Пальпація та перкусія ділянок проекцій обох лобних пазух болючі зі значним переважанням ліворуч.
Анамнез захворювання: хворіє близько 11 днів. Початок був схожий на гостру респіраторну вірусну інфекцію, пацієнт лікувався самостійно, після нетривалого покращення стану з’явилися підвищення температури тіла, виділення з носа та головні болі. На 7-му добу захворювання пацієнт звернувся до сімейного лікаря, де йому було призначено АБ терапію з використанням амоксициліну та клавуланової кислоти впродовж 7 днів. На тлі лікування на 4-ту добу стан хворого не покращився.
Чому в пацієнта з ГБРС етіотропна терапія стартовим АБ виявилася неефективною?
Насамперед це пов’язано з атиповим перебігом захворювання, коли емпіричне призначення амоксициліну з клавулановою кислотою неефективне щодо збудника. У такому випадку найкращий ефект мають макроліди, які й потрібно призначати за підозри на атиповий перебіг. Для виявлення цієї форми ГБРС лікарю первинної ланки потрібно було б ретельно зібрати анамнез щодо наявності ознак бронхіту, хронічного обструктивного захворювання легень (ХОЗЛ), пневмонії чи бронхіальної астми (БА). Саме ці патології є найчастішими клінічними маркерами для атипової флори (Mycoplasma, Chlamydia) та потребують призначення макролідних препаратів. Зазвичай хворі самостійно не повідомляють про хронічні захворювання нижніх дихальних шляхів і не пов’язують розвиток ГБРС із цими патологіями. Для цього клінічного випадку кларитроміцин (Фромілід® уно / Фромілід®) був би найкращим вибором терапії, оскільки при ретельнішому зібранні анамнезу з’ясовано, що пацієнт має БА. З огляду на це хворому проведено корекцію емпіричної терапії з призначенням Фроміліду 500 мг 2 р/добу протягом 7 днів. При повторному оцінюванні стану через 48 год: температура тіла – 37,1 °C, головний біль і відчуття розпирання практично відсутні, виділення з носа значно зменшилися. Після завершення 7-денного курсу лікування в пацієнта не відзначалося жодних симптомів ГРС.
Клінічний випадок демонструє, що ефективність стартової АБ терапії навіть за умови правильного встановлення діагнозу ГБРС залежить від належного врахування низки чинників: БА, ХОЗЛ, бронхіт. Терапія ГБРС у разі цих захворювань потребує застосування макролідів. Якщо лікар не запідозрив атиповий перебіг ГБРС і призначив захищений напівсинтетичний пеніцилін, важливо оцінити ефективність і переносимість лікування через 36-48 год.
Клінічні переваги призначення препарату Мофлакса®
Мофлакса® – ефективний засіб проти пеніциліно- та макролідостійких форм Streptococcus pneumoniae, який сприяє ранньому настанню клінічного ефекту та швидкому усуненню симптомів ГБРС порівняно зі стандартною терапією. Препарат демонструє високу ефективність у разі розвитку орбітальних (реактивний набряк клітковини орбіти та повік, остеоперіостит, субперіостальний і ретробульбарний абсцеси, флегмона орбіти й абсцес повіки) та внутрішньочерепних риногенних ускладнень (екстрадуральний, субдуральний і мозковий абсцеси, менінгіт, тромбоз кавернозного та верхнього сагітального синусів, риногенний сепсис). Така ефективність препарату Мофлакса® досягається завдяки його фармакокінетичним властивостям. Оскільки препарат швидко та практично повністю всмоктується незалежно від прийому їжі (біодоступність – 91%), його максимальна концентрація досягається вже через 0,5-4 год. Діюча речовина швидко поширюється на ендоваскулярних просторах, досягаючи високих концентрацій в інфікованих тканинах. Моксифлоксацин виводиться нирками та печінкою через два неактивні метаболіти, що дає змогу в процесі лікування не коригувати дозу. Ще однією перевагою препарату Мофлакса® є можливість ступеневої терапії.
Клінічний випадок 2
Пацієнтка Л., 57 років.
Скарги: субфебрилітет, головний біль, порушення носового дихання, слизово-гнійні виділення з обох половин носової порожнини.
З анамнезу відомо, що 2 тиж тому перенесла гострий бронхіт, за призначенням сімейного лікаря приймала амоксицилін/клавуланат у дозі 500/125 мг. Курс АБ самовільно перервала через 4 дні у зв’язку із суб’єктивним полегшенням.
Фізикальний огляд: загальний стан пацієнтки середньої тяжкості, болючість при постукуванні по виличних дугах і в ділянках надбрівних дуг, реактивний набряк і почервоніння шкіри в проекції верхньощелепних синусів. Температура тіла – 37,8 °C. Артеріальний тиск – 156/89 мм рт. ст., пульс – 86 уд./хв, частота дихання – 15/хв.
Риноскопічно: двобічний набряк слизової оболонки носа, рясні слизово-гнійні виділення в загальному носовому ході, гнійні доріжки в ділянці середнього носового ходу.
КТ приносових пазух: двобічне ураження верхньощелепних пазух і комірок етмоїдальної кістки, що свідчить про ГРС.
У загальному аналізі крові наявні запальні зміни – лейкоцитоз, зсув формули вліво. Рівень глікемії – 8,65 ммоль/л.
Подальша тактика: через попередній прийом амоксициліну з клавулановою кислотою препаратом вибору АБ терапії став респіраторний фторхінолон IV покоління моксифлоксацин (Мофлакса®) в дозі 400 мг / 250 мл 1 р/добу внутрішньовенно крапельно протягом 3 днів із подальшим переходом на пероральну форму в дозі 400 мг/добу протягом 5 днів.
За 3 доби перебування в стаціонарі стан пацієнтки значно покращився: зменшилися скарги та нормалізувалася температура тіла. Через 5 днів після госпіталізації у зв’язку зі сприятливим перебігом захворювання пацієнтка була виписана для продовження лікування вдома. Через 14 діб призначено повторний рентгенологічний контроль.
Висновки
Не кожний випадок ГРС потребує призначення АБ терапії. Ці засоби доцільні лише за наявності ознак бактеріального процесу (друга хвиля підвищення температури, одночасна наявність слизових або гнійних виділень у носовій порожнині, значний локальний біль). Препаратом вибору при ГБРС є амоксицилін/клавуланат, але за розвитку запалення на тлі патології нижніх дихальних шляхів варто призначати макроліди (Фромілід®). А в разі неефективності терапії першої лінії слід застосовувати фторхінолони III-IV покоління (Мофлакса®).
Підготувала Олеся Андронік
Медична газета «Здоров’я України 21 сторіччя» № 12 (529), 2022 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...