5 червня, 2020
Ревматологічна допомога в умовах пандемії COVID‑19
На початку квітня опубліковано настанову Національного інституту охорони здоров’я та вдосконалення медичної допомоги Великобританії (NICE), яку було розроблено за прискореною процедурою з метою максимально убезпечити пацієнтів із ревматологічними захворюваннями та медичний персонал від інфікування під час пандемії COVID‑19. Надані поради з оптимізації процесів консультування хворих, спрямовані на зниження частоти візитів та дотримання карантинного режиму. Також за кілька днів вийшли рекомендації Британського товариства ревматологів (BSR), в яких розглянуто особливості діагностики та лікування деяких автоімунних і запальних захворювань сполучної тканини в умовах коронавірусної загрози. Враховано додаткові ризики, пов’язані з використанням імуносупресантів та препаратів базисної терапії.
Організація допомоги, альтернативні форми комунікації
При наданні медичної допомоги потрібно звести до мінімуму безпосередній контакт із пацієнтами:
- скасувати консультації без нагальної потреби (пріоритет ургентним станам);
- запропонувати телефонні або відеоконсультації;
- спілкуватися за допомогою текстових повідомлень або електронної пошти;
- використовувати для комунікації веб-сайт лікувального закладу, сторінку відділення;
- розглянути альтернативні шляхи доставки ліків, такі як поштові сервіси, волонтери, попутний транспорт;
- радити пацієнтам скористатися найближчими до них лабораторіями для виконання необхідних аналізів.
Клініцисти мають нагадати пацієнтам, які все ж потребують візитів до ревматолога, дотримуватися обмежувальних заходів, зокрема соціальної дистанції, а також використовувати захисні засоби під час перебування в місцях скупчення людей. При спілкуванні з пацієнтами варто намагатися підтримувати їхнє психічне благополуччя, допомогти у подоланні тривоги та страху перед COVID-19.
Прийом пацієнтів без підозри на COVID‑19
Якщо пацієнтові належить відвідати ревматологічне відділення, слід попросити його прийти без супроводу члена сім’ї або доглядальника, якщо це можливо, для зниження ризику інфікування і поширення хвороби. Також треба заохочувати хворих використовувати власний транспорт і добиратися до відділення самостійно. Якщо планується візит дитини, лікарі мають рекомендувати приходити в супроводі одного дорослого члена родини або доглядача.
Шляхи мінімізації ризику інфікування під час перебування в лікарні або амбулаторії:
- радити пацієнтам не приходити на прийом заздалегідь;
- скористатися текстовим повідомленням при готовності до прийому, щоб хворі могли очікувати поза лікарнею, наприклад, у своєму автомобілі;
- скласти та дотримуватися «чистого» маршруту лікарнею до відділення;
- скоротити до мінімуму час, який пацієнти проводять в очікуванні, шляхом ретельного планування візитів;
- за можливості прискорити процеси огляду, надання допомоги, виписки рецептів.
Протиревматична терапія: як знизити ризики
Лікарі мають обговорювати з кожним пацієнтом потенційні переваги терапії ревматичного захворювання порівняно з ризиком інфікування і тяжчого перебігу інфекції через вірогідний вплив ліків з імуносупресивною дією. Варто поміркувати про можливість внесення змін до режиму лікування (дози, шлях і частота уведення), які могли б знизити частоту візитів або час перебування в лікувальному закладі під час пандемії. Крім того, потрібно заохочувати хворих до участі в терапії, допомагаючи, якщо можливо, проводити її в домашніх умовах.
Для пацієнтів, яким необхідно розпочати терапію хворобомодифікувальними препаратами, слід надати перевагу лікам із коротшим періодом напіввиведення. Наприклад, якщо прийнятно за показаннями, варто обрати сульфасалазин та/або гідроксихлорохін замість метотрексату і лефлуноміду.
На додачу, клініцисти повинні обговорювати із хворими можливі ризики біологічної терапії: вірогідність інфекційних ускладнень максимальна в перші 4‑6 місяців після початку лікування. Треба переконатися, що пацієнт дійсно потребує такої терапії через високу активність захворювання та усвідомлює ризики. В іншому ж разі BSR рекомендує відтермінувати початок біологічної терапії на 2‑3 місяці. Серед біологічних препаратів доцільно вибирати ті, що мають найкоротший період напіввиведення, приміром етанерцепт, інгібітори янус-кіназ (JAK).
Нестероїдні протизапальні засоби
Якщо пацієнт приймає нестероїдний протизапальний препарат (НПЗП) впродовж тривалого періоду для лікування хронічного захворювання, наприклад, ревматоїдного артриту, не слід припиняти це робити. Особам із підозрою на COVID‑19 або відомим статусом інфікування BSR рекомендує застосовувати парацетамол замість НПЗП.
Кортикостероїди
У ситуації пандемії та високого ризику інфікування кортикостероїди можуть нанести потенційну шкоду пацієнтам, що знаходяться в інкубаційному періоді, а також у яких незабаром почнеться COVID. З іншого боку, кортикостероїди при багатьох ревматичних захворюваннях підтримують ремісію, і раптове припинення терапії може бути небезпечним. Загальний принцип, рекомендований BSR, – приймання препарату в найменшій клінічно ефективній дозі протягом найкоротшого часу. До того ж варто повідомити пацієнтам, які застосовують преднізолон, що не слід припиняти лікування раптово. Для терапії виразних запальних загострень необхідно використовувати лише метилпреднізолон. Можливість перорального приймання кортикостероїдів доцільно розглянути, якщо пацієнт отримує їх в ін’єкційній формі.
Рекомендації з дозування пероральних кортикостероїдів (у преднізолоновому еквіваленті):
- максимум 15 мг (0,5 мг/кг) на день для лікування нових випадків поліартриту (включно з ювенільним дебютом) або ревматичної поліміалгії;
- максимум 40 мг (0,75 мг/кг) на день при гігантоклітинному артеріїті (ГКА);
- максимум 60 мг (1 мг/кг) на день при ГКА із залученням ока, великих судин або при васкуліті;
- максимум 30 мг/добу впродовж одного тижня при загостренні подагри, якщо НПЗП та колхіцин протипоказані, а внутрішньосуглобові ін’єкції неможливі.
Внутрішньосуглобові ін’єкції слід використовувати тільки при запалених суглобах з активним синовіїтом ± випотом та у найменших клінічно ефективних дозах (максимум 40 мг метилпреднізолону / тріамцинолону ацетоніду у великі суглоби, 20 мг – у менші). В дітей та молодих осіб з ювенільним ідіопатичним артритом доцільно розглянути застосування тріамцинолону ацетоніду замість гексацетоніду, особливо якщо належить виконати ін’єкції у множинні суглоби.
Біологічна терапія
Необхідно оцінити можливість переведення хворого із внутрішньовенної терапії на підшкірні ін’єкції (наприклад, для тоцилізумабу, абатацепту, белімумабу). Для пацієнтів, які лікуються інфліксимабом, потрібно розглянути доцільність переходу на альтернативний інгібітор фактора некрозу пухлин із підшкірним шляхом введення. Крім того, варто оцінити можливість скорочення підтримувального лікування ритуксимабом до пульс-терапії або збільшення проміжків між уведеннями препарату.
Імуноглобуліни
Лікарі повинні проаналізувати можливість зниження частоти внутрішньовенних уведень імуноглобулінів у пацієнтів, які для цього відвідують амбулаторію або денний стаціонар.
Бісфосфонати та деносумаб
Не варто відкладати терапію деносумабом. Застосування золедронату може бути відтерміноване до шести місяців.
Лікування дигітальних виразок
Слід переконатися, що пацієнти, які використовують препарати простагландинів внутрішньовенно (наприклад, ілопрост, епопростенол), вже отримують максимальну дозу силденафілу. Також доцільно оцінити можливість переведення хворого на бозентан.
Моніторування ефективності терапії
Для кожного пацієнта необхідно оцінити можливість збільшення інтервалів між плановими аналізами крові, особливо якщо результати щоквартальних тестів лишалися стабільними протягом більш як двох років. Категорії хворих, які розпочинають терапію протиревматичними хворобомодифікувальними засобами, слід дотримуватися рекомендованих інтервалів моніторування. Якщо такої можливості немає, вони мають одразу ж повідомляти про це лікареві.
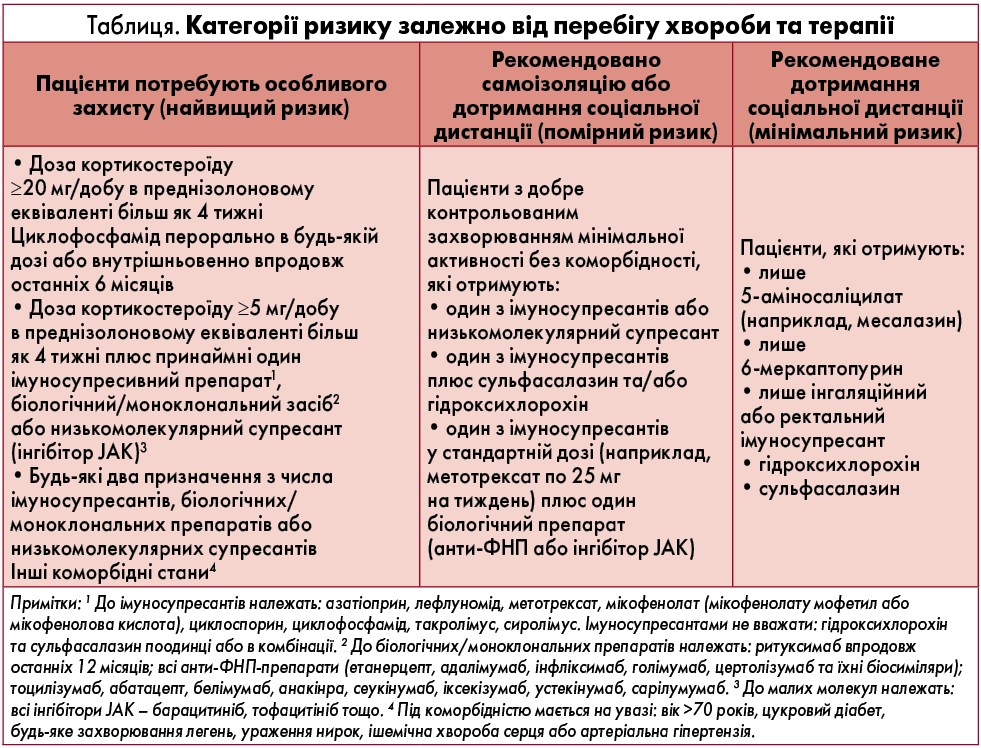
Стратифікація ризиків
BSR виділило три категорії ризику залежно від перебігу хвороби та терапії, яку наразі отримують пацієнти (таблиця). Особи з ревматоїдним артритом або інтерстиціальним ураженням легень, пов’язаним із захворюванням сполучної тканини, мають підвищений ризик і можуть потребувати особливого захисту. До категорії найвищого ризику слід відносити всіх пацієнтів із легеневою гіпертензією.
Рекомендації щодо пацієнтів із підозрою на COVID‑19 або відомим статусом інфікування
Якщо у пацієнта підозрюється або встановлено COVID‑19, слід дотримуватися відповідних локальних настанов із профілактики й контролю цієї інфекції, зокрема рекомендацій щодо переведення (транспортування) таких хворих і дій медичного персоналу в амбулаторних відділеннях. Стосовно лікування ревматологічних захворювань, яке було призначене раніше, в осіб із підозрою або підтвердженим COVID‑19 доцільно дотримуватися наступних терапевтичних заходів:
- продовжувати застосовувати гідроксихлорохін та сульфасалазин;
- не припиняти раптово лікування преднізолоном;
- продовжувати використання ін’єкцій кортикостероїдів, лише якщо у пацієнта висока активність захворювання і немає альтернативи;
- тимчасово припинити терапію іншими протиревматичними засобами, що змінюють перебіг захворювання, інгібіторами JAK та біологічними препаратами.
Варто мати на увазі, що на тлі імуносупресивної терапії COVID‑19 іноді перебігає атипово. Наприклад, у пацієнтів, які приймають преднізолон, гарячка буває відсутня. При лікуванні інгібіторами інтерлейкіну‑6 може не підвищуватися рівень С-реактивного білка.
Підготував Сергій Романюк
За матеріалами www.nice.org.uk та www.rheumatology.org.uk
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 2 (69) 2020 р.