19 липня, 2020
Необстежена диспепсія: практичні рекомендації Української гастроентерологічної асоціації та результати післямаркетингового дослідження Empiric DSR
.jpg) Диспепсія – це один з найбільш поширених симптомокомплексів, що зустрічаються в практиці внутрішньої медицини. Диспепсія є глобальною проблемою, проте її розповсюдженість суттєво відрізняється в різних регіонах. Систематичні огляди свідчать, що симптоми диспепсії в усьому світі мають близько 20% населення, в деяких країнах вони є причиною 4-10% усіх звернень за медичною допомогою. Загалом захворюваність на диспепсію є вищою в західних популяціях порівняно зі східними.
Диспепсія – це один з найбільш поширених симптомокомплексів, що зустрічаються в практиці внутрішньої медицини. Диспепсія є глобальною проблемою, проте її розповсюдженість суттєво відрізняється в різних регіонах. Систематичні огляди свідчать, що симптоми диспепсії в усьому світі мають близько 20% населення, в деяких країнах вони є причиною 4-10% усіх звернень за медичною допомогою. Загалом захворюваність на диспепсію є вищою в західних популяціях порівняно зі східними.
Диспепсія частіше зустрічається у жінок, курців, у осіб з H. рylori (Hp) та пацієнтів, що приймають нестероїдні протизапальні препарати (НПЗП). Люди з диспепсією мають нормальну тривалість життя, проте симптоми цього захворювання негативно впливають на якість життя, що пов’язано з емоційним пригніченням, необхідністю придбання ліків та зниженням працездатності. Хоча більша частина людей з диспепсією за медичною допомогою не звертається, їх ведення пов’язане з істотними економічними витратами, оскільки пацієнти з диспепсією використовують значно більше різних медичних ресурсів, ніж люди з іншою гастроентерологічною патологією. Таким чином, діагностика, лікування і тривале ведення хворих з диспепсією є актуальною медичною проблемою в усьому світі, включаючи Україну. 
Диспепсія не є специфічним синдромом і може зустрічатися при різній патології шлунково-кишкового тракту (ШКТ) – як органічній, так і функціональній. Приблизно у 60-70% пацієнтів з диспепсією будь-яких структурних змін з боку гастродуоденальної ділянки при езофагогастродуоденоскопії (ЕГДС) не виявляється і ці хворі вважаються такими, що страждають на функціональну диспепсію (ФД). ФД зустрічається приблизно у 7-12% усього населення розвинутих країн, причому значно частіше хворіють люди у молодому та середньому віці. Приблизно у 30-40% пацієнтів диспепсичні скарги зумовлені органічною патологією. В таких випадках мова йде про вторинну (органічну) диспепсію (ВД), основні причини якої наведені у таблиці 1.
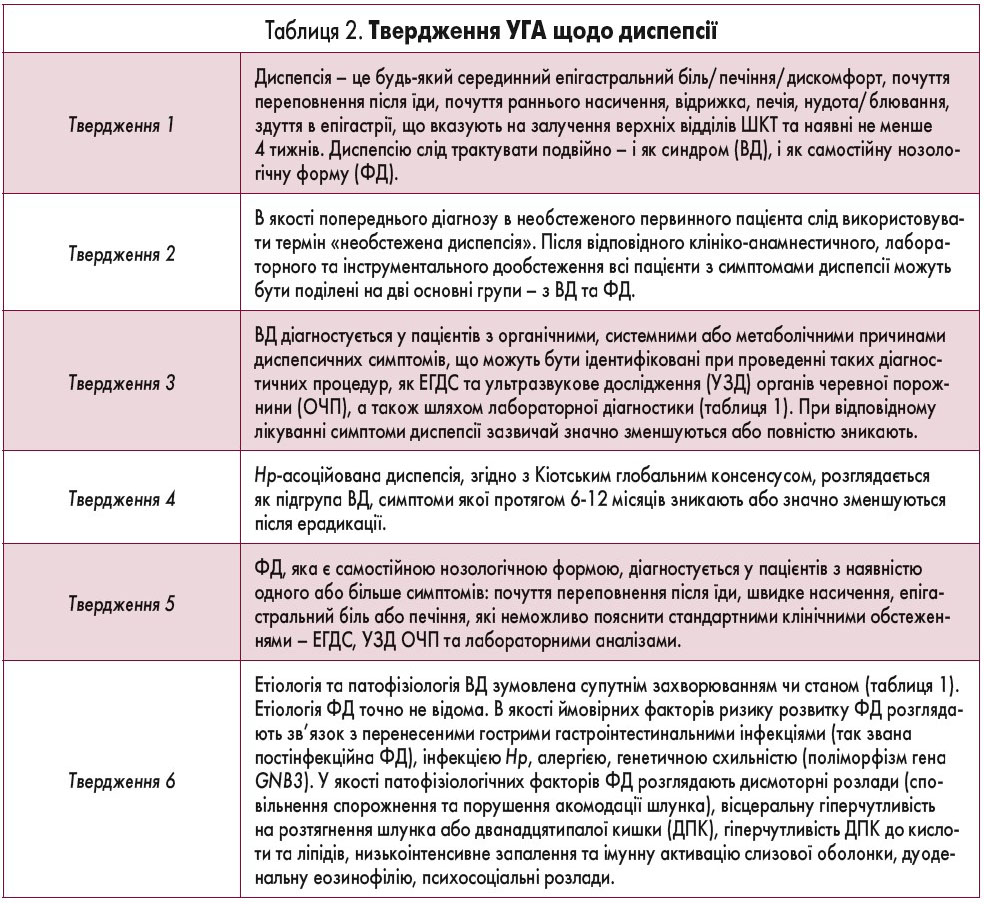
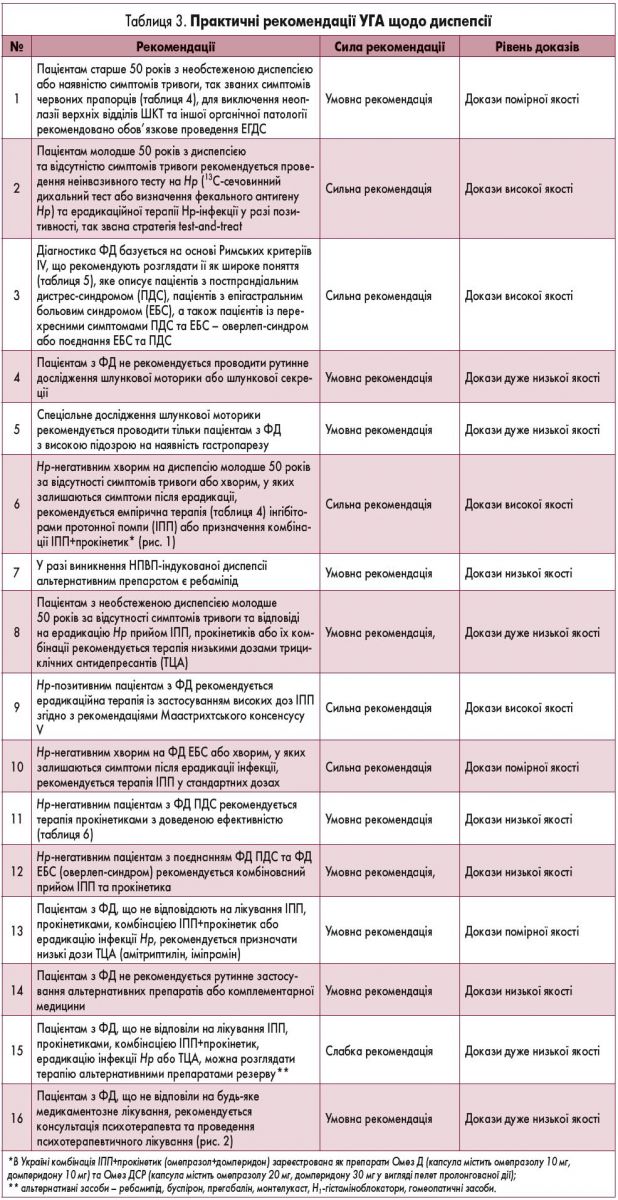
Українська гастроентерологічна асоціація (УГА) запропонувала та затвердила 6 тверджень (таблиця 2) та 15 практичних рекомендацій (таблиця 3) по веденню хворих на диспепсію. Ці рекомендації засновані на даних, що є в електронних базах PubMed, NCBI, CochraneLibrary, Research-Gate, GoogleScholar, а також на рекомендаціях провідних міжнародних гастроентерологічних та інших асоціацій і товариств – AGA, СAG, ACG, NICE, UEG. При їх підготовці враховували тільки оригінальні (проспективні, рандомізовані, контрольовані та подвійні сліпі) дослідження, систематичні огляди та метааналізи. Для оцінки якості фактичних даних щодо фармакологічних методів лікування диспепсії застосована система GRADE, згідно якої для оцінки виділяють високий, середній, низький та дуже низький рівні доказів. Високий рівень доказів свідчить про те, що подальші дослідження для зміни думки відносно ефективності втручання не потрібні. Середній (помірний) рівень доказів передбачає необхідність додаткових досліджень, а низький означає, що очікуються нові дослідження, які можуть змінити думку відносно ефективності втручання. Дуже низький рівень означає, що докази сумнівні або конфліктні, а співвідношення ризик/користь точно не встановлено. Усі рекомендації представлені з урахуванням їх сили: сильні передбачають суттєву перевагу метода/втручання над ризиком його застосування, у зв’язку з чим суворо рекомендовані; слабкі рекомендації балансують на грані співвідношення ризик/користь.


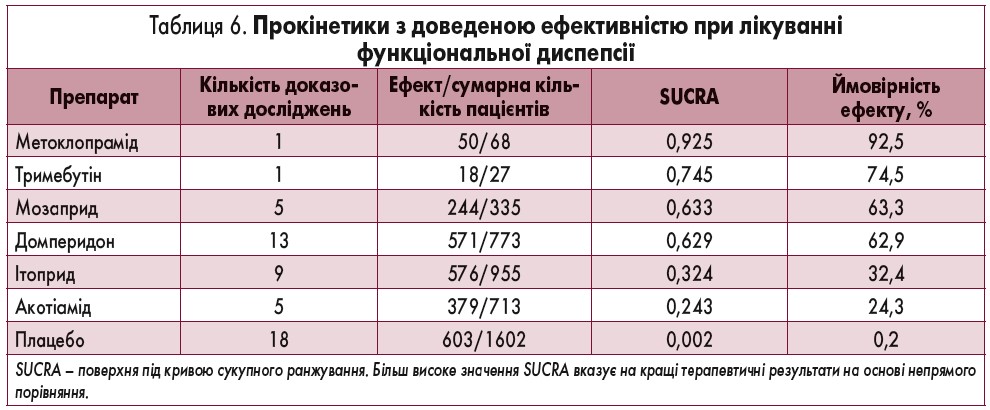
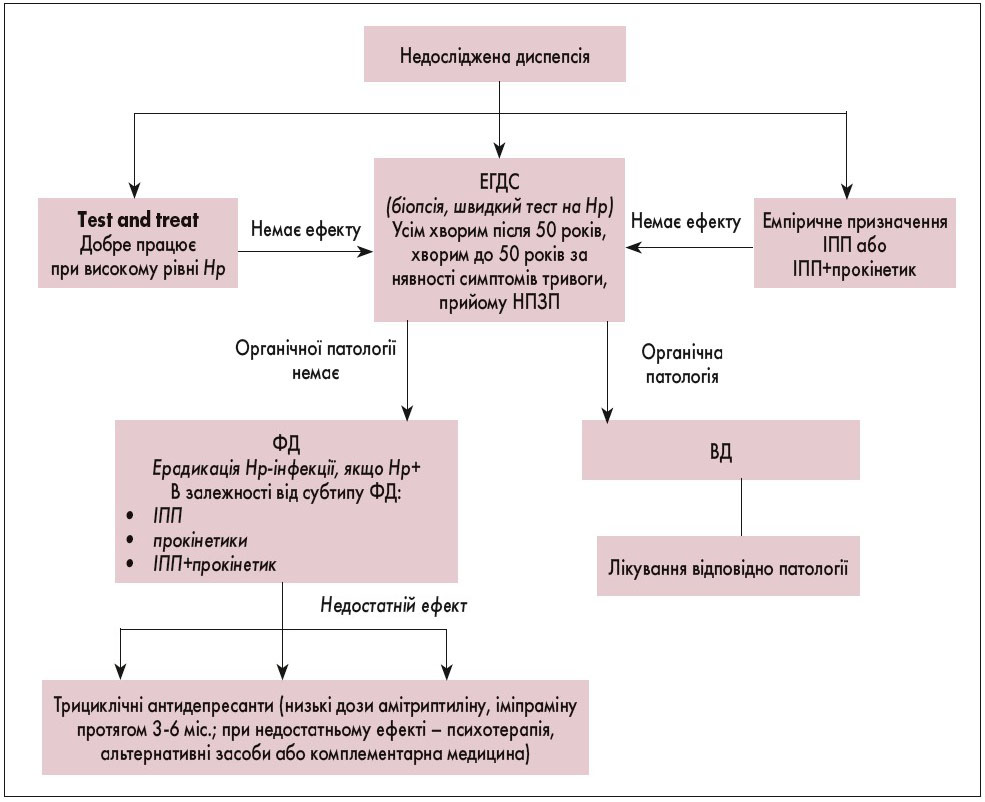 Рис. 1. Алгоритм ведення пацієнта з необстеженою диспепсією
Рис. 1. Алгоритм ведення пацієнта з необстеженою диспепсією
 Прийняттю наведених рекомендацій передувало проведення великого післямаркетингового дослідження Empiric DSR, що проводилося з 1 квітня 2019 року по 31 березня 2020 року. Воно охопило 20 535 пацієнтів з необстеженою диспепсією в багатьох регіонах України (21 область). Більшість хворих була з Харківської (4240), Київської (3327), Дніпропетровської (2805), Одеської (1589) та Чернівецької (1241) областей.
Прийняттю наведених рекомендацій передувало проведення великого післямаркетингового дослідження Empiric DSR, що проводилося з 1 квітня 2019 року по 31 березня 2020 року. Воно охопило 20 535 пацієнтів з необстеженою диспепсією в багатьох регіонах України (21 область). Більшість хворих була з Харківської (4240), Київської (3327), Дніпропетровської (2805), Одеської (1589) та Чернівецької (1241) областей.
Суть дослідження полягала в анкетуванні дорослих пацієнтів, яким було призначено лікування фіксованою комбінацією омепразолу і домперидону (препарати Омез ДСР та Омез Д). Опитування проводили 216 лікарів загальної практики та 97 лікарів-гастроентерологів. Усього було проанкетовано 9287 чоловіків (45,2%) та 11 248 жінок (54,8%). Більша частина хворих була у віковому діапазоні 25-44 років (7612 пацієнтів, 37,1%) та 45-59 років (6398 пацієнтів, 31,2%), менша частина – у віці 18-24 роки (3492 пацієнта, 17%) та старше 60 років (3033 хворих, 14,4%). На наявність інфекції H. рylori було протестовано 7220 пацієнтів (35,2%), з них 1468 пацієнтів (7,1%) були інфіковані, а ерадикаційна терапія проводилася 1033 пацієнтам (70,4%). У 2977 хворих на диспепсію були супутні захворювання опорно-рухового апарату – остеохондроз хребта (2208) або остеоартроз (7698), з приводу яких вони приймали НПЗП (селективні та неселективні) впродовж 7 діб поспіль або довше. Про супутній тривалий прийом низьких доз ацетилсаліцилової кислоти та/або клопідогрелю звітували 1407 пацієнтів, з них 1126 (80%) одночасно приймали будь-який ІПП (омепразол, пантопразол, рабепразол та ін.).
Абсолютна більшість хворих (20 337 пацієнтів, 99,03%) з приводу диспепсичних симптомів приймала фіксовану комбінацію омепразол 20 мг + домперидон 30 мг (препарат Омез ДСР). Невелика частина хворих (198 пацієнтів, 0,96%) приймала фіксовану комбінацію омепразол 10 мг + домперидон 10 мг (препарат Омез Д). Препарат Омез ДСР 1 раз на день приймали 18 417 пацієнтів (89,7%), протягом 28 та 7 днів відповідно 9597 (46,7%) та 5621 (27,4%) пацієнтів, протягом трьох днів – 1347 хворих, а за вимогою – 787.
Таким чином, проведене дослідження свідчить про те, що абсолютна більшість лікарів при веденні пацієнтів з необстеженою диспепсією надають перевагу емпіричному призначенню фіксованої комбінації омепразол 20 мг + домперидон 30 мг (препарат Омез ДСР) 1 раз на день протягом 4 тижнів. Сподіваємося, що наведені вище клінічні рекомендації УГА сприятимуть підвищенню рівня знань практичних лікарів про ведення хворих на недосліджену диспепсію та поліпшенню результатів лікування цих пацієнтів.
Література
- Camillieru M., Stanghellini V. Current management strategies and emerging treatments for functional dyspepsia. Nat Rev Gastroenterol Hepatol. – 2013; 10: 187-194.
- Drossman D.A. Functional Gastrointestinal Disorders: History, Pathophysiology, Clinical Features and Rome IV. Gastroenterology, 2016. – Vol. 150. – № 6. – P. 1262-1279.
- Ford A.C., Marwaha A., Sood R., Moayyedi P. Global prevalence of and risk factors for uninvestigateddyspepsia: a meta-analysis. Gut 2015; 64: 1049.
- Gisbert J.P., Calvet X. Helicobacter pylori test-and-treat strategy for management of dyspepsia: a comprehensive review. Clin Transl Gastroenterol, 2013; 4: e32.
- Jaafar M., Safi S., Tan M. et al. Efficacy of Rebamipide in Organic and Functional Dyspepsia: A Systematic Review and Meta‑Analysis. Digestive Diseases and Sciences. https://doi.org/10.1007/s10620-017-4871-9.
- Koretz R.L., Rotblatt M. Complementary and alternative medicine in gastroenterology: the good, thebad and the ugly. Clin Gastroenterol Hepatol, 2004; 2: 957.
- Lacy B.E., Talley N.J., Locke G.R. et al. Review article: current treatment options and management offunctional dyspepsia. AlimentPharmacol Ther, 2012; 36: 3.
- Lan L., Zeng F., Liu G.J. et al. Acupuncture for functional dyspepsia. Cochrane Database Syst Rev, 2014; CD008487.
- Malfertheiner P., Megraud F., O’Morain C.A. et al. Management of Helicobacter pylori infection – the Maastricht V/Florence Consensus Report. European Helicobacter and Microbiota Study Group and Consensus panel. Gut. 2017 Jan; 66(1): 6-30.
- Mazzoleni L.E., Sander G.B., Francesconi C.F. et al. Helicobacter pylori eradication in functionaldyspepsia: HEROES trial. Arch Intern Med 2011; 171: 1929.
....
27. Zhao B., Zhao J., Cheng W.F. et al. Efficacy of Helicobacter pylorieradication therapy on functional dyspepsia: a meta-analysis ofrandomized controlled studies with 12-month follow-up. J Clin Gastroenterol, 2014; 48: 241-247.
Повний список літератури знаходиться в редакціїї
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (56) 2020 р.