Комбинация ледипасвира и софосбувира в лечении хронической инфекции, вызванной вирусом гепатита С: обзор и клинические перспективы
1 Отдел гастроэнтерологии и гепатологии, Университетский госпиталь Святого Петра
2 Отдел гастроэнтерологии, панкреатологии и гепатологии, Академический госпиталь Эразма Роттердамского, Брюссельский свободный университет, Бельгия
Терапия хронического вирусного гепатита С (ХВГС) продолжает совершенствоваться, и в настоящее время ее стандартом является применение безынтерфероновых схем на основе пероральных противовирусных препаратов прямого действия (ПППД). Сегодня новая схема лечения на основе комбинации двух ПППД – ледипасвира 90 мг (анти-NS5A) и софосбувира 400 мг (анти-NS5B) – одобрена в Соединенных Штатах Америки и Европейском Союзе для лечения хронической инфекции, вызванной вирусом гепатита С (HCV). В исследованиях III фазы с участием пациентов с моноинфекцией HCV 1-го генотипа (HCV‑1) и пациентов, коинфицированных HCV и вирусом иммунодефицита человека (ВИЧ), фиксированная комбинация на основе ледипасвира и софосбувира (LDV/SOF) ассоциировалась с более высокой частотой достижения устойчивого вирусологического ответа (УВО) через 12 недель после прекращения терапии. В соответствии с предварительными данными, комбинация LDV/SOF также может быть эффективна при инфекции, вызванной HCV 4-го генотипа (HCV‑4).
Хроническим вирусным гепатитом С страдает более 170 миллионов человек во всем мире [1]. Его осложнения, такие как цирроз печени (ЦП) и гепатоцеллюлярная карцинома, могут быть излечены посредством трансплантации печени, однако после ее проведения трансплантаты также достаточно часто реинфицируются HCV [2, 3]. Развития ассоциированной с HCV-инфекцией терминальной стадии заболевания печени, которая требует проведения трансплантации органа, и рецидива инфекции в трансплантате (который в 30% случаев вызывает его отторжение) можно избежать путем эффективного лечения HCV-инфицированных пациентов. До 2010 г. общепринятым мировым стандартом лечения таких пациентов было применение комбинации пегилированного интерферона (IFN) для подкожного введения и рибавирина (RBV) для перорального приема, что обеспечивало общую частоту излечения немногим более чем у 50% [3, 4]. Кроме того, это стандартное лечение сопровождалось рядом нежелательных явлений (например, гриппоподобным синдромом, депрессией и цитопенией – для пегилированного IFN и гемолитической анемией, сыпью, зудом и бессонницы – для RBV), приводивших к существенному снижению качества жизни пациентов [3]. В 2011 г. добавление ингибиторов протеазы к комбинированной терапии пегилированным IFN и RBV привело к повышению частоты излечения приблизительно до 65% у пациентов, инфицированных HCV‑1, однако нежелательные явления и случаи прекращения лечения по-прежнему были очень распространены [4-6]. В странах с низким уровнем доходов населения стандартом лечения ХВГС все еще остается терапия на основе IFN. В то же время начиная с 2012-2013 гг. в странах с высоким уровнем доходов населения терапия ХВГС вступила в новую эру применения пероральных ПППД, представляющих собой безынтерфероновые молекулы, мишенью действия для которых являются белки HCV [4, 5, 7]. Несколько ПППД (например, симепревир, софосбувир) уже активно используются в клинической практике, а другие еще оцениваются в ходе клинических исследований либо находятся в стадии разработки [4, 5, 8-10]. В октябре 2014 г. Управление по контролю качества пищевых продуктов и лекарственных препаратов (FDA) США одобрило комбинацию LDV/SOF (торговое название – Харвони, Gilead Sciences в США (Фостер Сити, Калифорния, США) и ЕС) для лечения ХВГС [10, 11]. В этом обзоре будут обобщены современные сведения о фармакодинамике и фармакокинетике LDV/SOF, а также проанализированы результаты клинических исследований III фазы по оценке данной комбинации и представлены перспективы ее дальнейшего клинического применения.
Фармакодинамические характеристики LDV/SOF
Комбинация LDV/SOF назначается в виде одной таблетки, содержащей фиксированную дозу LDV (90 мг) и SOF (400 мг) [11].
Механизм действия
LDV активен в отношении NS5A-белка HCV, принимающего участие в его репликации, сборке и секреции. SOF представляет собой пиримидиновый нуклеотидный аналог, который ингибирует NS5B РНК-зависимую полимеразу РНК HCV – ключевой фермент, опосредующий репликацию вирусной РНК. NS5A и NS5B РНК-зависимые РНК-полимеразы HCV имеют решающее значение для его репликации [11-13].
Противовирусная активность
LDV обладает различной степенью противовирусной активности в отношении отдельных генотипов HCV [11, 12]: мощной активностью в отношении HCV‑1 (HCV‑1a, HCV‑1b); умеренной активностью в отношении HCV‑4, HCV 5-го генотипа (HCV‑5) и генотипа 6a (HCV‑6a); более низкой активностью в отношении HCV генотипов 2a (HCV‑2a), 3a (HCV‑3a) и 6e (HCV‑6e) [11-14]. SOF имеет более высокую противовирусную активность, чем LDV, против всех генотипов HCV [15].
Фармакокинетические свойства LDV/SOF
Одна таблетка, содержащая фиксированную комбинацию LDV/SOF, принимается внутрь один раз в сутки (с пищей или без нее). После перорального приема одной таблетки LDV/SOF медиана пиковых плазменных концентраций LDV, SOF и GS‑331007 (основной циркулирующий неактивный метаболит SOF) достигается через 4, ~1 и 4 ч соответственно [11, 12].
LDV и SOF характеризуются связыванием с белками плазмы на 99,8 и 63% соответственно, тогда как связывание GS‑331007 с белками плазмы является минимальным. Медиана конечного периода полувыведения составляет 47, 0,5 и 27 ч для LDV, SOF и GS‑331007 соответственно [11].
LDV метаболизируется посредством медленного окисления, а SOF метаболизируется в печени до активного метаболита GS‑461203 перед дефосфорилированием в неактивный метаболит GS‑331007, на долю которого приходится 85% общего системного воздействия после приема LDV/SOF. LDV выводится с желчью, а GS‑331007 – с мочой [11, 12].
У пациентов с легкой или умеренной почечной недостаточностью нет необходимости в изменении дозирования LDV/SOF. Концентрации GS‑331007 повышаются при тяжелой почечной недостаточности (скорость клубочковой фильтрации <30 мл/мин/1,73 м2) или при терминальной стадии болезни почек, поэтому у таких пациентов следует избегать назначения LDV/SOF [11, 12, 21].
В случае наличия у пациентов умеренной и тяжелой печеночной недостаточности также нет необходимости в модификации дозирования LDV/SOF, а демографические характеристики (возраст, масса тела, пол) и этническое происхождение не влияют на фармакокинетику LDV/SOF или GS‑331007 [11, 12, 14, 21-23].
Результаты клинических исследований III фазы по оценке комбинации LDV/SOF у HCV-инфицированных пациентов
LDV/SOF у пациентов с хронической моноинфекцией HCV
LDV/SOF при хронической инфекции, вызванной HCV‑1
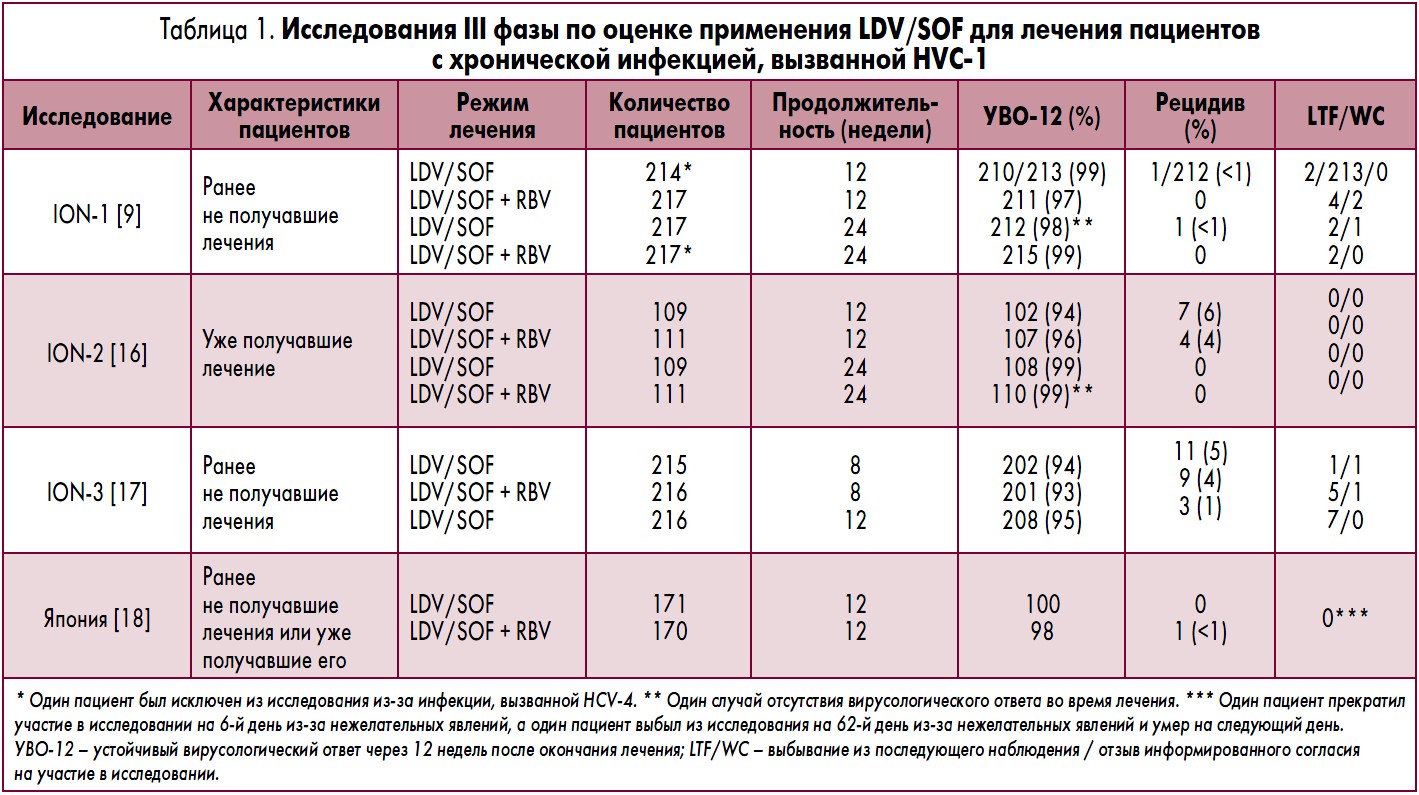
С целью оценки терапии хронической инфекции, вызванной HVC‑1, было проведено три крупных клинических исследования: ION‑1, ION‑2 и ION‑3 (табл. 1) [9, 16, 17]. Все они представляли собой открытые рандомизированные исследования III фазы.
Цель этих исследований заключалась в оценке эффективности и безопасности фиксированной комбинации LDV/SOF в различных группах пациентов. Так, в исследовании ION‑1 865 ранее не получавших лечения пациентов (16% – с ЦП, 67% – инфицированные HCV‑1a) были рандомизированы для получения только LDV/SOF на протяжении 12 недель (группа A), LDV/SOF + RBV на протяжении 12 недель (группа B), только LDV/SOF на протяжении 24 недель (группа C) или LDV/SOF + RBV на протяжении 24 недель (группа D) [9]. Первичной конечной точкой являлся устойчивый вирусологический ответ через 12 недель после окончания лечения (УВО‑12), который определяется как уровень РНК HCV < нижней границы количественного определения (согласно анализу с помощью COBAS® TaqMan® HCV Test v2.0 HPS, с нижней границей количественного определения 25 МЕ/мл). Показатели частоты достижения УВО‑12 составили 99% (95% доверительный интервал – ДИ – 96-100), 97% (95% ДИ 94-99), 98% (95% ДИ 95-99) и 99% (95% ДИ 97-100) в группах A, B, C и D соответственно. При этом не было выявлено какого-либо повышения частоты достижения УВО‑12 при одновременном приеме RBV с LDV/SOF. У трех пациентов было констатировано отсутствие вирусологического ответа: у двух из них имело место исходное наличие ассоциированных с резистентностью вариантов NS5А, в то время как у третьего больного с вирусологической неудачей – нет; один инфицированный HCV‑1a пациент имел мутацию L31M, один инфицированный HCV‑1b пациент – L31M и Y93H. Ассоциированных с резистентностью вариантов NS5B не было выявлено ни исходно, ни во время лечения. Наиболее частыми нежелательными явлениями были головная боль, утомляемость, бессонница и тошнота. Ни у одного из пациентов, получавших LDV/SOF на протяжении 12 недель, не возникло необходимости в прекращении приема препарата (группы A и B). Таким образом, данное исследование выявило, что комбинация LDV/SOF высокоэффективна у ранее не получавших лечения пациентов, инфицированных HCV‑1.
В исследование ION‑2 было включено 440 пациентов, у которых предшествующая терапия не привела к излечению (уже получавшие лечение); у 20% из них был диагностирован ЦП, а 79% были инфицированы HCV‑1a [16]. Они были рандомизированы для получения LDV/SOF на протяжении 12 недель (группа I), LDV/SOF + RBV на протяжении 12 недель (группа II), LDV/SOF на протяжении 24 недель (группа III) или LDV/SOF + RBV на протяжении 24 недель (группа IV). Частота достижения УВО‑12 составила 94% (95% ДИ 87-97) в группе I; 96% (95% ДИ 91-97) в группе II; 99% (95% ДИ 95-100) в группе III; 99% (95% ДИ 95-100) в группе IV. В группе 12-недельного лечения в подгруппе пациентов с ЦП отмечалось умеренное снижение частоты достижения УВО‑12 по сравнению с пациентами без ЦП, в то время как в группе пациентов, получавших лечение в течение 24 недель, не было выявлено различий в частоте достижения УВО‑12 между пациентами с ЦП и без такового. Следует отметить, что дизайн этого исследования не был специально разработан для того, чтобы сравнивать показатели частоты достижения УВО‑12 между типами лечения или его продолжительностью. Рецидивы наблюдались только у тех пациентов, которые получали 12-недельное лечение, в отличие от пациентов, которые получали лечение в течение 24 недель. Из семи пациентов с рецидивом в группе, получавшей лечение LDV/SOF на протяжении 12 недель, четверо исходно имели ассоциированные с резистентностью варианты NS5A. Из четырех пациентов с рецидивом в группе, получавшей LDV/SOF + RBV на протяжении 12 недель, ассоциированные с резистентностью варианты NS5A были исходно обнаружены у двоих больных. Что же касается NS5B, то ни один из его вариантов, ассоциированных с резистентностью, не был выявлен ни исходно, ни во время лечения. Таким образом, в исследовании ION‑2 было установлено, что комбинация LDV/SOF характеризуется высокой эффективностью у тех инфицированных HCV‑1 пациентов, у которых было неэффективно предшествующее стандартное лечение.
В исследование ION‑3 было включено 647 ранее не получавших лечения пациентов без ЦП, которые были рандомизированы для получения LDV/SOF на протяжении 8 недель (группа F), LDV/SOF + RBV на протяжении 8 недель (группа G) или LDV/SOF на протяжении 12 недель (группа H) [17]. Частота достижения УВО‑12 составила 94% (95% ДИ 90-97) в группе F, 93% (95% ДИ 89-96) в группе G и 95% (95% ДИ 92-98) в группе H. По данным апостериорного анализа, в подгруппе пациентов с уровнем РНК HCV <6 млн МЕ/мл частота достижения УВО‑12 составила 97% у пациентов, получавших лечение только комбинацией LDV/SOF на протяжении 12 недель, 96% – при приеме LDV/SOF + RBV на протяжении 8 недель и 96% – при приеме LDV/SOF + RBV на протяжении 12 недель [15,27]. Из 647 пролеченных пациентов у 23 (3,5%) возник рецидив. Ассоциированные с резистентностью варианты NS5A присутствовали у 15 пациентов на момент рецидива (а исходно – у 9 из 15 пациентов, или 60%). Ни исходно, ни во время лечения не были обнаружены ассоциированные с резистентностью варианты NS5B. Результаты данного исследования позволили заключить, что инфицированные HCV‑1 пациенты без ЦП, которые в течение 8 недель получали комбинацию LDV/SOF, достигали высокой частоты УВО‑12.
Проведенное в Японии открытое многоцентровое исследование III фазы включало как ранее не получавших лечения пациентов, так и уже получавших его больных (n=341) (табл. 1), которые были рандомизированы для лечения LDV/SOF на протяжении 12 недель (группа I) или LDV/SOF + RBV на протяжении 12 недель (группа II) [18]. В целом 171 пациент был включен в группу I и 170 пациентов – в группу II. УВО‑12 был достигнут у 171 (100%) пациента (83/83 ранее не леченных и 88/88 уже получавших лечение) на фоне терапии LDV/SOF и у 167 из 170 (98%) пациентов (80/83 ранее не получавших лечения и 87/87 уже получавших его), которые принимали LDV/SOF + RBV. Из 170 пациентов, получавших лечение LDV/SOF + RBV, два пациента (1,2%), у которых имел место ЦП, прекратили терапию из-за нежелательных явлений. Наиболее частыми нежелательными явлениями в обеих группах оказались назофарингит и головная боль, а в группе LDV/SOF + RBV – анемия. Из 76 пациентов, которые исходно имели ассоциированные с резистентностью варианты NS5A, 75 (99%) достигли УВО‑12. Таким образом, это исследование выявило, что фиксированная комбинация LDV/SOF является высокоэффективным вариантом лечения японских пациентов с инфекцией, вызванной HCV‑1.
Исследования ION и вышеупомянутое японское исследование демонстрируют, что комбинация LDV/SOF характеризуется высокой эффективностью в отношении HCV‑1-инфекции как у пациентов, не проходивших курс лечения, так и у тех, кто уже получал терапию. В исследованиях ION УВО‑12 был достигнут у 1456 из 1518 больных (95,9%) [9, 16, 17]. Более того, пациенты с компенсированным ЦП и без такового достигали аналогично высоких показателей УВО‑12 (см. раздел «Влияние на эффективность лечения отрицательных предикторов УВО, установленных при применении терапии на основе IFN»). Рецидивы возникали крайне редко (2%) и имели место у 5, 2 и 0,2% пациентов, получавших LDV/SOF на протяжении 8, 12, и 24 недель соответственно. Результаты японского исследования выявили аналогичный паттерн показателей частоты достижения УВО. Лечение хорошо переносилось, а наиболее распространенные нежелательные эффекты (тошнота, головная боль, бессонница и анемия) чаще возникали при добавлении RBV к LDV/SOF.
LDV/SOF при хронической инфекции, вызванной HCV‑3
В открытом исследовании II фазы ELECTRON‑2 одна из групп включала пациентов с инфекцией, вызванной HCV‑3 [29, 30]. В этой группе ранее не получавшие лечения пациенты были рандомизированы для получения только LDV/SOF в течение 12 недель (n=25, группа A) либо LDV/SOF + RBV в течение 12 недель (n=26, группа B), а уже получавшим терапию больным назначалось лечение LDV/SOF + RBV на протяжении 12 недель (n=50, группа C). Частота достижения УВО‑12 составила 64 и 100% в группах A и B соответственно, и 82% в группе C. Это свидетельствует о том, что комбинация LDV/SOF, вероятно, менее эффективна при инфекции, вызванной HCV‑3; такой результат был ожидаем с учетом того, что 50%-ная эффективная ингибирующая концентрация (EC50) данной комбинации в отношении HCV‑3 была очень высокой в сравнении с HCV‑1 (см. исследования ION) [9, 16, 17]. В настоящее время неясно, увеличилась ли бы частота достижения УВО‑12 у данной категории пациентов в ходе более крупных исследований. Возможно, вариантом для изучения в дальнейших исследованиях могло бы стать сочетание LDV/SOF с препаратами, воздействующими на другие частицы HCV.
LDV/SOF у инфицированных HCV‑1 или HCV‑4 пациентов с прогрессирующим заболеванием печени и пациентов, перенесших трансплантацию печени
Число исследований по оценке эффективности и безопасности ПППД у пациентов с прогрессирующим ЦП и пациентов, перенесших трансплантацию печени, является недостаточным [33-35].
Эффективность и безопасность LDV/SOF в лечении хронической HCV-инфекции и прогрессирующего заболевания печени была оценена в ходе открытого исследования II фазы (табл. 2) у пациентов с декомпенсированным ЦП или у больных с рецидивом заболевания после трансплантации (идентификационный номер в базе Clinicaltrials.gov – NCT01938430, исследование SOLAR‑1) [34].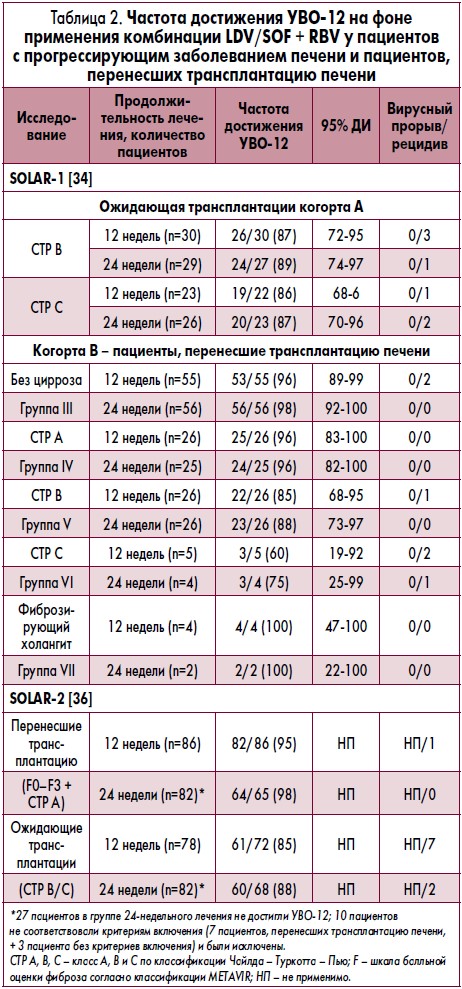
Исследование включало две когорты. Когорта A состояла из пациентов с ЦП и прогрессирующим заболеванием печени. В пределах этой когорты были идентифицированы две отдельные группы: пациенты с ЦП класса В согласно классификации Чайлда – Пью (балльная оценка от 7 до 9) и пациенты с ЦП класса С (балльная оценка от 10 до 12). Вторая когорта (когорта B) включала пациентов, у которых после перенесенной трансплантации печени был диагностирован рецидив HCV-инфекции. В этой «посттрансплантационной» когорте было идентифицировано пять отдельных групп: пациенты без цирроза и с различными степенями фиброза печени (от F0 до F3); пациенты с фиброзирующим холестатическим гепатитом и пациенты с ЦП класса A, B и C согласно классификации Чайлда – Пью. Все пациенты в обеих когортах были рандомизированы в соотношении 1:1 для получения LDV/SOF (на протяжении 12 или 24 недель) + RBV (в течение 12 или 24 недель).
В когорту A (пациенты, которым не проводилась трансплантация печени) было рандомизировано 108 человек (два пациента были инфицированы HCV‑4) [34]. Показатель балльной оценки по шкале Чайлда – Пью варьировал от 7 до 12 баллов. Подавляющее большинство пациентов в этой когорте имели асцит и энцефалопатию. Был предложен режим приема RBV с повышением дозы. Показатели частоты достижения УВО оказались аналогичными при применении 12- или 24-недельного курса лечения LDV/SOF + RBV. В группе пациентов с ЦП класса B по классификации Чайлда – Пью УВО‑12 был достигнут у 87% (группа 12-недельного лечения) и 89% (группа 24-недельного лечения) пациентов. В группе пациентов с ЦП класса C по классификации Чайлда – Пью УВО‑12 был достигнут у 86% (группа 12-недельного лечения) и 90% (группа 24-недельного лечения) пациентов. В обеих группах частота достижения УВО‑12 была ассоциирована с улучшением показателей концентрации билирубина и альбумина и балльной оценки в модели терминальной стадии заболевания печени. Серьезные нежелательные явления отмечались у 30 пациентов. Достигнутые показатели УВО были оценены, как высокие, с учетом того, что данная популяция пациентов имела прогрессирующее заболевание печени и в большинстве случаев анемию, печеночную энцефалопатию и перитонеальное кровоизлияние. Шесть пациентов в этой группе умерли во время исследования, преимущественно по причине септического шока. При этом не было выявлено прямой взаимосвязи между этими смертельными исходами и лечением. Во время лечения не наблюдалось ни одного случая вирусологической неэффективности.
В когорте В (пациенты, перенесшие трансплантацию печени) 223 пациента были рандомизированы для получения 12- или 24-недельного курса лечения (3 пациента были инфицированы HVC‑4) [34]. Всем им трансплантация печени была проведена более чем за 3 мес до начала исследования. Каких-либо межлекарственных взаимодействий с принимаемыми пациентами иммуносупрессантами (такролимусом или циклоспорином) не ожидалось. У пациентов с посттрансплантационным ЦП и показателями балльной оценки по шкале Чайлда – Пью, соответствующими классу В или С, было предложено использовать схему лечения с повышением дозы RBV (как и в когорте А). Подавляющее большинство пациентов (от 78 до 90% в зависимости от группы) ранее проходили лечение по поводу HCV-инфекции. Показатели частоты достижения УВО‑12 составили 96% (группа 12-недельного лечения) и 98% (группа 24-недельного лечения) у пациентов с фиброзом печени в стадии F0-F3. Все пациенты с фиброзирующим холестатическим гепатитом достигли УВО‑12. У пациентов с ЦП класса А по классификации Чайлда – Пью частота достижения УВО‑12 составляла 96% (как в группе 12-недельного, так и 24-недельного лечения). У пациентов с прогрессирующим ЦП показатель частоты достижения УВО составил 85% (группа 12-недельного лечения), а у пациентов с ЦП класса В согласно классификации Чайлда – Пью – 83% (группа 24-недельного лечения). У пациентов с ЦП класса С согласно классификации Чайлда – Пью показатели частоты достижения УВО составили 60% (группа 12-недельного лечения) и 67% (группа 24-недельного лечения). Серьезные нежелательные явления отмечались у 44 пациентов и в основном были представлены одышкой и перитонеальным кровоизлиянием. В этой группе во время исследования умерло четверо пациентов, преимущественно в связи с осложнениями ЦП. Исследователи констатировали отсутствие прямой взаимосвязи между этими смертельными исходами и лечением.
Таким образом, у пациентов с ЦП, ассоциированным с инфицированием HCV‑1 и HCV‑4, применение LDV/SOF + RBV в течение 12 недель приводило к высоким показателям частоты достижения УВО‑12 даже в контексте прогрессирующего заболевания печени. У пациентов с посттрансплантационным рецидивом HCV-инфекции лечение LDV/SOF + RBV было ассоциировано с высокой частотой достижения УВО‑12 независимо от степени тяжести заболевания печени. При этом увеличение продолжительности лечения до 24 недель не приводило к повышению частоты ответа. Применение LDV/SOF + RBV на протяжении 12 или 24 недель в целом хорошо переносилось; при этом отмечались низкие показатели частоты развития связанных с приемом лекарственных препаратов нежелательных явлений или случаев прекращения лечения. Таким образом, комбинация LDV/SOF + RBV представляет собой перспективный вариант лечения в рассматриваемой клинической ситуации.
Еще одно открытое многоцентровое рандомизированное исследование II фазы – SOLAR‑2 (табл. 2) – оценивало эффективность и безопасность фиксированной комбинации LDV/SOF в лечении хронической инфекции, вызванной HCV‑1 или HCV‑4, у пациентов с декомпенсированным ЦП или рецидивом инфекции после трансплантации [36]. В него было включено 328 пациентов (более 90% из них – лица европеоидной расы, преимущественно мужчины, средний возраст – 60 лет). У большинства из них была выявлена инфекция HCV‑1 (примерно у половины вызванная вирусом генотипа 1a и у 40% –1b), а 10% имели инфекцию HCV‑4; при этом 80% участников исследования ранее уже получали лечение. Все пациенты были рандомизированы для ежедневного получения LDV/SOF + RBV на протяжении 12 или 24 недель. Одна группа включала 168 перенесших трансплантацию печени пациентов с фиброзом в стадии от F0 до F3 или имевших компенсированный цирроз (класс A по шкале Чайлда – Пью), которые получали лечение в течение 12 (n=86) или 24 недель (n=82). Вторая группа включала 160 ожидающих трансплантации печени либо уже перенесших ее пациентов с декомпенсированным ЦП (класс B или C по классификации Чайлда – Пью), получавших лечение в течение 12 (n=78) или 24 недель (n=82). Частота достижения УВО‑12 у перенесших трансплантацию печени пациентов без цирроза или больных с компенсированным ЦП составила 95% в группе 12-недельного лечения и 98% – в группе 24-недельного лечения. Среди ожидающих трансплантации печени либо уже перенесших ее пациентов с декомпенсированным циррозом частота достижения УВО‑12 составила 85% в группе 12-недельного лечения и 88% – в группе 24-недельного лечения. В когорте пациентов, инфицированных HCV‑4, частота достижения УВО‑12 в группе без ЦП или с компенсированным ЦП составила 10/11 (91%) при 12-недельном лечении и 7/7 (100%) – при лечении в течение 24 недель. Только у 4 из 7 (57%) пациентов с более тяжелым заболеванием печени было констатировано излечение на протяжении 12 недель в сравнении с 6 из 7 (86%) пациентов – при лечении в течение 24 недель. Достижение УВО‑12 было ассоциировано с улучшением функции печени, приводившим к снижению балльной оценки по классификации Чайлда – Пью: от класса В до класса А у 35% пациентов, от класса С до класса В – у 48% пациентов и до класса А – у 5% пациентов. Исследование включало пациентов с нарушенной функцией печени. Это обстоятельство могло объяснять тот факт, почему о серьезных нежелательных явлениях сообщалось у 15% пациентов с ЦП класса А по классификации Чайлда – Пью и у 28% пациентов с ЦП класса В/С. Комбинация LDV/SOF хорошо переносилась, и случаи прекращения лечения были крайне редки. Было зафиксировано 10 случаев смерти (3 – у пациентов, перенесших трансплантацию печени, и 7 – в группах пациентов, ожидающих трансплантации / уже перенесших ее), но при этом ни один случай смерти не был связан с лечением.
Таким образом, фиксированная комбинация LDV/SOF + RBV обеспечивает высокую частоту достижения УВО‑12 у пациентов с декомпенсированным циррозом печени и пациентов, перенесших трансплантацию. Пациенты, участвовавшие в исследованиях SOLAR‑1 и SOLAR‑2, при применении комбинации LDV/SOF достигли сопоставимой высокой эффективности лечения [34, 36]. Эти пациенты ранее не могли получать режимы терапии на основе IFN, а комбинированное лечение снизило вероятность рецидива HCV-инфекции после трансплантации органа.
LDV/SOF у пациентов с хронической коинфекцией HCV/ВИЧ
С целью оценки эффективности и безопасности лечения ХВГС у пациентов с коинфекцией HCV/ВИЧ на фоне применения LDV/SOF было проведено два исследования: одно исследование II фазы – ERADICATE – и одно III фазы, ION‑4 (табл. 3) [19, 20].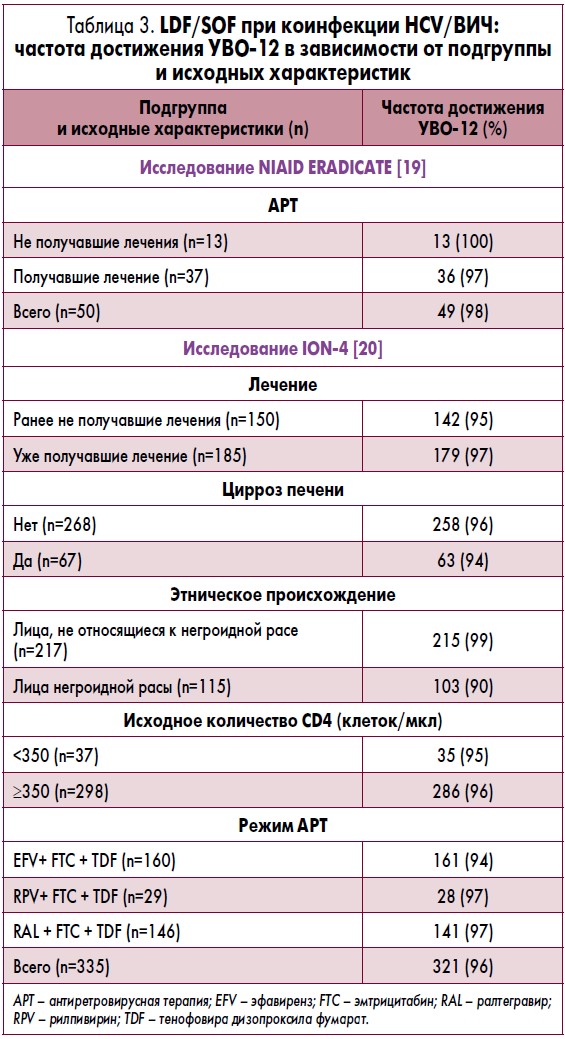
В исследовании ERADICATE оценивалась частота достижения УВО после 12-недельного лечения фиксированной комбинацией LDV/SOF у пациентов, коинфицированных HCV‑1. Оно включало 50 участников, из которых ~80% имели традиционно сложный для лечения подтип 1a [19]. Все участники ранее не получали лечения. Большинство пациентов составляли мужчины, >80% – афроамериканцы. Медиана их возраста – 58 лет. У большинства пациентов отмечалась высокая вирусная нагрузка HCV. Около четверти больных имели прогрессирующий фиброз печени (стадия F3); пациенты с ЦП (стадия F4) были исключены из исследования.
Включенные в исследование пациенты имели сохранную иммунную функцию без признаков синдрома приобретенного иммунодефицита (СПИД). Тринадцать пациентов пока не получали антиретровирусную терапию (АРТ) и имели стабильное количество CD4 T-клеток и уровень РНК ВИЧ <500 копий/мл или количество CD4 клеток >500 клеток/мм3 (медиана – 687 клеток/мм3). Остальные 37 пациентов уже получали АРТ с неопределяемым уровнем РНК ВИЧ и медианой количества CD4 клеток, равной 576 клеток/мм3. АРТ включала применение тенофовира/эмтрицитабина, преимущественно с эфавирензом, ралтегравиром или рилпивирином в качестве третьего антиретровирусного препарата (АРП).
Общая частота достижения УВО‑12 составила 98%: 100% у не получавших АРТ пациентов и 97% у пациентов на фоне АРТ [19]. Единственным участником с установленной согласно протоколу вирусологической неэффективностью терапии оказалась 63-летняя афроамериканка с инфекцией HCV‑1b, легким фиброзом печени и количеством CD4, равным 395 клеток/мм3. Она имела неопределяемую вирусную нагрузку HCV на момент завершения 12-недельного курса лечения, но спустя 2 недели у нее возник рецидив. В ходе исследования с использованием метода глубокого секвенирования была выявлена единственная мутация – Y93H в участке NS5A.
Комбинация LDV/SOF характеризовалась безопасностью и хорошей переносимостью. Наиболее частые нежелательные явления включали утомляемость, боль, диарею, запор и головную боль.
Лечение LDV/SOF не оказывало неблагоприятного влияния на течение ВИЧ-инфекции: во время терапии не наблюдалось ни каких-либо клинически значимых изменений уровня РНК ВИЧ‑1 (у одного получавшего АРТ пациента имел место транзиторный вирусологический прорыв, связанный с отсутствием приверженности к лечению), ни изменений количества / процентного содержания клеток CD4+.
В исследовании III фазы ION‑4 оценивались эффективность и безопасность комбинированного лечения LDV/SOF у пациентов с коинфекцией HCV/ВИЧ, получавших АРТ [20]. В него были включены ранее не получавшие лечения и уже получавшие его пациенты с коинфекцией HCV/ВИЧ, которые находились на стабильных, одобренных режимах приема АРП – всем им была назначена комбинация LDV/SOF один раз в сутки в течение 12 недель. Пациенты с компенсированным ЦП также допускались к участию в данном исследовании. Допустимая сопутствующая АРТ включала такие препараты, как тенофовира дизопроксила фумарат (TDF) и эмтрицитабин в сочетании с ралтегравиром (44%), эфавирензом (48%) или рилпивирином (9%). Первичной конечной точкой оценки эффективности выступал УВО‑12.
В целом в исследование было включено 335 пациентов с инфекцией, вызванной HCV генотипа 1a (75%), генотипа 1b (23%) и генотипа 4 (2%); 82% участников исследования были мужчинами, 61% – лицами европеоидной расы (средний возраст – 52 года, диапазон – от 26 до 72 лет). Средний исходный уровень РНК HCV составлял 6,7 log10 МЕ/мл (диапазон: 4,1-7,8); медиана исходного количества CD4-клеток – 628 клеток/мм3. У 20% пациентов был диагностирован ЦП, 24% имели генотип IL28B CC, а 55% не ответили на предшествующую терапию по поводу HCV-инфекции.
УВО‑12 был достигнут у 96% пациентов. У двух пациентов была констатирована вирусологическая неудача во время лечения, вероятно, обусловленная отсутствием комплайенса. Десять пациентов имели вирусологический рецидив после прекращения лечения, а один пациент умер во время внутривенного введения лекарственного препарата для лечения эндокардита/сепсиса. Частота достижения УВО‑12 оказалась аналогичной у пациентов с ЦП (94%) и без такового (96%), а также у пациентов, ранее не получавших лечения (94%) и у больных, уже получавших его (97%) [20]. При проведении многофакторного анализа было установлено, что только принадлежность к негроидной расе ассоциировалась с более низкой частотой достижения УВО. Для объяснения данного различия не было предложено каких-либо специфических объяснений. Между пациентами негроидной расы и больными другого расового происхождения не наблюдалось различия в фармакокинетике препарата. Ни у одного пациента не было выявлено подтвержденной возвратной виремии (РНК ВИЧ‑1 ≥400 копий/мл). Нежелательные явления отмечались у ≥10% пациентов и включали головную боль (25%), утомляемость (21%) и диарею (11%). Ни один пациент не прекратил прием исследуемого препарата по причине возникновения нежелательного явления. Также не наблюдалось значимых отклонений лабораторных показателей от нормы [20].
Таким образом, безынтерфероновый и не содержащий RBV режим лечения комбинацией LDV/SOF, принимаемой один раз в сутки в течение 12 недель, является высокоэффективным и хорошо переносится ранее не получавшими лечения и уже получавшими его пациентами, коинфицированными HCV‑1 либо HCV‑4 и ВИЧ‑1, в том числе пациентами с ЦП (исследование ION‑4). При этом показатели УВО в настоящее время неизменно одинаковы у пациентов с коинфекцией и моноинфекцией. Ключевое внимание при выборе режима лечения уделяется не столько его эффективности, сколько потенциальным межлекарственным взаимодействиям с сопутствующими препаратами, которые могут снизить эффективность либо увеличить потенциальную токсичность препаратов для лечения HCV-инфекции или АРП. Данные о межлекарственных взаимодействиях с доступными в настоящее время лекарственными средствами продолжают накапливаться.
На конференции по ретровирусам и оппортунистическим инфекциям в 2015 г. (Conference of Retroviruses and Opportunistic Infections) German и соавт. [25] сообщили о результатах исследования I фазы, в ходе которого оценивались взаимодействия между LDV/SOF и режимами АРТ, включавшими усиленный ритонавиром атазанавир (Reyataz) или дарунавир (Prezista) + тенофовир/эмтрицитабин (Truvada) у здоровых ВИЧ-отрицательных добровольцев.
Исследования по оценке межлекарственных взаимодействий были выполнены с часто используемыми режимами приема АРП. Было установлено, что режимы, содержащие эфавиренз (Sustiva), ралтегравир (Isentress) или рилпивирин (Edurant) + Truvada безопасны при комбинированном применении с LDV/SOF [19, 20, 25]. Существует известное межлекарственное взаимодействие между LDV и тенофовиром, и оно усугубляется при назначении LDV/SOF с «пролекарством» тенофовира (TDF) в сочетании с усиленными ингибиторами протеаз. Отчасти это происходит потому, что усиленные ингибиторы протеазы повышают уровни тенофовира у пациентов, которые получают TDF. Данные, представленные German и соавт. [25], свидетельствуют о том, что LDV/SOF усиливает воздействие атазанавира, ритонавира и тенофовира. В свою очередь атазанавир/ритонавир + TDF/эмтрицитабин повышает уровни LDV. Кроме того, сочетанное применение дарунавира/ритонавира и TDF/эмтрицитабина приводит к умеренному снижению уровня SOF, которое, вероятно, не является клинически значимым.
Что касается лечения гепатита C у лиц с коинфекцией ВИЧ/HCV, то современные руководства по лечению (изданные EASL и Американской ассоциацией по изучению болезней печени / Американским обществом инфекционных заболеваний) указывают, что ВИЧ-положительные пациенты могут получать лечение теми же режимами, что и пациенты с моноинфекцией HCV, с учетом потенциальных взаимодействий с АРП [37, 38].
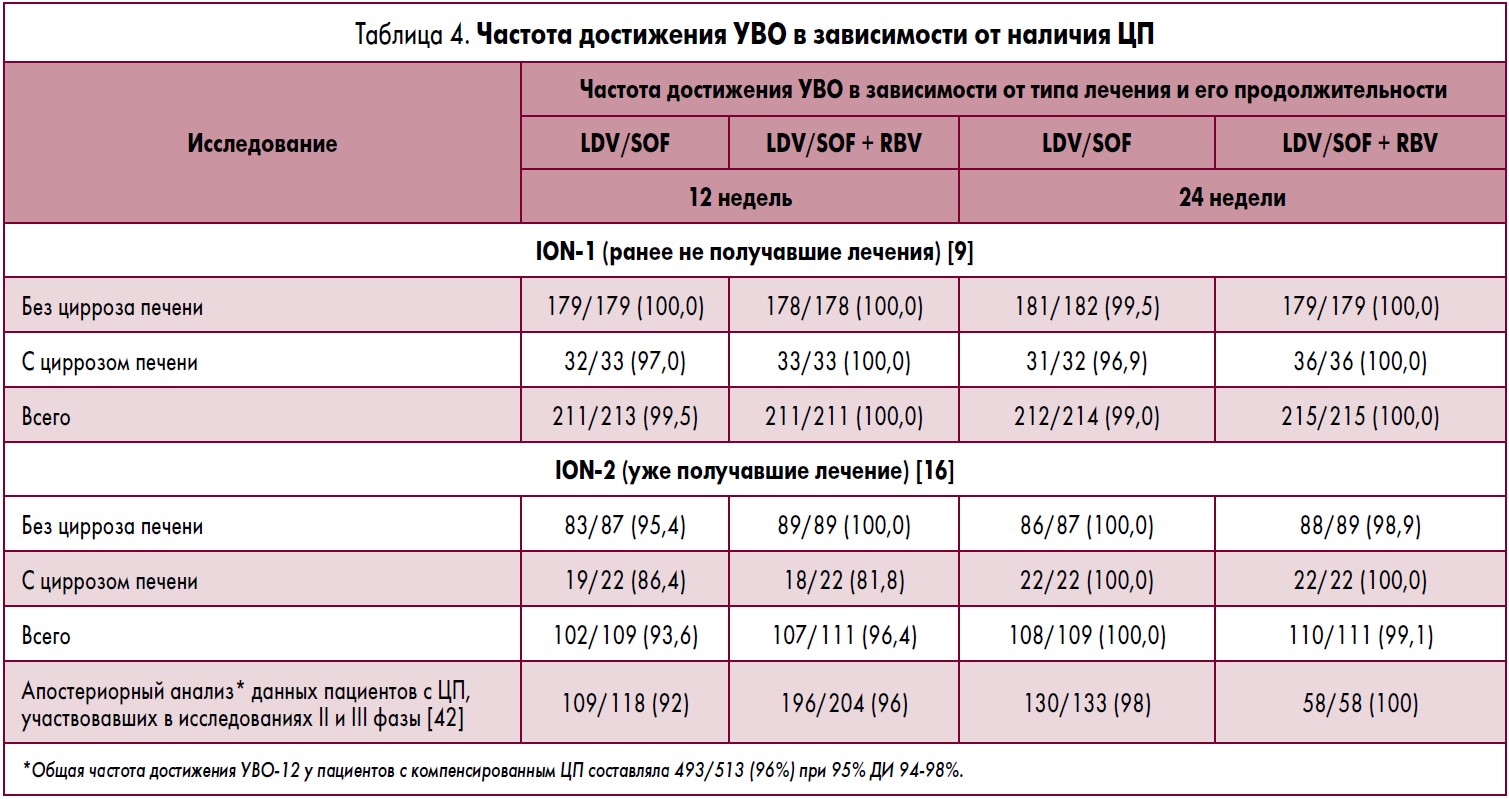
Влияние на эффективность лечения отрицательных предикторов УВО, установленных при применении терапии на основе IFN
По опыту применения с целью лечения HCV-инфекции терапии на основе IFN мы знаем, что предикторами более низкой частоты достижения УВО являются ЦП, не-СС генотип IL28B, принадлежность к негроидной расе, возраст, высокая вирусная нагрузка HCV и ВИЧ-инфекция [39-41]. Более того, режимы на основе IFN часто противопоказаны пациентам с декомпенсированным ЦП. По данным исследований III фазы по оценке комбинации LDV/SOF (исследования ION и японское исследование), в субпопуляциях HCV‑1-инфицированных пациентов с этими отрицательными предикторами частота достижения УВО‑12 оказалась намного выше, чем ожидалось [9, 16, 17, 27]. Например, у пациентов с компенсированным ЦП (табл. 4) частота достижения УВО‑12 в целом составляла >95% по данным апостериорного анализа исследований II и III фазы [42]. У пациентов негроидной расы частота достижения УВО‑12 была аналогична таковой у пациентов других рас по данным исследования ION или у пациентов европеиодной расы и уроженцев Японии [43]. Пациенты с не-CC IL28B генотипом имели частоту достижения УВО‑12, сопоставимую с таковой у лиц с CC генотипом (исследования ION) [9, 16, 17]. Не было выявлено влияния вирусной нагрузки на частоту достижения УВО‑12 (исследования ION), хотя исследование ION‑3 показало, что продолжительность лечения может быть меньшей у пациентов с вирусной нагрузкой HCV <6 млн МЕ/мл [17, 28]. Пациенты, коинфицированные ВИЧ, которые получали LDV/SOF, имели аналогичные показатели УВО‑12 с пациентами с моноинфекцией HCV‑1 (исследования ERADICATE и ION‑4) [19, 20].
Исследование ION‑4 свидетельствует о том, что этническое происхождение может играть роль в достижении УВО у пациентов с коинфекцией ВИЧ/HCV‑1 [20]. Эти предварительные результаты следует оценить в других исследованиях с участием пациентов, коинфицированных ВИЧ и HCV‑1 либо HCV‑4.
Переносимость LDV/SOF и нежелательные явления
В исследованиях ION‑1, ION‑2 и ION‑3 лечение пероральной комбинацией LDV/SOF характеризовалось хорошей переносимостью [9, 16, 17, 44]. В группах пациентов, которые получали только LDV/SOF, наблюдалось меньшее количество нежелательных явлений по сравнению с теми, кто также получал RBV. В группах, не получавших RBV, наиболее частыми нежелательными явлениями были головная боль и утомляемость, а в группах, получавших режим лечения с добавлением RBV, – утомляемость, головная боль, тошнота, бессонница и анемия. Случаи прекращения лечения ввиду связанных с ним нежелательных явлений крайне редко отмечались в исследованиях ION‑1, ION‑2 и ION‑3 (13/1,518, или 0,8%) у пациентов с моноинфекцией HCV‑1, а также в исследованиях ERADICATE и ION‑4 у пациентов с коинфекцией ВИЧ/HCV [9, 16-20]. Пациенты с ЦП (ION‑1, ION‑2 и японские исследования), а также ВИЧ-коинфицированные пациенты (исследования ERADICATE и ION‑4) в целом хорошо переносили терапию LDV/SOF [9, 16-20]. Серьезные нежелательные явления, связанные с лечением, были зафиксированы в исследовании SOLAR‑1: 9/223 (4,0%) перенесших трансплантацию печени пациентов имели 2% показатель смертности на фоне лечения, а 30/108 (27,7%) пациентов с декомпенсированным ЦП – 5,5% [30]. Один случай смерти наблюдался у пациента с ЦП в японском исследовании [18]. Прямой взаимосвязи между этими смертельными исходами и лечением выявлено не было.
Комбинация LDV/SOF и перспективы ее применения в лечении HCV-инфекции
Применение комбинации LDV/SOF, несомненно, открывает новую эру в лечении HCV-инфекции. LDV/SOF может позиционироваться в числе ведущих лекарственных средств в лечении инфекции, вызванной HCV‑1, и это обусловлено сразу несколькими причинами. Препарат в целом хорошо переносится в сравнении с предыдущим стандартом лечения. Фиксированная комбинация LDV/SOF представляет собой одну таблетку, предназначенную для перорального приема один раз в сутки. По сравнению с предшествующим стандартом лечения, требовавшим терапии на протяжении 48 недель, продолжительность лечения хронической инфекции HCV‑1 комбинацией LDV/SOF составляет всего 12-24 недели согласно рекомендациям EASL, Американской ассоциации по изучению заболеваний печени и Американского общества инфекционных болезней [37, 38]. У ранее не получавших лечения пациентов с уровнем РНК HCV <6 млн МЕ/мл без ЦП продолжительность лечения может быть даже сокращена до 8 недель [15, 27, 45]. Сочетание этих факторов (хорошая переносимость, прием одной дозы один раз в сутки и более короткий курс лечения), очевидно, будет повышать приверженность к лечению. Кроме того, при терапии комбинацией LDV/SOF нет необходимости в сочетанном применении RBV в отличие от некоторых других ПППД [13, 45]. Интересно, что традиционные предикторы неудовлетворительного ответа на терапию на основе IFN (включая ВИЧ-инфекцию) не оказывали влияния на частоту достижения УВО‑12 в исследованиях с применением LDV/SOF [9, 14, 16, 17, 20, 27].
Что же касается дисфункции внутренних органов, то комбинация LDV/SOF может назначаться пациентам независимо от степени нарушения функции печени (от класса A до класса C по классификации Чайлда – Пью), а также пациентам, перенесшим трансплантацию печени, в то время как терапия на основе IFN противопоказана HCV-инфицированным пациентам с ЦП класса В или С по классификации Чайлда – Пью и при декомпенсации функции трансплантированной печени. Younossi и соавт. показали, что комбинация LDV/SOF оказывала выраженное положительное влияние на субъективно оцениваемые исходы у успешно пролеченных больных ХВГС с ЦП [46, 47]. Что же касается дисфункции почек, то противопоказанием к терапии LDV/SOF является лишь тяжелая почечная недостаточность.
В сравнении с первым поколением ингибиторов протеазы HCV комбинация LDV/SOF характеризуется незначительным количеством межлекарственных взаимодействий. Это преимущество обусловливает широкий диапазон возможностей ее назначения у пациентов с сопутствующей патологией, инфицированных HCV‑1 или HCV‑4. Однако следует избегать сочетанного применения препарата с амиодароном, карбамазепином, фенитоином, рифампицином, розувастатином, зверобоем продырявленным, типранавиром и симепревиром. Сочетанное применение с дигоксином, дабигатрана этексилатом и TDF требует тщательного мониторинга [11, 24, 25].
Существуют и некоторые ограничения на пути к более широкому использованию комбинации LDV/SOF в лечении HCV-инфекции. Во-первых, ее эффективность в отношении HCV‑3 была относительно низкой по сравнению с таковой в отношении HCV‑1. Что же касается HCV‑2, то ожидалось, что эффективность LDV/SOF будет более низкой на основании данных о EC50, но крупные исследования, которые поддерживали бы эту гипотезу, отсутствуют. Во-вторых, препарат не может назначаться пациентам с инфекцией, вызванной HCV‑1 или HCV‑4, которые имеют болезнь почек в терминальной стадии или получают лечение амиодароном по поводу нарушений сердечного ритма. В-третьих, хотя рецидивы крайне редки, их возникновение, по-видимому, частично связано с продолжительностью лечения, при этом 24-недельный курс представляется лучшим выбором, чем 12-недельный, у ранее уже получавших лечение пациентов и/или у пациентов с тяжелым нарушением функции печени. Однако отсутствие комплайенса было наиболее частой причиной неэффективности лечения LDV/SOF [15]. Наконец, важным аспектом является нынешняя стоимость LDV/SOF. Это сложно согласовать с этической точки зрения, поскольку из-за высокой стоимости этот эффективный препарат зачастую не может быть назначен или назначается ограниченно даже в странах с высоким уровнем доходов населения. И тем более препарат недоступен во многих регионах с самой высокой распространенностью HCV-инфекции ввиду низких доходов проживающего в них населения.
Комбинация LDV/SOF была одобрена EASL для лечения HCV-инфекции, вызванной вирусом 4, 5 и 6 генотипов. Это соглашение, вероятно, является упреждающим и основывается на знаниях о противовирусной активности LDV и SOF по отношению к различным генотипам HCV, а также на ранее полученных результатах небольших, а не рандомизированных исследований [27, 31]. Данная комбинация рассматривается Американской ассоциацией по изучению заболеваний печени как возможный вариант лечения инфекции, вызванной HCV‑4 или HCV‑6 (за исключением HCV‑6e).
Таким образом, представленная в виде одной таблетки фиксированная комбинация LDV/SOF, предназначенная для приема один раз в сутки, высокоэффективна, удобна в применении и является важным шагом вперед в борьбе с HCV-инфекцией.
Литература
1. Seeff L.B. Natural history of chronic hepatitis C. Hepatology. 2002; 36(suppl 1): S35-S46.
2. Brown R.S. Jr. Universal hepatitis C eradication prior to liver transplantation: we can do it, but should we? Am J Transplant. 2015; 15(7): 1741-1742.
3. Ghany M.G., Strader D.B., Thomas D.L., Seeff L.B. American Association for the Study of Liver Diseases. Diagnosis, management, and treatment of hepatitis C: an update. Hepatology. 2009; 49(4): 1335-1374.
4. Jayasekera C.R., Barry M., Roberts L.R., Nguyen M.H. Treating hepatitis C in lower-income countries. N Engl J Med. 2014; 370(20): 1869-1871.
5. Gutierrez J.A., Lawitz E.J., Poordad F. Interferon-free, direct-acting antiviral therapy for chronic hepatitis C. J Viral Hepat. Epub 2015 Jun 17.
Полный список литературы, включающий 47 источников,
находится в редакции.
Статья печатается в сокращении.
Nkuize M., Serste T., Buset M., Mulkay J.P. Combination ledipasvir-sofosbuvir for the treatment of chronic hepatitis C virus infection: a review and clinical perspective. Therapeutics and Clinical Risk Management 2016: 12; 861-872.
Перевела с англ. Елена Терещенко
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 1 (47), березень 2018 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...