Ірбетан-Н у лікуванні хворих з АГ II і III ступеня: результати відкритого рандомізованого порівняльного паралельного клінічного дослідження
 23-25 вересня 2015 року у м. Києві відбувся XVI Національний конгрес кардіологів України, організатором якого виступила ДУ «Національний науковий центр «Інститут кардіології ім. М.Д. Стражеска» НАМН України». У рамках заходу були представлені результати відкритого рандомізованого порівняльного паралельного клінічного дослідження оригінального та генеричного ірбесартану в лікуванні хворих з артеріальною гіпертензією (АГ) II і III ст.
23-25 вересня 2015 року у м. Києві відбувся XVI Національний конгрес кардіологів України, організатором якого виступила ДУ «Національний науковий центр «Інститут кардіології ім. М.Д. Стражеска» НАМН України». У рамках заходу були представлені результати відкритого рандомізованого порівняльного паралельного клінічного дослідження оригінального та генеричного ірбесартану в лікуванні хворих з артеріальною гіпертензією (АГ) II і III ст.
Про дизайн випробування та його основні висновки розповів завідувач відділу симптоматичних гіпертензій ДУ «Національний науковий центр «Інститут кардіології ім. М. Д. Стражеска» НАМН України», доктор медичних наук, професор Юрій Миколайович Сіренко.
– У сучасній кардіології для медикаментозного лікування пацієнтів з АГ широко застосовуються блокатори рецепторів ангіотензину ІІ (БРА). Використання цього класу антигіпертензивних препаратів регламентується останніми рекомендаціями з лікування АГ (NICE, 2011; ESC/ESH, 2013; JNC-8, 2014; вітчизняні узгоджувальні документи).
За механізмом дії БРА принципово відрізняються від інгібіторів ангіотензинперетворювального ферменту (ІАПФ). На сьогодні не доведено переваг ІАПФ порівняно з БРА у зниженні ризику основних кардіоваскулярних захворювань, загальної чи серцево-судинної смертності. Результати одного з останніх метааналізів, присвячених вивченню цього питання, були опубліковані в липні 2015 р. в журналі Hypertension. У нього включили 68 клінічних досліджень із прямим порівнянням ІАПФ і БРА, що проводились упродовж 1966-2014 рр. Усього були проаналізовані дані терапії 195 267 пацієнтів із АГ. Результати продемонстрували практично ідентичні показники зниження ризику основних подій, зокрема інсульту, ішемічної хвороби серця (ІХС), серцевої недостатності та смертності, на фоні прийому препаратів обох класів (Thomopoulos C. et al., 2015).
У тому ж метааналізі порівнювалась ефективність БРА з іншими класами препаратів для лікування АГ. Результативність дії усіх класів лікарських засобів також істотно не відрізнялась за умови достатнього зниження артеріального тиску (АТ). Була показана лише незначна перевага діуретиків у запобіганні серцевої недостатності; b-блокатори виявились менш ефективними в попередженні інсульту; антагоністи кальцію мали перевагу в профілактиці інсульту і смерті від усіх причин, але поступалися в превенції серцевої недостатності; ІАПФ виявились більш ефективними у зниженні ризику ІХС і менш результативними – у профілактиці інсульту; БРА поступалися в запобіганні ІХС, але мали більш виражену дію щодо зниження ризику серцевої недостатності. Можна стверджувати, що на сьогодні проблема лікування АГ полягає не у виборі певного класу препаратів, а в тому, наскільки якісно знижується АТ на фоні прийому того чи іншого засобу.
Представники класу БРА можна розглядати як оптимальний вибір для проведення антигіпертензивної терапії. На наступному етапі постає питання призначення конкретного препарату. M. J. Fabia та співавт. у 2007 р. представили результати проведеного ними незалежного метааналізу ефективності різних БРА, що включав 47 рандомізованих досліджень з участю 7040 хворих на АГ, які отримували БРА у вигляді монотерапії. Динаміку АТ оцінювали за допомогою добового моніторування АТ (ДМАТ). У результаті було доведено, що у трійці лідерів за вираженістю зниження як систолічного (САТ), так і діастолічного АТ (ДАТ) – олмесартан, ірбесартан і телмісартан; вони перевершили за вказаним показником такі БРА, як кандесартан, валсартан, лосартан, епросартан.
У проспективному рандомізованому порівняльному дослідженні COSIMA оцінювалася антигіпертензивна ефективність комбінованої терапії на основі діуретика гідрохлортіазиду (ГХТ) і БРА валсартану або ірбесартану. Пацієнтам з АГ після 5-тижневої монотерапії ГХТ у дозі 12,5 мг призначалися валсартан у дозі 80 мг або ірбесартан 150 мг. У групі ірбесартану через 8 тиж лікування вдалося досягти цільових значень АТ у значно більшої кількості учасників (50,2 проти 33,2%), відмінності в ступені зниження САТ і ДАТ також достовірно відрізнялися на користь ірбесартану (Bobrie G. et al., 2005).
Вплив різних БРА на смертність вивчався за допомогою аналізу бази даних Національних страхових компаній Тайланду за 2004-2009 рр. (Lin J.-W. et al., 2014). В аналіз включили 690 463 хворих на АГ, яким були призначені БРА. Строк спостереження за пацієнтами становив 2,8-4,1 року. У ході дослідження порівнювали ефективність лосартану з іншими БРА (валсартаном, ірбесартаном, кандесартаном, телмісартаном, олмесартаном). Було визначено, що пацієнти, які приймали валсартан, мали незначно вищий ризик загальної смертності, ніж учасники, що отримували інші препарати цієї групи. Імовірно, такий результат був пов’язаний з неадекватно низькою дозою лосартану (50 мг/добу) у більшості хворих.
Слід відзначити, що близько 2/3 пацієнтів із АГ для досягнення цільового рівня АТ потребують призначення комбінованої терапії. За даними дослідження з участю понад 18,6 тис. хворих із різних країн Європи, монотерапія ефективна лише у 30% пацієнтів, необхідність в комбінаціях 3 і більше антигіпертензивних препаратів виникає в 30% випадків, 2 засобів – у 40% випадків (Thoenes M. et al., 2010). Згідно з останніми європейськими рекомендаціями з лікування АГ, усім пацієнтам високого і дуже високого ризику комбінація 2 антигіпертензивних агентів повинна бути призначена як стартова терапія.
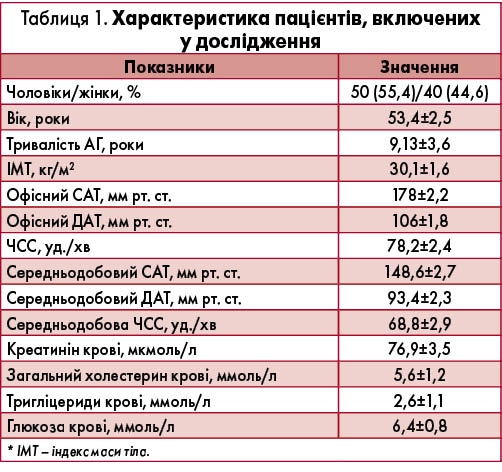
Ми провели відкрите рандомізоване порівняльне паралельне клінічне дослідження антигіпертензивної ефективності генеричного та оригінального комбінованих препаратів ірбесартану та ГХТ при АГ II і III ст. Усі пацієнти перебували на лікуванні у відділі симптоматичних гіпертензій ДУ «ННЦ «Інститут кардіології ім. М. Д. Стражеска» НАМН України». У випробуванні порівнювали ефективність генеричного препарату Ірбетан-Н (фіксована комбінація ірбесартану й ГХТ виробництва ПАО «Київський вітамінний завод») з оригінальним лікарським засобом Коапровель® (Sanofi, Франція).
У дослідження було включено 90 пацієнтів з АГ II і III ст. (за класифікацією ВООЗ) віком від 25 до 75 років, у яких після періоду відміни усіх антигіпертензивних препаратів рівень САТ/ДАТ перевищував 160/100 мм рт. ст. (табл. 1).
Оцінку ефективності лікування проводили на підставі динаміки АТ (офісного та добового), а також суб’єктивних скарг хворого. Головними критеріями ефективності були зниження офісного САТ на ≥20 мм рт. ст. і ДАТ на ≥10 мм рт. ст. або досягнення цільового рівня САТ/ДАТ (<140/90 мм рт. ст.). Переносимість лікарського препарату оцінювали таким чином:
– добра – відсутність клінічно значущих відхилень при об’єктивному обстеженні, змін у лабораторних показниках та побічних реакцій;
– задовільна – минущі незначні порушення загального стану, які не потребують додаткових медичних втручань або зміни схеми лікування, помірне відхилення від норми лабораторних показників, незначні побічні явища, що не вимагають відміни препарату;
– незадовільна – патологічні зміни стану пацієнта, що потребують відміни препарату та проведення додаткових медичних втручань, клінічно значущі порушення лабораторних показників, небажані побічні дії, які негативно впливають на стан пацієнта та вимагають відміни препарату й проведення додаткових медичних втручань.
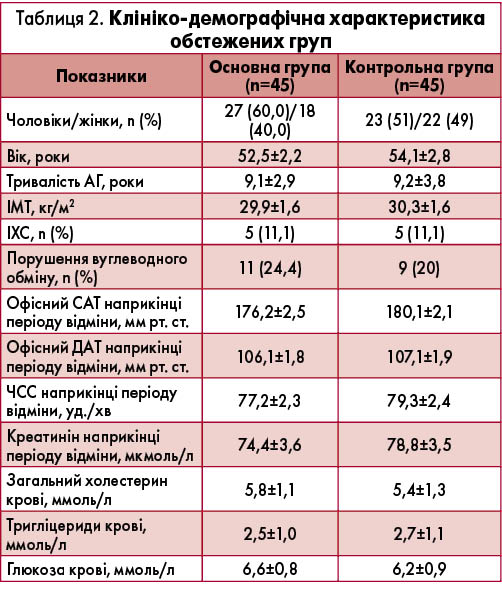
За 7 днів до початку дослідження всім учасникам відміняли попередню антигіпертензивну терапію (т. зв. період відмивання). Пацієнтам основної групи (n=45) призначали препарат Ірбетан-Н по 1 таблетці (300 мг ірбесартану + 12,5 мг ГХТ) вранці 1 р/добу; хворі контрольної групи (n=45) отримували препарат Коапровель® (300 мг ірбесартану + 12,5 мг ГХТ) за аналогічною схемою (табл. 2). Повторне обстеження учасників проводили через 1 міс терапії та після завершення дослідження.
Як видно з таблиці 2, в обох групах переважали хворі з надмірною масою тіла, підвищеним рівнем загального холестерину й тригліцеридів сироватки крові. В обох групах 11,1% пацієнтів страждали на ІХС та >20% учасників мали порушення обміну глюкози, тобто як мінімум кожен п’ятий хворий відносився до групи дуже високого ризику виникнення серцево-судинних ускладнень.
Під впливом призначеної терапії спостерігалося достовірне зниження рівня офісних САТ, ДАТ і ЧСС в обох групах. У середньому після рандомізації офісний рівень САТ знизився з 176,2 до 139,9 мм рт. ст. (р<0,001) у 1-й групі та з 180,1 до 139,9 мм рт. ст. (р<0,001) – у 2-й. Рівень ДАТ знизився з 106,1 до 83,7 мм рт. ст. (р<0,001) та з 107,1 до 82,3 мм рт. ст. (р<0,001) у 1-й і 2-й групах відповідно. За рівнем досягнутого АТ та за ступенем зменшення ЧСС на відповідних етапах лікування групи достовірно не відрізнялися. Загалом цільового рівня офісного АТ через 4 тиж терапії вдалося досягти у 84,4 та 88,9% пацієнтів основної та контрольної груп відповідно (різниця недостовірна).
На фоні призначеного лікування спостерігалося достовірне зниження середньодобових рівнів САТ/ДАТ, денних і нічних показників САТ/ДАТ в обох групах. Ступінь зниження в 1-й та 2-й групах середньодобових САТ/ДАТ становив 19,3/14,5 та 20,4/16,1 мм рт. ст. відповідно; денних САТ/ДАТ – 21,3/15,3 та 23,6/18,3 мм рт. ст.; нічних САТ/ДАТ – 18,2/8,8 та 22,8/12,4 мм рт. ст. Цільового рівня середньодобового АТ (<130/80 мм рт. ст.) було досягнуто у 55,6% пацієнтів 1-ї групи та у 60,0% хворих 2-ї групи (різниця недостовірна).
Під час оцінки динаміки вираженості скарг учасників дослідження (головний біль, запаморочення, втомлюваність, задишка, ортостатична гіпотензія, нудота, діарея/закреп, слабкість, порушення сну) отримано такі результати: побічні явища виникли у 3 (6,7%) пацієнтів основної групи та у 2 (4,4%) хворих контрольної групи (різниця недостовірна). Жоден із включених у дослідження пацієнтів не потребував відміни призначених антигіпертензивних препаратів. Переносимість препарату оцінена як добра у 84,4% учасників 1-ї та 86,7% пацієнтів 2-ї групи, задовільна – у 11,1 та 11,1%; незадовільна – у 4,5 та 2,2% хворих відповідно.
На фоні лікування в обох групах достовірно не змінилися кількість пацієнтів, які мали відхилення лабораторних показників. Спостерігалася тенденція до зменшення частки хворих із порушеннями рівня глюкози у сироватці крові.
Таким чином, на основі отриманих результатів дослідження можна зробити такі висновки:
- Ірбетан-Н виробництва ПАТ «Київський вітамінний завод» за антигіпертензивною ефективністю не поступається оригінальному препарату Коапровель® (Sanofi, Франція);
- зниження АТ на фоні прийому обох препаратів супроводжується достовірним зменшенням його варіабельності;
- обидва препарати є метаболічно нейтральними та добре переносяться хворими.
Підготувала Ольга Татаренко
Медична газета «Здоров’я України 21 сторіччя» №4 (377), лютий 2016 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....