Современные подходы к гастроэнтерологическому обследованию больных с железодефицитной анемией
.jpg) Анемия является очень распространенным диагнозом как у мужчин, так и у женщин, а дефицит железа (ДЖ) – наиболее частая причина анемии во всем мире. В США в 1999-2000 гг. 2% мужчин в возрасте 16-69 лет, 12% женщин в возрасте 12-49 лет и 9% женщин в возрасте 50-69 лет страдали ДЖ, 4% женщин в возрасте 20-49 лет и 3% женщин в возрасте 50-69 лет имели железодефицитную анемию (ЖДА) [1]. Общая распространенность ЖДА в Северной Америке в 2010 году составляла 2,9% [2]. Этиология ЖДА может включать субоптимальное пероральное потребление железа, плохое усвоение перорального железа и/или хроническую кровопотерю из желудочно-кишечного тракта (ЖКТ) и других систем организма. Желудочно-кишечные злокачественные новообразования являются наиболее серьезной потенциальной причиной ЖДА. Также часто выявляют (и успешно лечат) и другие патологии, к примеру, язвенную болезнь, целиакию, воспалительные заболевания кишечника, поражения ЖКТ. Устранение ЖДА при этих болезнях потенциально может улучшить качество жизни и помочь достичь важных для пациента результатов.
Анемия является очень распространенным диагнозом как у мужчин, так и у женщин, а дефицит железа (ДЖ) – наиболее частая причина анемии во всем мире. В США в 1999-2000 гг. 2% мужчин в возрасте 16-69 лет, 12% женщин в возрасте 12-49 лет и 9% женщин в возрасте 50-69 лет страдали ДЖ, 4% женщин в возрасте 20-49 лет и 3% женщин в возрасте 50-69 лет имели железодефицитную анемию (ЖДА) [1]. Общая распространенность ЖДА в Северной Америке в 2010 году составляла 2,9% [2]. Этиология ЖДА может включать субоптимальное пероральное потребление железа, плохое усвоение перорального железа и/или хроническую кровопотерю из желудочно-кишечного тракта (ЖКТ) и других систем организма. Желудочно-кишечные злокачественные новообразования являются наиболее серьезной потенциальной причиной ЖДА. Также часто выявляют (и успешно лечат) и другие патологии, к примеру, язвенную болезнь, целиакию, воспалительные заболевания кишечника, поражения ЖКТ. Устранение ЖДА при этих болезнях потенциально может улучшить качество жизни и помочь достичь важных для пациента результатов.
Нормальное общее содержание железа в организме составляет 3-4 тыс. мг, большая часть которого находится в эритроцитах (то есть в гемоглобине); меньшее количество железа находится в формах его хранения, включая печеночные макрофаги, резидентные клетки костного мозга и другие. Железо также связано с трансферрином и другими белками, такими как миоглобин, или находится в формах его хранения, таких как ферритин и гемосидерин. Большая часть железа всасывается в двенадцатиперстной кишке и проксимальном отделе тонкой кишки. Приблизительно 1-2 мг железа ежедневно теряется из-за шелушения кожи и кишечных клеток или из-за незначительной кровопотери, которая у нормальных людей уравновешивается кишечным всасыванием пищевого железа. Избыточная потеря железа может происходить при желудочно-кишечном кровотечении (чаще всего латентном), гематурии, из-за слущивания клеток кожи или наличия других источников потери крови (например, менструального кровотечения). Большинству взрослых людей без очевидного источника кровопотери, но при низком уровне железа в организме показано обследование ЖКТ на предмет хронической кровопотери или мальабсорбции железа.
При первичной гастроэнтерологической оценке больных с ЖДА на практике имеется значительная вариабельность данных с неопределенностью относительно диагностических критериев ДЖ у пациентов с ЖДА, типа и последовательности диагностической оценки с помощью эндоскопии или неинвазивного тестирования, пользы и необходимости рутинной биопсии желудка (для выявления инфекции H. pylori или аутоиммунного атрофического гастрита) или двенадцатиперстной кишки (для выявления целиакии). Кроме того, правильная диагностическая оценка, вероятно, отличается в зависимости от основного риска серьезных желудочно-кишечных заболеваний, таких как злокачественные новообразования, у мужчин и женщин разного возраста.
В рекомендациях, приведенных в последнем практическом руководстве Американской гастроэнтерологической ассоциации (АГА) [3], основное внимание уделяется первичной желудочно-кишечной оценке хронической ЖДА. Для оценки пациентов с резистентной ЖДА (несмотря на эмпирическое применение препаратов железа) или рецидивирующей ЖДА рекомендаций нет из-за отсутствия надежных доказательств по этим клиническим состояниям. Кроме того, лечение неясного желудочно-кишечного кровотечения, определяемого как постоянное или рецидивирующее кровотечение неясной этиологии после соответствующей эндоскопической оценки, также выходит за рамки настоящего руководства.
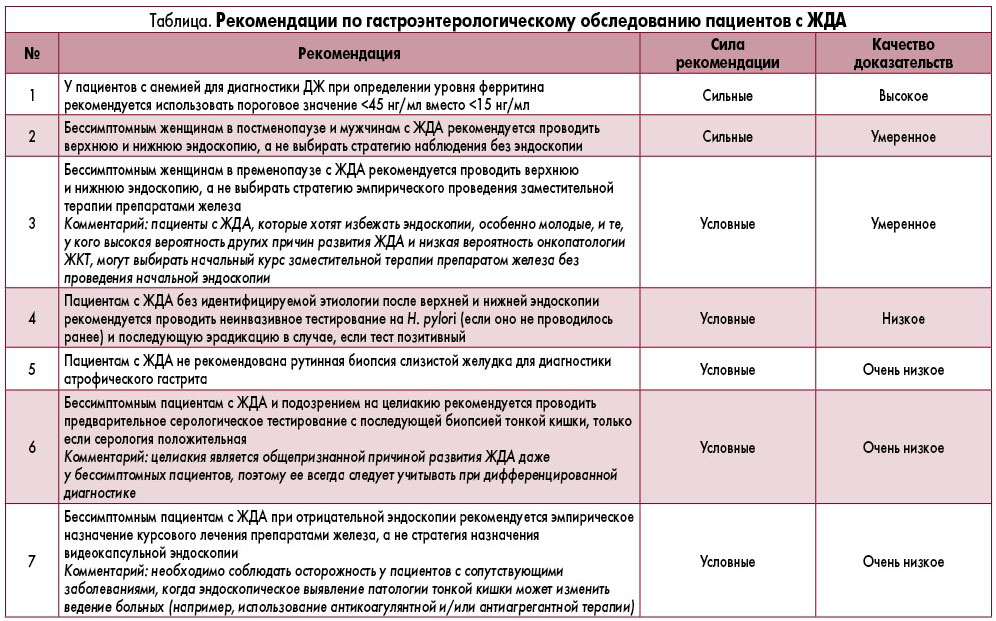
Процесс разработки этого руководства основан на методологии GRADE, которая включает доказательства высокого качества, доступные в современной медицинской литературе, для рекомендаций и обеспечения оптимального клинического ведения. Рекомендации учитывают силу имеющихся данных, рисков и выгод различных путей ведения больных, предпочтений и ценностей пациентов и возможностей использования ресурсов [4]. Клинически значимые вопросы для диагностики и лечения ЖДА были определены и сформулированы с использованием формата PICO, который определяет конкретную группу населения (P), вмешательство (I), компаратор (C) и результат (O). Рекомендации, качество доказательств и сила рекомендаций приведены в таблице.
Практические рекомендации
У пациентов с анемией при определении уровня ферритина для диагностики ДЖ рекомендуется использовать пороговое значение <45 вместо <15 нг/мл (сильная рекомендация, высокое качество доказательств).
У взрослых пациентов с анемией, определяемой как уровень гемоглобина <130 г/л у мужчин и <120 г/л у небеременных женщин [5], установление того, является ли анемия следствием ДЖ, – это важный шаг для постановки клинического диагноза и последующего лечения. Сывороточный ферритин является наиболее часто используемым тестом для диагностики ДЖ, с предлагаемыми пороговыми значениями в диапазоне от 15 до 100 нг/мл [3]. Исследования, в которых в качестве золотого стандарта для диагностики ДЖ проводилась биопсия костного мозга, определили чувствительность и специфичность уровней ферритина при различных пороговых значениях. Выбор оптимального порогового значения включает компромисс между чувствительностью и специфичностью при различных уровнях ферритина. При составлении рекомендаций стремились определить оптимальное пороговое значение ферритина, которое идентифицировало бы большинство пациентов с истинным ДЖ (максимальная чувствительность) и в то же время обеспечивало бы приемлемый уровень ложноположительных результатов (приемлемая специфичность), чтобы наилучшим образом определить соответствующую популяцию, в которой такая оценка необходима.
Основываясь на систематическом обзоре 55 исследований, пороговое значение ферритина <45 нг/мл имеет чувствительность в выявлении ДЖ 85% (95% доверительный интервал – ДИ 82-87%) со специфичностью 92% (95% ДИ 91-94%) [6]. Напротив, значение ферритина <15 нг/мл имеет чувствительность только 59% (95% ДИ 55-62%) и специфичность 99% (95% ДИ 89-99%). Таким образом, пороговое значение ферритина <45 нг/мл повышает чувствительность диагностики ЖДА с приемлемым количеством ложноположительных диагнозов. Компромисс между более высокой чувствительностью и более низкой специфичностью при использовании порога 45 нг/мл вместо 15 нг/мл обеспечивает приемлемое соотношение пользы от меньшего количества пропущенных диагнозов по сравнению с потенциальным вредом дополнительного диагностического обследования. У некоторых пациентов, например, с хроническими воспалительными заболеваниями или хроническим заболеванием почек, уровни ферритина могут не точно отражать запасы железа в организме. В этих ситуациях другие клинические тесты, такие как уровень сывороточного железа, насыщение трансферрина или определение растворимых рецепторов трансферрина, могут быть полезными дополнительными тестами для диагностики ДЖ.
Бессимптомным женщинам в постменопаузе и мужчинам с ЖДА рекомендуется проводить верхнюю и нижнюю эндоскопию, а не выбирать стратегию наблюдения без проведения эндоскопии (сильная рекомендация, доказательство среднего качества).
Эта рекомендация не распространяется на пациентов с желудочно-кишечными симптомами, поскольку их нужно оценивать, принимая во внимание не только симптомы, но и клиническую картину в целом. Кроме того, эта рекомендация предполагает, что после тщательного анамнеза и физического обследования не выявлено другого однозначного объяснения ЖДА, особенно у молодых мужчин, например, частое донорство крови, дефицит питательных веществ (при веганской, вегетарианской или какой-либо другой диете), желудочно-кишечная кровопотеря, не связанная с ЖКТ, или явный синдром мальабсорбции. До настоящего времени нет сравнительных исследований результатов стратегии проведения эндоскопии и простого клинического наблюдения или эмпирической пероральной терапии препаратами железа ни в одной популяции пациентов. Таким образом, составленные рекомендации основываются на косвенных доказательствах.
Эти данные были получены из наблюдательных когортных и поперечных исследований частоты желудочно-кишечных заболеваний у пациентов с ЖДА, рандомизированных исследований эндоскопического скрининга колоректального рака и исследований, оценивающих риск осложнений после эндоскопических процедур. Объединенные оценки из 18 исследований по диагностической ценности эндоскопии у женщин в постменопаузе и мужчин с ЖДА показали наличие злокачественных новообразований нижних отделов ЖКТ у 8,9% (95% ДИ 8,3-9,5%) и верхних отделов ЖКТ у 2% (95% ДИ 1,7-2,3%) обследованных [3]. Эти исследования, вероятно, переоценивают распространенность злокачественных новообразований из-за систематической ошибки и включения как симптоматических, так и бессимптомных пациентов. Тем не менее, общие данные убедительно свидетельствуют о том, что риск злокачественности у пациентов с ЖДА в несколько раз выше, чем в бессимптомной группе скрининга колоректального рака. Для сравнения, недавний метаанализ показал, что распространенность колоректального рака составляет 0,8% (95% ДИ 0,4-0,7%) у людей старше 50 лет [7]. Рандомизированные контролируемые исследования свидетельствуют о том, что эндоскопический скрининг (сигмоидоскопия) снижает заболеваемость и смертность от колоректального рака [8, 9]. Косвенно это говорит о том, что выявление у пациентов с ЖДА рака ободочной и прямой кишки путем эндоскопии имеет важное значение, особенно с учетом последних достижений в лечении рака этой локализации и последующего улучшения выживаемости. Хотя эндоскопия является инвазивной процедурой, общий риск осложнений невелик как для верхней эндоскопии, так и для колоноскопии [10-15]. В настоящее время скрининговая колоноскопия уже рекомендуется мужчинам и женщинам старше 50 лет, независимо от того, есть у них анемия или нет. Кроме того, с помощью эндоскопии могут быть выявлены другие потенциальные причины возникновения ЖДА, такие как эрозивный эзофагит, язвенная болезнь, целиакия и воспалительные заболевания кишечника.
Бессимптомным женщинам с ЖДА в пременопаузе рекомендуется проводить верхнюю и нижнюю эндоскопию, а не выбирать стратегию эмпирического проведения заместительной терапии препаратами железа (условная рекомендация, доказательство среднего качества).
Отдельно отмечается, что пациентам с ЖДА, особенно молодым, и пациентам, у которых высокая вероятность других причин возникновения ЖДА и низкая вероятность онкопатологии ЖКТ, можно проводить начальный курс заместительной терапии препаратом железа без проведения начальной эндоскопии. До настоящего времени рандомизированные исследования, сравнивающие стратегию проведения эндоскопии с заместительной терапией железом, в этой популяции пациентов не проводились. Объединенные данные 10 исследований показали, что у женщин с ЖДА в пременопаузе опухоли кишечника выявляют в 0,9% (95% ДИ 0,3-1,9%), а опухоли желудка – в 0,2% (95% ДИ 0-0,9%) случаев [3]. По-видимому, эти оценки распространенности злокачественных новообразований завышены из-за включения в когорты исследования симптоматических пациентов. Для сравнения, недавний метаанализ выявил распространенность колоректального рака в 0,1% (95% ДИ 0-0,1%) среди пациентов моложе 50 лет, хотя он не оценивал заболеваемость отдельно для мужчин и женщин в этой возрастной группе [7]. Следует также отметить, что заболеваемость колоректальным раком в последнее время в более молодых когортах все же увеличилась [16].
Пациентам с ЖДА без идентифицируемой этиологии после проведения эндоскопии рекомендуется неинвазивное тестирование на H. pylori (если оно не проводилось ранее) и последующая эрадикация в случае, если результат позитивный (условная рекомендация, доказательство низкого качества).
Инфекция H. pylori является причиной язвенной болезни и классифицируется как канцероген I класса, провоцирующий развитие аденокарциномы желудка, а также связана с атрофическим гастритом и гипохлоргидрией, которые могут снижать всасывание железа [17, 18]. Предполагается, что лечение и эрадикация H. рylori может привести к уменьшению/устранению ДЖ. Объединенный анализ трех рандомизированных контролируемых исследований показал выраженное повышение среднего уровня гемоглобина у пациентов, прошедших тестирование на H. pylori и эрадикационное лечение в сочетании с приемом препаратов железа по сравнению с теми, кто получал только препараты железа с заместительной целью (средняя разница: 22 г/л повышения уровня гемоглобина; 95% ДИ 13-30 г/л) [19]. У этих пациентов среднее повышение уровня ферритина также оказалось на 23,2 нг/мл выше (95% ДИ 12,2-34,3 нг/мл). По сравнению со стратегией рутинной биопсии желудка для определения H. рylori у всех пациентов общая экономия затрат на стратегию тестирования при помощи 13С-мочевинного дыхательного теста после отрицательных результатов эндоскопии была значительной. Краткосрочный вред отсроченной диагностики на H. pylori у пациентов с ложноотрицательными результатами неинвазивного тестирования был минимальным. Сделан вывод, что стратегия неинвазивного тестирования на H. pylori после отрицательных результатов эндоскопии обеспечивает достаточную чувствительность и специфичность при экономии затрат и небольшом кратковременном вреде.
Пациентам с ЖДА не рекомендуется рутинная биопсия желудка для диагностики атрофического гастрита (условная рекомендация, доказательство очень низкого качества).
Как известно, атрофический гастрит может быть связан с давней инфекцией H. pylori или быть аутоиммунным. Атрофический гастрит, связанный с H. pylori, является заболеванием с преобладающей локализацией в антральном отделе желудка или пангастритом с атрофией, вовлекающей антральный отдел и потенциально распространяющейся на тело желудка. При аутоиммунном гастрите атрофический процесс ограничивается телом желудка с метаплазией тела желудка и его кардиального отдела. Аутоиммунный атрофический гастрит приводит к гипо- или ахлоргидрии из-за разрушения париетальных клеток в теле желудка, потенциально препятствуя всасыванию перорального железа и способствуя последующей ЖДА. На более поздних стадиях это может также приводить к дефициту витамина B12. Диагноз аутоиммунный атрофический гастрит основывается на анализе биопсии антрального отдела и тела желудка, хотя это можно предположить по наличию гипо- или ахлоргидрии, повышению уровня гастрина, а также наличию антител к париетальным клеткам или внутреннему фактору. Некоторые исследователи полагают, что серологическая панель, включающая определение уровня гастрина, антител к H. pylori, париетальным клеткам и внутреннему фактору, также может идентифицировать пациентов с аутоиммунным атрофическим гастритом. Тем не менее, лечение этого состояния с доказанной эффективностью пока не существует. По данным 6 исследований, распространенность аутоиммунного атрофического гастрита у пациентов с ЖДА составила 10,1% (95% ДИ 7,6-12,8%) [3]. Однако пока нет никаких доказательств того, что более ранняя идентификация аутоиммунного атрофического гастрита влияет на клиническое ведение больных с ДЖ и ЖДА или отдаленные результаты. Европейское общество гастроинтестинальной эндоскопии рекомендует проводить таким больным эндоскопическое наблюдение каждые 3-5 лет, хотя эта рекомендация основана на фактических данных низкого уровня [20]. Принимая во внимание отсутствие эффективного лечения атрофического гастрита и недостаточное количество доказательств того, что ранняя его диагностика улучшает клинический исход, применение рутинной биопсии желудка для постановки такого диагноза, также как и серологической панели, не поддерживается.
Бессимптомным пациентам с ЖДА и подозрением на целиакию рекомендуется проводить предварительное серологическое тестирование с последующей биопсией тонкой кишки, только если результаты теста положительные (условная рекомендация, доказательство очень низкого качества).
Известно, что целиакия является общепризнанной причиной развития ДЖ даже у бессимптомных пациентов, поэтому необходимо учитывать ее при дифференциальной диагностике ЖДА. В связи с этим рекомендуется сначала проводить первоначальное серологическое тестирование на целиакию с последующей биопсией тонкой кишки, только если серология положительна. Пока консенсус в отношении оптимальной диагностической стратегии при целиакии отсутствует. Рандомизированные или обсервационные исследования, в которых сравнивалось бы проведение биопсии тонкой кишки у бессимптомных пациентов с целевым обследованием, основанным на серологическом тестировании и симптомах, в настоящее время отсутствуют [3]. Стратегия серологического тестирования на целиакию с последующей биопсией тонкой кишки только в случае положительного результата позволяет диагностировать подавляющее большинство случаев целиакии с минимальным краткосрочным вредом и общей экономией затрат, если распространенность целиакии в рассматриваемой популяции не превышает 5%. При этом следует принимать во внимание эпидемиологические факторы риска, клинические особенности, положительный семейный анамнез, наличие аутоиммунных заболеваний, таких как сахарный диабет 1 типа. Биопсия тонкой кишки может быть проведена сразу, если во время начальной верхней эндоскопии обнаруживаются изменения двенадцатиперстной кишки, подозрительные в отношении целиакии.
Неосложненным бессимптомным пациентам с ЖДА и отрицательными данными эндоскопии рекомендуется эмпирическое назначение курсового лечения препаратами железа, а не стратегия назначения видеокапсульной эндоскопии (условная рекомендация, доказательство очень низкого качества).
Необходимо соблюдать осторожность при лечении пациентов с сопутствующими заболеваниями, когда эндоскопическое выявление патологии тонкой кишки может изменить медицинское ведение больных, такое, например, как использование антикоагулянтной и/или антиагрегантной терапии. Исследований, в которых содержалось бы прямое сравнение какого-либо типа исследования тонкой кишки с заместительной терапией препаратами железа или с клиническим наблюдением, до настоящего времени не проводилось. Также не были обнаружены прямые доказательства того, что проведение видеокапсульной эндоскопии (ВКЭ) снижает риск неблагоприятного исхода. Объединенный анализ 16 исследований диагностической эффективности ВКЭ показал, что злокачественная опухоль тонкой кишки была выявлена у 1,3% (95% ДИ 0,8-1,8%) пациентов [3]. К сожалению, эти исследования не включали соответствующий золотой стандарт для определения чувствительности и специфичности ВКЭ. Таким образом, приводит ли ВКЭ к каким-либо изменениям в клиническом ведении пациентов, пока неясно, а доказательств, необходимых для оценки преимуществ ВКЭ при ЖДА, в настоящее время нет. Также отсутствуют доказательства полезности других методов исследования тонкой кишки, включая компьютерную томографию (КТ) или магнитно-резонансную энтерографию, исследование тонкой кишки путем сцинтиграфии с мечеными эритроцитами, разные виды энтероскопии и ангиографию.
Эта рекомендация также не распространяется на пациентов, у которых имеются явные симптомы, свидетельствующие о заболевании тонкой кишки, или имеющих более высокий риск ее патологии (например, пациенты с повышенным риском развития телеангиэктазии или полипоза тонкой кишки), которым диагностическая ВКЭ может быть показана. Аналогичным образом, ВКЭ может быть проведена в тех случаях, когда выявление патологии тонкой кишки может изменить медицинское ведение больных. Это пациенты, которые принимают нестероидные противовоспалительные, антикоагулянтные или антиагрегантные препараты, у которых идентификация кровоточащего поражения может быть важна для прогностических или лечебных целей. Пациенты с анемией, резистентной к адекватному лечению препаратами железа, также могут быть подходящими кандидатами для проведения ВКЭ. Эта рекомендация не распространяется на госпитализированных пациентов с острой или хронической анемией, которым может потребоваться оценка состояния тонкой кишки после отрицательных результатов верхней и нижней эндоскопии, а также при острой анемии и потенциальной необходимости переливания крови.
Как принимать препараты железа?
По этому вопросу не предоставлено никаких официальных рекомендаций. Сегодня доступны препараты железа для перорального и внутривенного введения, они имеют различную стоимость, переносимость и побочные эффекты. Большинству пациентов следует проводить первоначальное эмпирическое лечение пероральными препаратами железа, так как обычно оно эффективно, доступно, недорого и безопасно. Распространенным явлением является желудочно-кишечная непереносимость пероральных добавок железа. У пациентов с синдромом мальабсорбции такая терапия может быть недостаточно эффективной. Рекомендуемая суточная доза – 150-200 мг элементарного железа. Альтернативные режимы дозирования, такие как прием через день для улучшения переносимости и всасывания, продолжают активно исследоваться [21]. Прием железосодержащих добавок с пищей может улучшить переносимость, но уменьшить всасывание. Аналогичным образом, использование препаратов с энтеросолюбильным покрытием может улучшить переносимость, но уменьшить абсорбцию, поскольку железо выделяется в дистальном отделе тонкой кишки. Одновременный прием витамина С рекомендуется для улучшения всасывания железа, хотя доказательства, подтверждающие эффективность этого метода, ограничены [22]. Ответ на пероральные добавки железа в виде повышения уровня гемоглобина обычно проявляется в течение одной-двух недель лечения. Если такой реакции не наблюдается, необходима оценка комплаенса (возможно, режим приема не соблюдается из-за побочных эффектов или по другой причине), наличия мальабсорбции или продолжающейся кровопотери, превышающей потребление железа [23].
Препаратам железа для внутривенного введения следует отдавать предпочтение в отдельных случаях, например, когда у пациента нарушена абсорбция железа после операции на желудке, из-за воспалительного заболевания кишечника, хронической болезни почек или когда потеря крови превышает способность перорально возмещать ДЖ [24]. Подобно пероральным препаратам, существуют также различные внутривенные, график дозирования, стоимость и доступность которых отличаются. Внутривенное введение препаратов железа может стать причиной инфузионных реакций и анафилаксии, поэтому его не следует рассматривать как терапию первой линии для большинства пациентов.
Заключение
ЖДА чрезвычайно распространена во всем мире, и у всех пациентов с ДЖ без явной причины в первую очередь необходимо рассматривать вероятные желудочно-кишечные причины. Существуют некоторые значимые различия между представленными выше рекомендациями и руководством Британского общества гастроэнтерологов, в котором не рекомендуется проводить эндоскопию женщинам в пременопаузе, у которых нет гастроэнтерологических симптомов, колоректального рака в семейном анамнезе и тем, кто старше 50 лет [24]. Данное руководство также рекомендует определять порядок эндоскопической оценки у мужчин и женщин в постменопаузе наличием симптомов и локальной доступностью эндоскопии, а для оценки состояния ободочной кишки можно использовать колоноскопию или КТ-колонографию. Напротив, АГА рекомендует проведение верхней и нижней эндоскопии как основной метод желудочно-кишечной оценки, особенно у мужчин и женщин в постменопаузе, у которых не было выявлено никаких других однозначных источников ДЖ. Результаты и ценность верхней и нижней эндоскопии у бессимптомных женщин в пременопаузе свидетельствуют о ее преимуществах по сравнению со стратегией наблюдения без проведения эндоскопии, хотя при необходимости обследования более молодых женщин нужно принимать индивидуальное решение в каждом конкретном случае, чтобы оценить потенциальные преимущества выявления серьезных желудочно-кишечных заболеваний и потенциальный вред и неудобства, связанные с эндоскопией. Дополнительные причины ЖДА, которые следует учитывать и оценивать с помощью неинвазивного тестирования, включают выявление инфекции H. pylori и целиакии [19]. Хотя в качестве причины ЖДА при отрицательных результатах гастроскопии и колоноскопии иногда рассматривается патология тонкой кишки, она встречается относительно редко, в связи с чем целесообразнее сначала проводить не ВКЭ, а эмпирическую заместительную терапию препаратами железа.
Литература
- Centers for Disease Control and Prevention. Iron deficiency-United States, 1999-2000. MMWR Morb Mortal Wkly Rep 2002; 51: 897-9.
- Kassebaum N.J., Jasrasaria R., Naghavi M. et al. A systematic analysis of global anemia burden from 1990 to 2010. Blood 2014; 123: 615-24.
- Altayar O., Rockey D.C., Kalmaz D. et al. AGA Institute Technical Review on the gastrointestinal evaluation of iron deficiency anemia. Gastroenterology 2020; in press.
- Institute of Medicine. Clinical Practice Guidelines We Can Trust. Washington, DC.: National Academies Press, 2011.
- World Health Organization. Haemoglobin concentrations used for the diagnosis of anaemia and assessment of severity. In: Vitamin and Mineral Nutritional Information System, ed. Volume (WHO/NMH/NHD/MN/11.1): World Health Organization, 2011.
- Guyatt G.H., Oxman A.D., Ali M. et al. Laboratory diagnosis of iron-deficiency anemia: an overview. J Gen Intern Med 1992; 7: 145-53.
- Wong M.C., Huang J.L. et al. Global prevalence of colorectal neoplasia: a systematic review and meta-analysis. ClinGastroenterolHepatol 2019; in press.
- Atkin W., Wooldrage K., Parkin D.M. et al. Long term effects of once-only flexible sigmoidoscopy screening after 17 years of follow-up: the UK Flexible Sigmoidoscopy Screening randomised controlled trial. Lancet 2017; 389: 1299-1311.
- Schoen R.E., Pinsky P.F., Weissfeld J.L. et al. Colorectal-cancer incidence and mortality with screening flexible sigmoidoscopy. N Engl J Med 2012; 366: 2345-57.
- Day L.W., Kwon A., Inadomi J.M.. et al. Adverse events in older patients undergoing colonoscopy: a systematic review and meta-analysis. GastrointestEndosc 2011; 74: 885-96.
- Levin T.R., Zhao W., Conell C. et al. Complications of colonoscopy in an integrated health care delivery system. Ann Intern Med 2006; 145: 880-886.
- Warren J.L., Klabunde C.N., Mariotto A.B. et al. Adverse events after outpatient colonoscopy in the Medicare population. Ann Intern Med 2009; 150: 849-57.
- Sieg A., Hachmoeller-Eisenbach U., Eisenbach T. Prospective evaluation of complications in outpatient GI endoscopy: a survey among German gastroenterologists. GastrointestEndosc 2001; 53: 620-7.
- Quine M.A., Bell G.D., McCloy R.F. et al. Prospective audit of perforation rates following upper gastrointestinal endoscopy in two regions of England. Br J Surg 1995; 82: 530-3.
- Keren D., Rainis T., Stermer E. et al. A nine-year audit of open-access upper gastrointestinal endoscopic procedures: results and experience of a single centre. Can J Gastroenterol 2011; 25: 83-8.
- Siegel R.L., Fedewa S.A., Anderson W.F. et al. Colorectal Cancer Incidence Patterns in the United States, 1974-2013. J Natl Cancer Inst 2017; 109.
- Schistosomes, liver flukes and Helicobacter pylori. IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Lyon, 7-14 June 1994. IARC MonogrEvalCarcinog Risks Hum 1994; 61: 1-241.
- Lee Y.C., Chiang T.H., Chou C.K. et al. Association Between Helicobacter pylori Eradication and Gastric Cancer Incidence: A Systematic Review and Meta-analysis. Gastroenterology 2016; 150: 1113-1124 e5.
- Hudak L., Jaraisy A., Haj S. et al. An updated systematic review and meta-analysis on the association between Helicobacter pylori infection and iron deficiency anemia. Helicobacter 2017; 22.
- Pimentel-Nunes P., Libanio D., Marcos-Pinto R. et al. Management of epithelial precancerous conditions and lesions in the stomach (MAPS II): European Society of Gastrointestinal Endoscopy (ESGE), European Helicobacter and Microbiota Study Group (EHMSG), European Society of Pathology (ESP), and Sociedade Portuguesa de EndoscopiaDigestiva (SPED) guideline update 2019. Endoscopy 2019; 51: 365-388.
- Stoffel N.U., Cercamondi C.I., Brittenham G. et al. Iron absorption from oral iron supplements given on consecutive versus alternate days and as single morning doses versus twice-daily split dosing in iron-depleted women: two open-label, randomised controlled trials. Lancet Haematol 2017; 4: e524-e533.
- Cook J.D., Reddy M.B. Effect of ascorbic acid intake on nonheme-iron absorption from a complete diet. Am J ClinNutr 2001; 73: 93-8.
- Auerbach M., Macdougall I. The available intravenous iron formulations: History, efficacy, and toxicology. HemodialInt 2017; 21 Suppl 1: S83-S92.
- Goddard A.F., James M.W., McIntyre A.S. et al. Guidelines for the management of iron deficiency anaemia. Gut 2011; 60: 1309-16.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (56) 2020 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...