Рекомендації з ведення артеріальної гіпертензії Європейського товариства гіпертензії 2023: роль і місце β-блокаторів
Цьогоріч застосування рекомендацій Європейського товариства з артеріальної гіпертензії (ESH) щодо лікування артеріальної гіпертензії (АГ) ознаменовано двадцятим ювілеєм. Перші рекомендації опубліковано в 2003 році за пропозицією професора Альберто Дзанкетті (Alberto Zanchetti), на думку якого, європейська медична спільнота повинна була висловити свій власний погляд на лікувальні та діагностичні аспекти цього патологічного стану, а не посилатися (як раніше) на керівні настанови Всесвітньої організації охорони здоров’я, Міжнародного товариства гіпертензії чи американських фахових товариств. Успіх цих рекомендацій був шаленим: документ став п’ятим за цитованістю в світі серед усіх наукових публікацій та найцитованішим у медичній галузі. Згодом ESH формувало рекомендації у співпраці з Європейським товариством кардіологів – ESC (яке також погодило і видання 2003 року), видавши 3 редакції документа (2007, 2013 та 2018). Проєкт цьогорічних рекомендацій підготовлено лише ESH, однак за тими самим правилами та принципами, що і раніше.
У проєкті рекомендацій підтримано позицію документа 2018 року щодо 5 основних класів препаратів для лікування АГ: інгібіторів ангіотензинперетворювального ферменту (ІАПФ), блокаторів рецепторів ангіотензину ІІ (БРА), блокаторів кальцієвих каналів (БКК), тіазидних / тіазидоподібних діуретиків і бета-блокаторів (ББ). Ці класи препаратів обрано за критеріями, як-от здатність знижувати артеріальний тиск (АТ) у формі монотерапії, докази рандомізованих контрольованих досліджень щодо здатності зменшувати захворюваність та смертність і сприятливий профіль безпеки й переносимості. Обирати оптимальний препарат слід індивідуально – на основі показань та протипоказань.
У нових рекомендаціях (як і в попередніх, починаючи з 2007 року) зазначено, що ББ не є гомогенним класом препаратів. Різноманітні ББ мають різні фармакологічні відмінності, серед яких особливу зацікавленість викликають кардіоселективність та додаткова вазодилатуюча дія. ББ ІІІ покоління, такі як небіволол або карведилол, мають безпосередні судинорозширювальні властивості. Дослідження свідчать, що небіволол єдиний ББ із найвищим показником β1-селективності та здатністю сприяти вазодилатації за рахунок посилення вивільнення оксиду азоту демонструє більш сприятливий профіль безпеки, ніж інші ББ, зокрема, має більш сприятливий вплив на центральний АТ, аортальну жорсткість, дисфункцію ендотелію, кращий вплив на показники ліпідного та вуглеводного метаболізму, менший негативний вплив на сексуальну функцію.
При АГ нерідко зустрічається підвищення частоти серцевих скорочень (ЧCC) у спокої (>80 уд./хв), що свідчить про посилену симпатичну активність. Зростання ЧСС супроводжується прогресивним збільшенням ризику розвитку фібриляції передсердь (ФП), серцевої недостатності (СН) і смертності. Наявні докази свідчать, що клінічний фенотип АГ у поєднанні з підвищеною ЧСС є показанням до застосування ББ.
У настанові 2023 року спостерігається тенденція до більш широкого призначення ББ в алгоритмах лікування АГ: «ББ виявляють сприятливий ефект приблизно при 50 клінічних станах, включно з різними серцевими захворюваннями, частково пов’язаними або не пов’язаними з АГ».
«Раніше бета-блокатори, можливо, не вважалися антигіпертензивними препаратами першого вибору, але ми бачимо, що в клінічній практиці багато пацієнтів фактично застосовують ці препарати, оскільки існує дуже багато супутніх станів, при яких бета-блокатори мають переконливі докази щодо застосування або вважаються корисними, – відмічає співавтор цих рекомендацій професор Рейнгольд Кройц. –. Отже, зараз ми позиціонуємо бета-блокатори як препарати, які можна використовувати на будь-якому етапі алгоритму лікування, якщо є показання згідно з рекомендаціями або інші стани, при яких вони вважаються корисними».
Патологічні стани та хвороби, при яких пацієнтам з АГ показано ББ, – хронічні коронарні синдроми, стан після інфаркту міокарда (з аритміями, стенокардією, СН або даними про неповну реваскуляризацію), гострий коронарний синдром, СН зі зниженою чи збереженою фракцією викиду (ФВ) за наявності ішемії, тахікардії, аритмії, у т. ч. ФП, гіпертензивні розлади у вагітних. ББ також показані жінкам фертильного віку чи тим, котрі планують вагітність. Крім вищезазначеного, застосування ББ може бути сприятливим при АГ із тахікардією в стані спокою (>80 уд./хв), гіпертензивних кризах, періопераційній АГ, надмірній пресорній відповіді на фізичні навантаження та стреси, синдромі гіперкінетичного серця, портальній гіпертензії, глаукомі, гіпертиреозі, мігрені та деяких інших станах. Даний документ вперше звертає увагу на доцільність призначення ББ при тривожних розладах і психіатричних розладах (посттравматичний стрес).
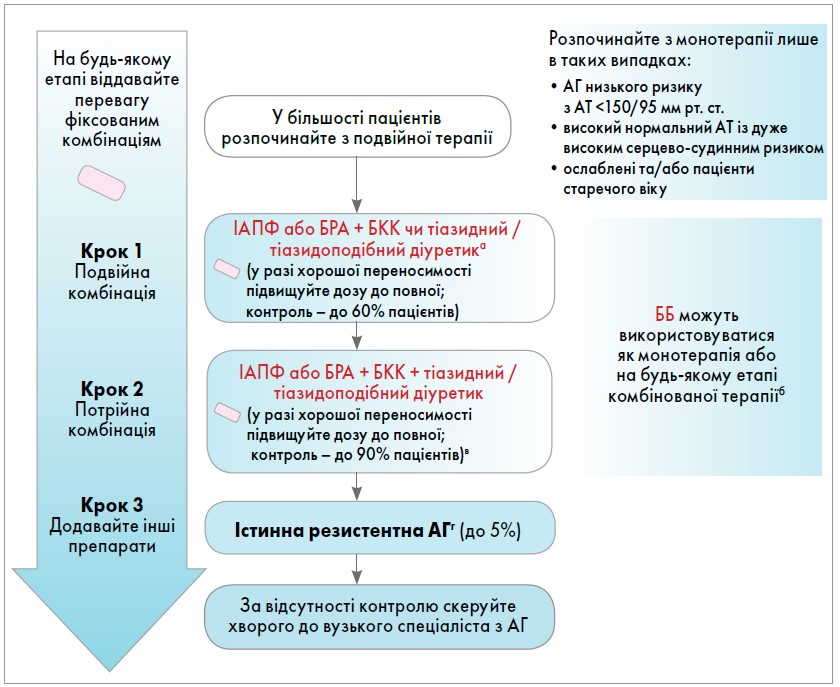
До 2018 року в рекомендаціях з лікування АГ зазвичай радили застосовувати покроковий підхід до посилення терапії, тобто розпочинати з монотерапії та додавати інші антигіпертензивні препарати (АГП) до досягнення контролю АТ. Однак такий підхід не забезпечував оптимального результату, тому з 2018 року в більшості пацієнтів з АГ рекомендовано розпочинати терапію одразу з подвійної комбінації препаратів. Якщо призначена двокомпонентна терапія не забезпечує контролю АТ (що спостерігається в ≈⅓ пацієнтів), доцільно змінити цю комбінацію на іншу чи перейти на ту саму комбінацію з більшими дозами компонентів. Третім варіантом є призначення трьохкомпонентної комбінації АГП. Безумовно, з огляду на прихильність до терапії, перевагу слід віддавати фіксованим комбінаціям (рис.).
Рис. Загальна стратегія зниження АТ у пацієнтів з АГ
Примітки: a застосування діуретиків: розгляньте перехід на петльовий діуретик, якщо швидкість клубочкової фільтрації (ШКФ) становить 30-45 мл/хв/1,73 м2; якщо ШКФ <30 мл/хв/1,73 м2, призначте петльовий діуретик; б ББ слід призначати як терапію відповідно до рекомендацій та за низки певних патологічних станів; в контроль з досягненням показника <140/90 мм рт. ст.; г коли САТ складає ≥140 або ДАТ ≥90 мм рт. ст. за умови, що було застосовано 3-компонентну комбінацію блокатора РААС (ІАПФ або БРА), БКК і тіазидного / тіазидоподібного діуретика в максимальних рекомендованих та переносимих дозах, а також за умови, що адекватний контроль АТ підтверджено амбулаторним моніторингом або (за його недоступності) домашнім моніторингом; різні причини псевдорезистентної АГ (зокрема, незадовільна прихильність до лікування) та вторинну гіпертензію було виключено.
У пацієнтів з АГ і симптоматичною ІХС перевагу слід віддавати ББ та БКК (як дигідропіридиновим, так і недигідропіридиновим), а за потреби – їх комбінації. (NB! ББ не рекомендовано комбінувати з недигідропіридиновими БКК!) У хворих із нещодавнім інфарктом міокарда ББ покращують прогноз, тому, якщо вони не протипоказані, необхідно їх призначити. Оскільки підвищена ЧСС лінійно корелює з розвитком кардіоваскулярних подій, зниження ЧСС є однією із цілей лікування пацієнтів з ІХС. Із цією метою доцільним є призначення ББ або недигідропіридинових БКК.
ББ також широко призначаються за наявності супутньої хронічної СН, ФП.
Контроль АТ є важливою складовою зниження кардіоваскулярного ризику в пацієнтів із хворобою периферійних артерій (ХПА). Два великі метааналізи показали, що ББ не посилюють симптоматики переміжної кульгавості та можуть застосовуватися при ХПА.
Довідка «ЗУ»
Загалом основні причини смерті пацієнтів з АГ – зумовлені високим АТ ушкодження органів-мішеней (гіпертрофія лівого шлуночка, підвищена жорсткість артерій, атеросклеротичні зміни, протеїнурія) та наслідки цих ушкоджень (ФП, СН, коронарні події, ниркова недостатність, цереброваскулярні події), тому належний контроль АТ є ключовим у зниженні захворюваності та смертності. Гетерогенна природа АГ і наявність широкого спектра АГП (>75 діючих речовин 9 різних класів) ускладнюють лікування цього патологічного стану, тому під час обрання оптимального лікування слід урахувати стать, етнічну та расову приналежність, чинники довкілля, роль стенозу ниркових артерій, адренергічної імпульсації, стан судин, ступінь затримки рідини, наявність опосередкованого АГ ураження органів. Відповідно до рекомендацій ESH 2023, для лікування АГ можуть застосовуватися ББ, зокрема небіволол, – АГП із подвійним механізмом дії та потужними антиоксидантними властивостями.
Небівололу притаманна унікальна двоспрямована дія: блокада β-адренорецепторів і вазодилатація. За своєю стереохімічною структурою небіволол – рацемічна суміш 2 енантіомерів: L-небівололу та D-небівололу. Вазодилатувальний вплив чинять обидва ізомери, але вw L-небівололу він є потужнішим; натомість практично всю β-блокувальну дію реалізує D-ізомер (Coats A., Jain S., 2017).
Через стимуляцію β3-адренергічних рецепторів ендотеліальних клітин небіволол активує NO-синтазу та сприяє вивільненню оксиду азоту. Останнє спричиняє периферійну вазодилатацію, покращує комплаєнс міокарда та пригнічує інотропні ефекти надмірної симпатичної стимуляції. Опосередковано небіволол також запобігає деградації оксиду азоту та підвищує його біодоступність (Moen M.D., Wagstaff A.J., 2006). Зазначені NO-залежні ефекти сприяють зниженню навантаження на серце, покращенню наповнення його камер і захисту міокарда від симпатичного овердрайву (Toblli J.E. et al., 2012). Хоча вазодилатуюча дія притаманна декільком ББ ІІІ покоління, лише небіволол досягає цього ефекту шляхом сприяння вивільненню оксиду азоту, що забезпечує ендотеліопротекцію та додаткові переваги за низки ССЗ (van Bortel L.M. et al., 2008).
Через 4-52 тиж лікування загальна частота відповіді (зниження показника ДАТ до ≤90 мм рт. ст. або на 10%) на терапію небівололом становить 58-81%. Препарат у дозі 5 мг/добу відмінно переноситься і не зумовлює ортостатичної гіпотензії (McNeely W., Goa K.L., 1999). Через 15 днів після початку лікування небіволол достовірно знижує АТ: у пацієнтів, які раніше не лікувалися (n=2085) на 19/11 мм рт. ст., у тих, хто раніше отримував терапію, середнє зниження АТ становило 9/7 мм рт. ст. (Cleophas T.J. et al., 2001). Крім того, небіволол підвищує толерантність до фізичних навантажень у пацієнтів з АГ і СН (Weiss R., 2006; Toblli J.E. et al., 2012). Вагомою перевагою небівололу є також те, що він не чинить несприятливого впливу на вуглеводний та ліпідний метаболізм (Moen M.D., Wagstaff A.J., 2006).
Метааналіз 12 клінічних досліджень виявив, що на фоні лікування небівололом пацієнти достовірно рідше повідомляли про розвиток побічних ефектів, ніж у разі застосування інших АГП (відношення шансів 0,59; р=0,007), а частка відповіді на антигіпертензивну терапію була в них у 1,44 раза вищою (р=0,001) (van Bortel L.M. et al., 2008).
Порівняно з іншими ББ небіволол має низку переваг. Так, цей препарат покращує якість сну та рідше спричиняє еректильну дисфункцію, імовірно, в зв’язку зі здатністю підвищувати біодоступність оксиду азоту (Weiss R., 2006; Toblli J.E. et al., 2012).
Наявні доклінічні та клінічні дані не показали, що небіволол негативно впливає на еректильну функцію в пацієнтів з АГ (інструкція для медичного застосування препарату Небілет® UA/9136/01/01, наказ МОЗ України від 26.11.2018 № 2181, зі змінами від 11.11.2020 № 2595).
Небівололу притаманні найвища β1/β2 селективність, висока селективність до серцевих β1-адренорецепторів порівняно з іншими ББ і відсутність значущого впливу на α-адренорецептори. Ці характеристики в поєднанні з NO-залежними ефектами забезпечують цьому ББ кращий гемодинамічний вплив, відмінний профіль безпеки та додаткову вазопротекторну дію (Coats A., Jain S., 2017).
Звертаємо увагу лікарів, що більшість результатів міжнародних досліджень отримані на оригінальному небівололі, який в Україні представлено препаратом Небілет® (компанія «Берлін-Хемі АГ», Німеччина). Небілет® може призначатися у вигляді монотерапії (відповідно до показань до такої тактики лікування) або як компонент комбінованої антигіпертензивної терапії на будь-якому етапі лікування. Існує також комбінований препарат Небілет® плюс – поєднання небівололу (5 мг) із гідрохлортіазидом (12,5 мг), який може застосовуватися як стартова терапія або призначатися у випадку невдачі застосування іншої подвійної комбінації.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 15 (551), 2023 р
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....