Малюкові кольки: можливості немедикаментозної корекції
 Функціональні розлади шлунково-кишкового тракту (ШКТ) у немовлят та дітей раннього віку є вкрай поширеною проблемою. Одним з таких розладів є кольки у немовлят. Вони підвищують рівень стресу в сім'ї, погіршують якість життя як батьків, так і дитини. Під дитячими кольками розуміють тривалі періоди плачу, що повторюються, занепокоєння або дратівливість у немовлят до 5 місяців. Патофізіологія дитячих кольок не до кінця зрозуміла. У цій статті ми розглянемо питання діагностики й лікування, наведемо алгоритми дій для лікарів-педіатрів і сімейних лікарів.
Функціональні розлади шлунково-кишкового тракту (ШКТ) у немовлят та дітей раннього віку є вкрай поширеною проблемою. Одним з таких розладів є кольки у немовлят. Вони підвищують рівень стресу в сім'ї, погіршують якість життя як батьків, так і дитини. Під дитячими кольками розуміють тривалі періоди плачу, що повторюються, занепокоєння або дратівливість у немовлят до 5 місяців. Патофізіологія дитячих кольок не до кінця зрозуміла. У цій статті ми розглянемо питання діагностики й лікування, наведемо алгоритми дій для лікарів-педіатрів і сімейних лікарів.
Серед різноманітних скарг, з якими практикуючим лікарям доводиться стикатися практично щодня, не останнє місце посідає група різноманітних клінічних симптомів, кожен з яких характерний для стану переважно дітей раннього віку – малюкових кольок [1]. Малюкові кольки – це розповсюджене в усьому світі порушення, яке описується у розділі G4 Римських критеріїв IV як функціональні шлунково-кишкові розлади у дітей (новонароджені/малюки) [2]. Саме кольки відіграють величезну роль у психологічному стані родини, мають значний вплив на життя сім’ї і є однією з основних причин відвідування педіатра у ранньому віці.
Як свідчить статистика, кольки виникають у 10-30% немовлят в усьому світі та можуть призводити до виснаження батьків і післяпологової депресії [3].
Найчастіше спостерігаються у новонароджених та немовлят віком від 2 тижнів до 4 місяців [4], хоча насправді плач є нормальним аспектом розвитку дитини у цьому віковому періоді. Доведено, що в цей час усі немовлята плачуть у середньому 2,2 години на день, досягаючи піку у віці 6 тижнів; поступово плач зменшується. Тому лікарі та батьки використовують термін «кольки» для опису стану немовляти з надмірним плачем, дратівливістю або метушливістю, не вважаючи будь-який плач ознакою функціонального розладу.
Найбільш загальноприйняте визначення кольок, що з’явилося в 1954 р., описує використання «правила трьох» (так звані критерії Wessel): плач понад 3 години на день, більше 3 днів на тиждень і більше 3 тижнів у ситих немовлят, які в цілому здорові [5]. Поведінка немовлят з кольками також була вперше описана в 1954 р. [5]: у немовлят з кольками спостерігаються напади крику вечорами із супутньою моторною поведінкою (почервоніння обличчя, похмурі брови, стислі кулачки). Ноги підтягнуті до живота, немовля видає пронизливий крик [6]. Однак з часом медичний світ почав відмовлятися від використовування критеріїв Wessel. Причиною стало занадто довільне визначення часу плачу, зосередження уваги на кількості його епізодів, а не на тривалому, інтенсивному і нестерпному для дитини характері плачу. І зараз, згідно з Римськими критеріями IV (2016), для встановлення діагнозу дитячих кольок повинні бути наявними такі ознаки:
- повторювані, тривалі періоди плачу, занепокоєння або дратівливість, для яких немає очевидних причин і які неможливо усунути домашніми методами;
- вік немовляти менше 5 місяців на момент початку або припинення симптомів;
- відсутність ознак затримки фізичного розвитку, пропасниці та інших захворювань [7].
 Неврологи трохи інакше трактують критерії кольок; вони описують його як «період фіолетового плачу» (PURPLE crying period). Цей термін майже 25 років тому запропонував нейрофізіолог Роналд Барр [8]. Акронім PURPLE використовується для опису специфічних характеристик плачу немовляти, щоб батьки та опікуни розуміли, що їх хвилювання через тривалий плач є марними, та не засмучувалися, оскільки такий плач скоро закінчиться (табл. 1).
Неврологи трохи інакше трактують критерії кольок; вони описують його як «період фіолетового плачу» (PURPLE crying period). Цей термін майже 25 років тому запропонував нейрофізіолог Роналд Барр [8]. Акронім PURPLE використовується для опису специфічних характеристик плачу немовляти, щоб батьки та опікуни розуміли, що їх хвилювання через тривалий плач є марними, та не засмучувалися, оскільки такий плач скоро закінчиться (табл. 1).
Безперечно, дуже багато питань виникає щодо етіології розвитку малюкових кольок. Насправді, причини і механізм їх появи залишаються остаточно незрозумілими.
Було запропоновано декілька можливих причин, включно зі шлунково-кишковими і психосоціальними розладами та порушеннями нервово-психічного розвитку [9]. Передумовами виникнення кишкових кольок зараз вважають і морфoфункціональну незрілість вегетативної нервової системи та периферичної іннервації кишечнику, і незрілість ферментативної системи органів травлення, і порушення процесів формування кишкового мікробіому в дітей перших місяців життя.
Однією з найбільш вагомих ланок патогенезу кишкових кольок, безперечно, є саме розлади травного тракту немовляти. Відомо, що система травлення новонародженої дитини нелегко адаптується до позаутробного існування, і на процеси пристосування до нових умов впливає величезна кількість різних факторів, а больові імпульси, що виникають при напрузі брижі кишки і розтягуванні її стінки газами, що накопичуються в просвіті, можуть мати виражену силу й завдавати дитині відчутне, часом нестерпне занепокоєння [1]. Крім того, сам по собі надмірний плач або підвищене газоутворення внаслідок розладу функціонального стану кишечнику можуть призвести до аерофагії та газоутворення, тобто до розвитку метеоризму, який пов’язують із надмірним розтягненням стінок кишечнику і/або напруженням очеревини накопиченими в кишечнику газами.
Причиною кольок може бути як підвищене газоутворення, так і особливості якісного складу кишкового газу [10]; також отримані численні дані, що спазми в животі та кольки можуть бути результатом гіперперистальтики. Тривалість та інтенсивність епізодів малюкових кольок у дітей різняться, що визначається індивідуальними особливостями співвідношення ноцицептивної та антиноцицептивної систем нервової системи й вісцеральної чутливості кишечнику. За умови вісцеральної гіперчутливості навіть мінімальні (фізіологічні) стимули можуть призводити до підвищеного збудження центральних нейронів, тобто розтягнення кишки, і перистальтика, що в нормі не викликає неприємних відчуттів у дитини, при вісцеральній гіперчутливості супроводжується відчуттям дискомфорту й абдомінальним болем [11]. Причиною підвищеного газоутворення та гіперперистальтики у перші місяці життя насамперед є певні анатомо-фізіологічні особливості, які виявляються загальною незрілістю травного тракту та транзиторною ферментативною недостатністю, що призводить до тимчасових порушень травлення та всмоктування.
Ці теорії підтверджуються тим, що використання антихолінергічних засобів та піногасників на кшталт Еспумізан® Бебі зменшує симптоми кольок.
Кишкові гормони, такі як мотилін, також можуть відігравати роль у виникненні кольок. Вважається, що мотилін викликає гіперперистальтику, що призводить до болю в животі та виникнення кольок. Також є суперечливі дані, які свідчать, що кольки виникають у немовлят з алергією на білок людського і коров’ячого молока або дисахаридазною недостатністю, яка тою чи іншою мірою є практично у кожної дитини раннього віку.
Що стосується нейророзвитку та соціальних причин, то хоча в дослідженнях розглядалися можливі психосоціальні причини виникнення кольок, не було знайдено жодних доказів на підтримку цього механізму. Навіть коли за немовлятами з кольками доглядають досвідчені ерготерапевти, діти плачуть вдвічі довше, ніж немовлята без кольок [12]. Також проспективними пролонгованими дослідженнями не підтверджується гіпотеза, що кольки є раннім проявом важкого темпераменту [13]. Патерни плачу немовлят із кольками (пік у віці близько 6 тижнів з плачем у другій половині дня та ввечері) такі ж, як і у спокійних немовлят. Однак діти, що страждають на кольки, плачуть довше, їх важче заспокоїти. Той факт, що більшість немовлят «переростають» кольки до 4 місяців, підтверджує зв’язок кольок із розвитком нервової системи [13].
Таким чином, узагальнюючи всі можливі причини розвитку функціональних гастроінтестинальних розладів взагалі та малюкових кольок зокрема, експерти, які брали участь у формулюванні Римського консенсусу IV, сформулювали нову біопсихосоціальну модель, що лежить в основі розвитку симптоматики та включає кілька детермінантів:
- порушення моторики;
- вісцеральна гіперчутливість;
- зміна мукозального імунітету і запального потенціалу.
Ця модель, з одного боку, підкреслює поліетіологічність формування кольок у дітей, а з іншого боку робить акцент на тому, що основними у патогенезі кольок немовляти вважаються порушення моторної функції і вісцеральної чутливості, до яких часто приєднуються зміни секреторної, всмоктувальної функцій, мікрофлори ШКТ і запального потенціалу слизової оболонки кишечнику.
Що стосується діагнозу малюкових кольок, то треба пам’ятати, що діагноз будь-якого функціонального гастроінтестинального розладу є діагнозом виключення, тобто його встановлюють після ретельного збору анамнезу та фізичного дослідження, щоб унеможливити менш поширені органічні причини [9]. Як зазначено у гайдлайні AAFP [13], роль лікаря полягає у підтвердженні відсутності органічної причини надмірного плачу: він повинен переконатися, що плач не викликаний соматичною патологією, дати зважені рекомендації щодо лікування, надати підтримку сім’ї.
Коли батьки звертаються за порадою з приводу кольок у дитини, зазвичай ретельного збору анамнезу та фізикального огляду буває достатньо, щоб визначити, чи є органічна причина плачу, чи розвіяти побоювання батьків та встановити діагноз кольок.
Лікар повинен запитати про поведінку немовляти, а також про час доби та тривалість епізодів плачу. Батьків слід попросити задокументувати цю інформацію. Наявність в анамнезі апное, ціанозу або утрудненого дихання може свідчити про раніше не діагностовані легеневі або серцеві захворювання.
 Загалом рекомендується саме виключення так званих червоних прапорців, або симптомів тривоги (табл. 2), і якщо лікар бачить перед собою дитину відповідного віку, яка гарно набирає масу тіла (діти з кольками нормально набирають масу тіла і мають добрий апетит) та загальний стан якої є задовільним, то при відсутності симптомів тривоги може встановити діагноз без жодних лабораторних або інструментальних методів діагностики.
Загалом рекомендується саме виключення так званих червоних прапорців, або симптомів тривоги (табл. 2), і якщо лікар бачить перед собою дитину відповідного віку, яка гарно набирає масу тіла (діти з кольками нормально набирають масу тіла і мають добрий апетит) та загальний стан якої є задовільним, то при відсутності симптомів тривоги може встановити діагноз без жодних лабораторних або інструментальних методів діагностики.
Найбільшу цікавість мають питання, пов’язані з корекцією малюкових кольок. Основою лікування перш за все є визнання лікарем труднощів, з якими стикаються батьки, та дослідження їхнього благополуччя [13]. Через те що можливості медикаментозного усунення кольок обмежені і зазвичай лікар вимушений застосовувати виключно симптоматичну терапію, особлива увага повинна приділятися немедикаментозним методам корекції – особливостям годування, використовуванню «білого шуму» та постуральній терапії.
Оскільки частота виникнення кольок у дітей, які перебувають на грудному та штучному вигодовуванні, однакова, матерям, які годують грудьми, слід рекомендувати продовжувати грудне вигодовування [14]. Його дострокове припинення позбавило б немовлят позитивних ефектів грудного вигодовування без полегшення симптомів кольок. Систематичний огляд рандомізованих контрольованих досліджень (РКД) виявив [13] можливу терапевтичну користь виключення з раціону матерів-годувальниць молочних продуктів, яєць, пшениці та горіхів, хоча останні дослідження це не підтверджують. Що стосується немовлят, які перебувають на штучному вигодовуванні, зараз існують рекомендації продовжувати вигодовування тією ж сумішшю, яка вже застосувалася. Комітет із харчування Американської академії педіатрії не рекомендує переходити на соєві суміші під час лікування кольок [15], а РКД показали, що у немовлят, яких годували сумішшю, обробленою ферментом лактази, не було суттєвих відмінностей у симптомах кольок порівняно з немовлятами, які отримували плацебо [15]. В іншому РКД не було виявлено істотних відмінностей у поведінці немовлят, яких годували сумішшю, збагаченою клітковиною, і тими, хто харчувався необробленою сумішшю [15].
Існують суперечливі дані про роль гіпоалергенної суміші у стані здоров’я дітей із атопією в сімейному анамнезі. Лікарі можуть порекомендувати спробувати гіпоалергенну суміш (наприклад, казеїн або гідролізат сироватки) протягом тижня [13]. Гіпоалергенні суміші також можна застосовувати у немовлят з непереносимістю коров’ячого молока, у яких спостерігається відригування або рідкі чи з домішками крові випорожнення. Немовлят, що реагують на зміну суміші, можна знову спробувати годувати сумішшю із коров’ячого молока у віці 3-4 місяців. В іншому випадку більшість немовлят можуть залишатися на своїй звичайній суміші.
Фізичні втручання, спрямовані на зменшення плачу немовлят із кольками, дали непереконливі результати. Вважаються відносно ефективними застосування тепла, гімнастика і заняття на фітболі. Немовлята з кольками, поміщені в симулятори водіння автомобіля, не показали значного покращення симптомів, також не зменшує плач і використання вібрації дитячого ліжка. Інші методи зменшення плачу немовлят, такі як розміщення поруч із сушаркою для білизни або пилососом (для «білого шуму»), м’які заспокійливі рухи, запобігання надмірній стимуляції, використання пустушки та підтримання орієнтації день/ніч були суперечливими. Доведено, що консультування батьків щодо цих конкретних методів управління не дає переваг у порівнянні зі звичайними порадами, підтримкою та заспокоєнням. На жаль, дослідження свідчать, що масаж не продемонстрував переваг у порівнянні з плацебо, не дає значного поліпшення симптомів і не може бути рекомендований [16].
Останнім часом привертає увагу так звана постуральна терапія – профілактичне утримання та носіння, використання дитячого перенесення або висаджування новонароджених з метою імітації сидячої пози. Останній метод сприяє розслабленню м’язів малого тазу, а поза з щільно підведеними до живота ногами допомагає позбутися надмірного скупчення газів, полегшуючи стан дитини [17].
Зазвичай висаджування новонароджених виконують після кожного пробудження. Зараз існують кілька рекомендованих поз утримування дитини при висаджуванні та носінні (рис.):
- бічна поза: однією рукою, як при повсякденному годуванні, мама утримує дитину і трохи розводить її ніжки в боки, друга рука проходить під колінним суглобом. Підгузок повинен бути ослаблений, щоб не тиснув на м’язи живота;
- поза спиною до батьків: дитину потрібно підтримувати під колінним суглобом, спина немовляти спирається на груди матері або фіксується руками дорослого.
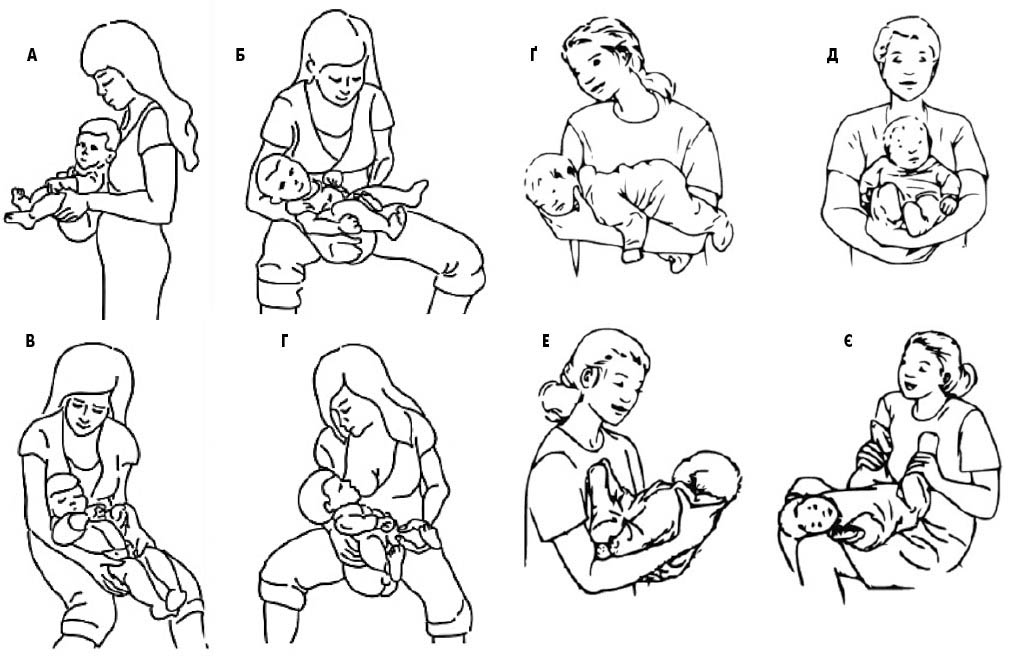 Рис. Рекомендовані пози для тримання немовляти з метою запобігання появі кольок
Рис. Рекомендовані пози для тримання немовляти з метою запобігання появі кольок
Без сумнівів, подібна практика не гарантує стовідсоткового усунення кольок, але зазвичай допомагає зменшити їх виразність та має ряд переваг, а саме – зниження фінансових витрат на ліки і формування особливого емоційного контакту між немовлям та батьками, який буде створювати фундамент для довірчих відносин у майбутньому. Безперечно, таке висаджування буде значно більш ефективним, якщо батьки мають можливість проводити з малюком весь день. Спостереження показують, що на практиці малюки, батьки яких робили висаджування з грудного віку, починають сідати на горщик приблизно в тому ж самому віці, що й інші діти, тобто батькам не треба сподіватися на те, що дитина почне свідомо ходити на горщик раніше, ніж його однолітки [13; 17].
Таким чином, малюкові кольки є поліетіологічним функціональним порушенням діяльності ШКТ у дітей перших місяців життя. Завдання педіатра при веденні цієї групи пацієнтів полягає насамперед в уважному ставленні до стану дитини, виключенні можливої органічної патології, у психологічній підтримці батьків. Головним принципом лікування є нешкідливість: або вибір препарату без токсичного впливу на організм дитини, який буде діяти виключно в кишечнику, не викликати звикання (препарати на основі симетикону, такі як Еспумізан® Бебі), або використання немедикаментозних засобів корекції (застосування тепла, гімнастика, заняття на фітболі) і постуральної терапії. Треба звертати увагу батьків, що вдаватися до експериментів, застосовувати суворі обмежувальні дієти, давати дитині неселективні спазмолітики або призначати ліки, які мають у своєму складі цукор, спирт чи інші добавки (наприклад, метилпарабени), не тільки неефективно, а й небезпечно для малюка.
Література
- Белоусова О.Ю. Газовая колика и флатуленция в детском возрасте: причины возникновения и методы коррекции/О.Ю. Белоусова//Здоровье ребенка. – 2015. – N 1. – С. 93-97.
- Savino et al. Looking for new treatments of Infantile Colic. Journal of Pediatrics, 2014.
- Rhoads et al. Altered Fecal Microflora and Increased Fecal Calprotectin in Infants with Colicthe. Journal of pediatrics, 2009.
- Deshpande P. Colic. In: Medscape. Nov 28, 2017. Retrieved from: https://emedicine.medscape.com/article/927760-overview#a7.
- Wessel M.A., Cobb J.C., Jackson E.B. et al. Paroxysmal fussing in infancy, sometimes called colic//Pediatrics. 1954; 14 (5): 421-435.
- Illingsworth R.S. Three-months’ colic. Arch Dis Child. 1954; 29: 165-74.
- Zeevenhooven J., Koppen I., Benninga M. The New Rome IV Criteria for Functional Gastrointestinal Disorders in Infants and Toddlers//Pediatr Gastroenterol Hepatol Nutr. 2017; 20 (1): 1-13.
- Barr R.G. Changing our understanding of infant colic. Arch Pediatr Adolesc Med. 2002; 156: 1172-4.
- Roberts et al. Infantile colic//American Family Physician Volume 70, Number 4, 2004.
- Daelemans S., Peeters L., Hauser B., Vandenplas Y. Recent advances inunderstanding and managing infantile colic. F1000 Research 2018, 7 (F1000 Faculty Rev): 1426.
- Шадрін О.Г., Марушко Т.Л., Няньковська О.С., Бондаренко Н.Ю. Алгоритм діагностики й лікування функціональних гастроінтестинальних розладів у дітей раннього віку//Здоровье ребенка. – Т. 14, № 8. – 2019.
- White B.P., Gunnar M.R., Larson M.C., Donzella B., Barr R.G. Behavioral and physiological responsivity, sleep, and patterns of daily cortisol production in infants with and without colic. Child Dev. 2000; 71: 862-77.
- Donna M. Roberts, Michael Ostapchuk, James Ames G O’brien. Infantile Colic//Am Fam Physician. 2004; 70 (4): 735-740.
- Clifford T.J., Campbell M.K., Speechley K.N., Gorodzinsky F. Infant colic: empirical evidence of the absence of an association with source of early infant nutrition. Arch Pediatr Adolesc Med. 2002; 156: 1123-8.
- Garrison M.M., Christakis D.A. A systematic review of treatments for infant colic. Pediatrics. 2000; 106 (1 pt 2): 184-90.
- Huhtala V., Lehtonen L., Heinonen R., Korvenranta H. Infant massage compared with crib vibrator in the treatment of colicky infants. Pediatrics. 2000; 105: E84.
- Gordon M., Gohil J., Banks S.S. Parent training programmes for managing infantile colic. Cochrane Database Syst Rev. 2019; 12: CD012459.
Тематичний номер «Педіатрія» № 5 (66) 2022 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...





