Ведение пациентов с артериальной гипертензией и сахарным диабетом
ХІХ Национальный конгресс кардиологов, состоявшийся 26-28 сентября в Киеве, несомненно, является главным кардиологическим мероприятием страны.
Масштабность и многогранность программы конгресса ежегодно привлекают к участию кардиологов и других специалистов из всех регионов Украины, а также зарубежья.
В этом году участники имели возможность посетить различные тематические пленарные и секционные заседания, принять участие в уникальных мастер-классах и круглых столах. Проблемы, рассмотренные на отдельных мероприятиях конгресса, невозможно охватить, поскольку тематика включала как базовые вопросы (в т. ч. отдельные лекции по специальности «Общая практика – семейная медицина), так и узкоспециальные высокотехнологические аспекты.
 В рамках научно-практического симпозиума, посвященного ведению больных с артериальной гипертензией (АГ) и коморбидной патологией, выступила профессор кафедры внутренней медицины № 2 Одесского национального медицинского университета, доктор медицинских наук Сусанна Адольфовна Тихонова.
В рамках научно-практического симпозиума, посвященного ведению больных с артериальной гипертензией (АГ) и коморбидной патологией, выступила профессор кафедры внутренней медицины № 2 Одесского национального медицинского университета, доктор медицинских наук Сусанна Адольфовна Тихонова.
Доклад Сусанны Адольфовны был посвящен подходам к ведению пациентов с АГ и сопутствующим сахарным диабетом (СД). Докладчик обратила внимание, что сочетание АГ и СД встречается чрезвычайно часто. Согласно статистическим данным, у 8 из 10 пациентов с СД фиксируется повышенное артериальное давление (АД), а у 7 из 10 больных с АГ отмечаются нарушения метаболизма глюкозы.
Доказано, что пациенты, страдающие одновременно АГ и СД, имеют более высокий риск коронарных событий. Так, инфаркты миокарда (ИМ) у них случаются в 3 раза чаще, чем у больных АГ без сопутствующего СД (Chokshi N. P. et al., 2013).
К факторам, определяющим кардиоваскулярный риск пациента, относят:
- мужской пол;
- возраст;
- курение (как в настоящее время, так и в прошлом);
- уровень общего холестерина и его фракций;
- гиперурикемию;
- наличие СД;
- избыточный вес / ожирение;
- раннее развитие сердечно-сосудистых заболеваний (ССЗ) в семейном анамнезе (для мужчин – до 55 лет, для женщин – до 65 лет);
- раннюю менопаузу;
- малоподвижный образ жизни;
- различные психологические и социально-экономические причины;
- частоту сердечных сокращений в покое более 80 уд./мин.
Наличие факторов риска, а также поражений органов-мишеней и коморбидных состояний определяет стадию АГ (табл.).
Согласно рекомендациям Европейского общества кардиологов / Европейского общества гипертензии (2018), у пациентов с АГ и сопутствующим СД следует инициировать медикаментозную терапию при АД ≥140/90 мм рт. ст. Для больных с СД, получающих антигипертензивную терапию, целевым уровнем САД является ≤130 мм рт. ст., но не ниже 120 мм рт. ст., для лиц старше 65 лет – 130-139 мм рт. ст.; ДАД – <80 мм рт. ст., но не ниже 70 мм рт. ст.
Медикаментозное антигипертензивное лечение у пациентов с АГ и СД необходимо начинать с комбинированной терапии. Оптимальными признаны комбинации ингибитора ренин-ангиотензиновой системы (РАС) с блокатором кальциевых каналов и/или тиазидным/тиазидоподобным диуретиком. Предпочтение следует отдавать фиксированным комбинациям.
Как индивидуальные исследования блокаторов рецепторов ангиотензина ІІ (БРА), так и метаанализы демонстрируют, что БРА могут значительно снижать АД, риск развития сердечной недостаточности и СД.
Однако большинство исследований и метаанализов не выявили достоверного влияния БРА на риск развития ИМ, кардиоваскулярной и общей смертности. При этом именно смертность от всех причин является наиболее полным сводным показателем эффективности лечения ССЗ. В отличие от БРА ингибиторы ангиотензинпревращающего фермента (ИАПФ) способны снижать частоту развития ИМ, кардиоваскулярную смертность и смертность от всех причин у пациентов с СД.
Прямые сравнения БРА и ИАПФ проводились, в частности, в исследованиях ONTARGET и TRANSCEND. В первом из них не было продемонстрировано преимущества БРА над ИАПФ в достижении комбинированной сердечно-сосудистой конечной точки. По результатам исследований ONTARGET, TRANSCEND и HOPE‑3, БРА (телмисартан), которые не показали значительных преимуществ, были рекомендованы FDA как терапия второй линии для пациентов, продемонстрировавших непереносимость ИАПФ.
В крупном метаанализе (n=103 120) не было выявлено достоверной разницы между БРА и ИАПФ в отношении общей смертности, сердечно-сосудистой смертности, стенокардии, ИМ, инсульта и ХБП. Согласно данным регистра RICH (n=40 625), прием БРА ассоциировался с более низкой частотой общей смертности при вторичной, но не первичной профилактике (Messerli et al., 2018).
Американские рекомендации по уменьшению риска у пациентов с известным атеросклеротическим ССЗ утверждают, что ИАПФ должны быть назначены для постоянного приема всем пациентам с фракцией выброса ≤40%, а также больным с АГ, СД и ХБП при отсутствии противопоказаний.
Что касается европейских рекомендаций, они однозначно указывают, что антигипертензивное лечение у больных с СД следует начинать c двухкомпонентной комбинации (ингибитор РАС + блокатор кальциевых каналов или тиазидный/тиазидоподобный диуретик), желательно фиксированной. Исключением являются лишь так называемые хрупкие пациенты старческого возраста с низким риском и 1 степенью АГ (САД <150 мм рт. ст.). Для таких больных может быть рассмотрена монотерапия.
Одной из оптимальных фиксированных комбинаций для пациентов с АГ и СД является Нолипрел (периндоприл + индапамид) компании «Сервье» (Франция). Данная комбинация многократно испытывалась в клинических условиях именно у этой группы пациентов.
В частности, в исследовании ADVANCE-BP приняли участие 11 140 пациентов с СД 2 типа в возрасте старше 55 лет с установленным ССЗ или множественными факторами кардиоваскулярного риска, которых рандомизировали в группы периндоприла/индапамида и плацебо. Исследование длилось 4 года. В группе периндоприла/индапамида было зафиксировано снижение макро- и микроваскулярных событий на 9%, общей смертности –на 14%, смертности от сердечно-сосудистых причин – на 18%. В ходе дальнейшего наблюдения за участниками на протяжении 6 лет (исследование ADVANCE-ON) в группе периндоприла/индапамида было обнаружено снижение относительного риска общей смертности на 9% и кардиоваскулярной смертности – на 12%.
Таким образом, раннее назначение комбинации периндоприл + индапамид (Нолипрел Форте) продемонстрировало благоприятное прогностическое влияние и определяло дальнейший прогноз пациента. Эти результаты подтверждают тот факт, что сочетание периндоприла с индапамидом является не только высокоэффективным средством для контроля АГ у пациентов с СД и предиабетом, но и достоверно снижает уровень общей и кардиоваскулярной смертности в данной группе пациентов.
Справка «ЗУ»
Периндоприл и индапамид – хорошо изученные молекулы, которые широко применяются в антигипертензивной терапии. Согласно обновленным рекомендациям Европейского общества кардиологов / Европейского общества гипертензии 2018 года, монотерапия все больше уступает позиции комбинированному лечению, которое позволяет быстрее достичь целевых показателей АД у большего количества пациентов. Лучшая эффективность комбинаций антигипертензивных средств по сравнению с какой-либо монотерапией была неоднократно подтверждена. Например, в исследовании S. Bansal и соавт. (2014) трехмесячная монотерапия периндоприлом обеспечивала контроль АД у 66% пациентов с АГ 1 степени, а добавление индапамида или амлодипина увеличивало этот показатель на 10%. Авторы отмечают, что назначение комбинации периндоприла/индапамида дает возможность быстро стабилизировать АД и характеризуется невысокой частотой побочных эффектов, в т. ч. кашля. Исследование HYVET, изучавшее воздействие периндоприла/индапамида у лиц старческого возраста, показало, что подобное лечение на протяжении 2 лет достоверно снижало кардиоваскулярную и общую смертность (на 21%), риск развития инсульта (на 30%) и сердечной недостаточности (Becket N. S. et al., 2008).
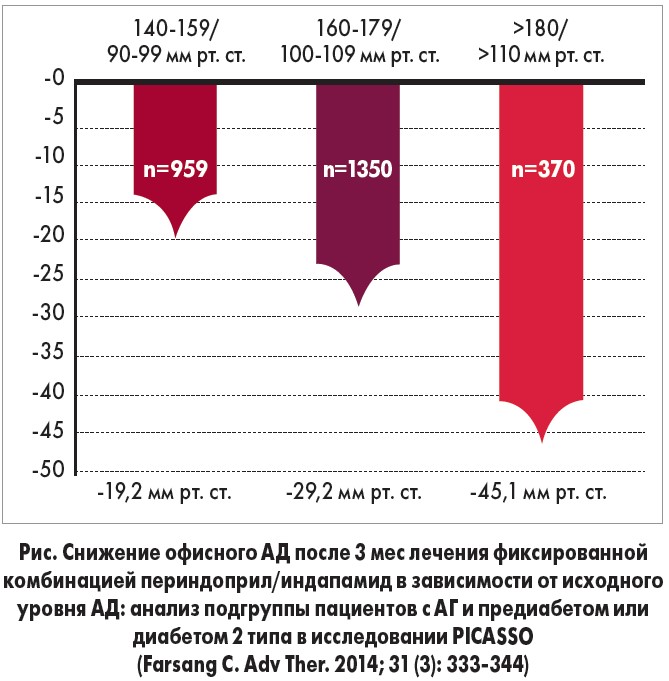 Больные с СД являются отдельным контингентом, получающим дополнительное преимущество от лечения комбинацией периндоприл/индапамид. Исследование PICASSO включало 2762 пациента с АГ и СД 2 типа или предиабетом, которые получали антигипертензивную терапию (73% из них применяли комбинированную терапию БРА + гидрохлортиазид или ИАПФ + гидрохлортиазид) и не достигали контроля АД. Этих пациентов перевели на Нолипрел Би-Форте (периндоприл 10 мг и индапамид 2,5 мг). Уже через 3 мес терапии Нолипрелом Би-Форте 69% участников достигли целевых показателей АД. Снижение офисного АД у пациентов с АГ 1 степени составило 19,2/9,4 мм рт. ст., с АГ 3 степени – 45,1/21,5 мм рт. ст. (рис.).
Больные с СД являются отдельным контингентом, получающим дополнительное преимущество от лечения комбинацией периндоприл/индапамид. Исследование PICASSO включало 2762 пациента с АГ и СД 2 типа или предиабетом, которые получали антигипертензивную терапию (73% из них применяли комбинированную терапию БРА + гидрохлортиазид или ИАПФ + гидрохлортиазид) и не достигали контроля АД. Этих пациентов перевели на Нолипрел Би-Форте (периндоприл 10 мг и индапамид 2,5 мг). Уже через 3 мес терапии Нолипрелом Би-Форте 69% участников достигли целевых показателей АД. Снижение офисного АД у пациентов с АГ 1 степени составило 19,2/9,4 мм рт. ст., с АГ 3 степени – 45,1/21,5 мм рт. ст. (рис.).
Учитывая, что уменьшение САД всего на 10 мм рт. ст. приводит к снижению риска осложнений диабета на 12%, смертей, связанных с СД, на 15%, а ИМ на 11% (Adler A. I. et al., 2000), полученные результаты демонстрируют важность лечения Нолипрелом Би-Форте для дальнейшего прогноза у пациентов с АГ и СД. Большое значение имеет также тот факт, что применение вышеупомянутой комбинации приводило к снижению суточного, дневного, ночного и суточного пульсового АД (Farsang C., 2014).
Амбулаторные значения САД и пульсовое АД выступают независимыми предикторами кардиоваскулярного риска, а вариабельность АД на протяжении суток достоверно влияет на повреждение органов-мишеней и кардиоваскулярный риск (Verdecchia P. et al., 1998; Staessen J. A. et al., 1999; Frattola A. et al., 1993; Kikuya M. et al., 2000). Нолипрел Би-Форте, имея соотношение Т/Р для обоих компонентов – как периндоприла, так и индапамида – близкое к 100%, обеспечивает стабильный контроль АД в течение суток, предупреждая таким образом негативное влияние вариабельности АД (Mallion J. M. et al., 2004).
Для пациентов с СД потребность именно в лечении комбинацией на основе ИАПФ обусловлена среди прочего доказанными кардио- и нефропротекторными эффектами этих препаратов, подтвержденными в крупных метаанализах. Комбинация ИАПФ с диуретиком обеспечивает противодействие задержке соли вследствие диабетических изменений метаболизма (Farsang C., 2014). Следует учитывать, что тиазидные диуретики (гидрохлортиазид) ввиду нежелательного влияния на метаболизм углеводов, липидов, мочевой кислоты и электролитов, согласно рекомендациям NICE, не являются оптимальными средствами для антигипертензивной терапии лиц с СД или предиабетом (NICE, 2011; Elliott W. J., Meyer P. M., 2007). В свою очередь, индапамид – тиазидоподобный сульфонамидный диуретик – является метаболически нейтральным, поэтому может применяться у больных с нарушениями метаболизма глюкозы (Beckett N. S. et al., 2008; Kuo S. W. et al., 2003; Madkour H. et al., 1995).
Таким образом, использование комбинации периндоприл/индапамид (Нолипрел Би-Форте) обусловлено не только мощным антигипертензивным эффектом, но и возможностью стабильного суточного контроля АД, доказанным снижением кардиоваскулярного риска и метаболической нейтральностью, что особенно важно у пациентов с АГ и СД.
Подготовила Лариса Стрильчук
Медична газета «Здоров’я України 21 сторіччя» № 20 (441), листопад 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
У практиці сімейного лікаря досить часто зустрічаються випадки звернення по допомогу осіб із суглобовим синдромом, що актуалізує питання доказового ведення таких пацієнтів. Остеоартрит (ОА) – найпоширеніша форма артриту з хронічним болем та функціональними порушеннями. Пропонуємо до вашої уваги огляд доповіді, яку представив у межах конференції «Щоденник сімейного лікаря: клінічні історії пацієнтів» завідувач кафедри сімейної медицини і амбулаторної допомоги медичного факультету № 2 Ужгородського національного університету, к.мед.н. Павло Олегович Колесник. ...
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....





