Азилсартан і контроль артеріального тиску: один крок до покращення результатів
За матеріалами XVII Національного конгресу кардіологів України (21-23 вересня, м. Київ)
Проблеми, пов’язані з контролем артеріального тиску (АТ), належать до тих, що найчастіше обговорюються в кардіології. Упродовж останніх 20 років ситуація в цій галузі дещо покращилася, здебільшого завдяки появі великої кількості антигіпертензивних засобів, вибір яких щороку зростає. Утім, як свідчать результати популяційних обстежень, до сьогодні досягнення цільових рівнів АТ залишається актуальною проблемою для багатьох категорій пацієнтів з артеріальною гіпертензією (АГ) навіть у розвинених країнах.
Шляхи підвищення ефективності лікування пацієнтів з АГ розглянув у своїй доповіді керівник відділу симптоматичних артеріальних гіпертензій ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України, доктор медичних наук, професор Юрій Миколайович Сіренко.
Доповідач зазначив, що в Україні сьогодні отримують ефективне лікування не більш ніж 14% хворих на АГ у міській і 8% – у сільській популяції. За результатами досліджень українських науковців, цільового для загальної популяції рівня систолічного АТ (САТ) (<140 мм рт. ст.) вдається досягти приблизно у 6,4% випадків. При цьому чим вищий рівень САТ, тим більшою є вірогідність ураження органів-мішеней у пацієнтів з АГ. Наприклад, у понад 90% хворих на АГ із рівнем САТ ≥180 мм рт. ст. виявляють гіпертрофію лівого шлуночка (ГЛШ), а в 30% випадків – зниження швидкості клубочкової фільтрації (ШКФ) (В.І. Целуйко і співавт., 2016). Отже, ефективний контроль АТ – це головна умова для запобігання виникненню або прогресуванню уражень органів-мішеней.
Водночас у Європі ситуація хоч і не ідеальна, проте є набагато кращою, ніж в Україні. Згідно з результатами дослідження EURIКA у розвинених європейських країнах частота досягнення цільових рівнів АТ серед амбулаторних хворих на АГ становить від 36% (Велика Британія) до 45,5% (Франція).
У зв’язку з цим постає запитання: чим зумовлена різниця щодо ефективності лікування АГ в Україні та Європі, з одного боку, і між європейськими країнами – з іншого? Отже, стандарти ведення пацієнтів з АГ у Європі практично не відрізняються, і досягнення успіху в лікуванні цього захворювання не залежить від дороговартісних втручань.
Насамперед розглянемо структуру препаратів, які призначають пацієнтам АГ у різних країнах.
За інформацією щодо обсягів продажів у 2015 р. в Україні антигіпертензивних засобів, інгібітори АПФ (ІАПФ) призначають у 28% випадків, а їх комбінації з іншими антигіпертензивними засобами – у 22% випадків. Тож ІАПФ у монотерапії або в комбінаціях вітчизняні лікарі призначають у 50% випадків, що відповідає сучасним підходам до лікування АГ, які передбачають призначення блокаторів ренін-ангіотензинової системи (РАС) як основи антигіпертензивного лікування більшості пацієнтів. Утім, звертає на себе увагу той факт, що українські фахівці майже не використовують можливості, пов’язані з призначенням інших представників класу блокаторів РАС – блокаторів рецепторів ангіотензину II (БРА). На БРА припадає лише 3% у структурі ліків, що призначають для зниження рівня АТ, і стільки ж – на їх комбінації з іншими препаратами. Отже, БРА в Україні призначають у декілька разів рідше, ніж ІАПФ, хоча в усьому світі вони вже давно зарекомендували себе як високоефективні та безпечні засоби для контролю АТ.
Якщо розглянути структуру лікарських призначень у Європі, стає очевидним, що співвідношення призначень ІАПФ та БРА в різних країнах відрізняється. Проте навіть у тих країнах, де частіше призначають ІАПФ (Велика Британія, Німеччина), не існує такого розриву в частоті застосування цих груп препаратів. Крім того, в деяких країнах ІАПФ і БРА посідають приблизно однакове місце у структурі призначень при АГ (Іспанія, Італія), а у Франції БРА призначають набагато частіше – у 71% випадків. При цьому серед фіксованих антигіпертензивних комбінацій безперечне лідерство за частотою призначень належить комбінації БРА + діуретик (Х. Girerd et al., 2010).
Спробуємо відповісти на запитання: чи впливає структура призначень антигіпертензивних препаратів на якість контролю АТ у популяції?
Якщо зіставити результати досліджень EURIKA (2011) і Х. Girerd (2010), побачимо, що ефективність контролю АТ серед країн, дані яких були проаналізовані, найкраща у Франції. Саме у Франції співвідношення БРА та ІАПФ у структурі призначень становить майже 2,5:1 (70%:30%). Ці результати свідчать про те, що широке застосування БРА може забезпечити зростання ефективності контролю АТ у популяції хворих на АГ.
Тож однією з можливих причин недостатнього контролю АТ, окрім інших, не менш важливих факторів, є низька частота призначення високоефективних сучасних антигіпертензивних засобів, якими є БРА. Хоча, безумовно, слід впливати на всі фактори, що перешкоджають поліпшенню ситуації у лікуванні АГ. Однак саме призначення БРА допомагає вплинути на один із найбільш важливих із них – прихильність пацієнтів до лікування. Відомо, що БРА характеризуються сприятливим профілем безпеки і доброю переносимістю, що забезпечує їм безперечні переваги навіть порівняно з ІАПФ.
Прихильність хворих до лікування – питання, якому сьогодні приділяють багато уваги, адже насправді самостійне прийняття пацієнтом рішення про припинення прийому препаратів є великою проблемою, яку тяжко подолати. Як свідчить клінічна практика і результати досліджень, ризик відмови від терапії тим вищий, чим гірший профіль безпеки та переносимість лікарських засобів. У ході дослідження G. Mancia і співавт. (2011) встановлено, що найчастіше пацієнти з АГ припиняють прийом діуретичних препаратів і рідше – БРА. Проте цікаво, що частота відміни застосування комбінацій БРА і діуретиків є значно нижчою (у декілька разів) порівняно з припиненням прийому діуретиків у монотерапії. Очевидно, що застосування діуретиків у комбінаціях нівелює їх негативний вплив на метаболічні параметри і, крім підвищення ефективності лікування, ми отримаємо бонуси у вигляді покращення переносимості й зниження ризику порушень рекомендацій лікарів.
Переваги кожної групи препаратів завжди обговорюють на прикладі найкращих і найсучасніших її представників. Якщо ми говоримо про групу БРА, то слід згадати про азилсартан (Едарбі), який набуває дедалі більшого поширення на українському фармацевтичному ринку.
Азилсартан має переконливу доказову базу щодо ефективності та безпеки у лікуванні АГ, підтверджену результатами спеціально проведених рандомізованих клінічних досліджень. Препарат забезпечує виразний і довготривалий антигіпертензивний ефект упродовж доби завдяки індивідуальним фармакокінетичним властивостям. Ці важливі особливості пояснюються тим, що молекула азилсартану медоксомілу забезпечує найбільш стійкий зв’язок з АТ1-рецепторами і найбільш повільну дисоціацію комплексу блокатор/АТ1-рецептор (М. Ojima et al., 2011) (рис. 1).
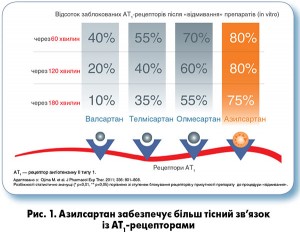
На сьогодні відомо, що від ступеня зв’язування БРА з АТ1-рецепторами залежить те, наскільки виразним буде їх антигіпертензивний ефект, саме тому препарати цієї групи розрізняються між собою за ефективністю.
Результати порівняльної оцінки ефективності азилсартану з такою ІАПФ раміприлу та іншого БРА – валсартану продемонстрували, що азилсартан забезпечує кращий добовий профіль АТ (G. Bonner, 2013; D. Sica, W.B. White, M.A. Weber et al., 2011). В одному з досліджень W.B. White і співавт. (2011) було встановлено, що азилсартан сприяє більш виразному зниженню АТ через 6 тиж терапії порівняно з валсартаном і олмесартаном. Ці результати вражають ще більше, якщо взяти до уваги, що валсартан і олмесартан нині позиціонують як одні з найкращих сучасних БРА.
Ефективність азилсартану в лікуванні есенціальної АГ оцінювали в обсерваційному реєстрі EARLY. У рамках реєстру протягом одного року спостерігали за 3849 пацієнтами. Було встановлено, що рівня АТ <140/90 мм рт. ст. досягнув 61% пацієнтів, яким призначили азилсартан (K. Anselm et al., 2016).
Наступний крок – це поява на фармацевтичному ринку фіксованої комбінації азилсартану та діуретика хлорталідону – Едарбіклор. Нині ми вже маємо результати дослідження, результати якого продемонстрували переваги цієї комбінації щодо нормалізації добового САТ порівняно з іншою сучасною фіксованою комбінацією БРА і діуретика – олмесартану і гідрохлортіазиду (ГХТЗ) (W.C. Cushman et al., 2012). У ході цього дослідження діуретики в усіх комбінаціях призначали учасникам у дозі 25 мг, олмесартан – у дозі 40 мг, азилсартан – у дозі 40 і 80 мг. Переваги комбінації азилсартану і хлорталідону були продемонстровані під час застосування обох дозувань азилсартану – 40 і 80 мг.
Отже, азилсартан (Едарбі) – надзвичайно перспективний для клінічної практики препарат, й ігнорувати можливості, що забезпечують ефективність його застосування, не можна.
Під час доповіді професор Ю.М. Сіренко ознайомив слухачів із результатами власного дослідження, під час якого оцінювали хроно- та дозозалежну ефективність азилсартану за результатами вимірювання офісного, середньодобового та центрального АТ (ЦАТ) у пацієнтів із м’якою та помірною АГ. Спостереження тривало 24 тиж. Дизайн дослідження передбачав розподіл пацієнтів на дві групи – вранішнього та вечірнього прийому препарату. Учасники приходили на прийом до лікаря що чотири тижні. Під час візитів у них перевіряли рівень АТ і в разі недосягнення цільових значень САТ і діастолічного АТ (ДАТ) вирішували питання про збільшення дози азилсартану. Початкова доза азилсартану становила 20 мг/добу.
Під час дослідження було встановлено, що азилсартан сприяв ефективному зниженню рівнів САТ і ДАТ, і на тлі застосування дози 80 мг/добу ці показники у пацієнтів знизилися в середньому на 15/10 мм рт. ст. відповідно при добовому моніторуванні АТ (ДМАТ) (рис. 2). Ступені зниження САТ і ДАТ у групах вранішнього і вечірнього прийому препарату були зіставними. Значення частоти серцевих скорочень (ЧСС) при цьому не змінювалися. Це вражаючі результати, особливо якщо взяти до уваги дані метааналізу M.-J. Fabia і співавт. (2012), згідно з якими навіть під час використання олмесартану не вдається досягти зниження САТ і ДАТ більш ніж на 14 і 7 мм рт. ст. відповідно, а можливості валсартану обмежуються зниженням цих показників на 10 і 7 мм рт. ст. відповідно.
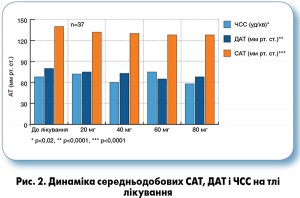
Результати оцінки індивідуальної динаміки середньодобових значень САТ і ДАТ на тлі титрації дози азилсартану продемонстрували поступове зниження АТ і відсутність різких коливань, що узгоджується з даними інших досліджень із застосуванням цього препарату.
Зниження ЦАТ під час лікування азилсартаном становило в середньому 19 мм рт. ст. (16 мм рт. ст. – у групі вранішнього прийому препарату і 14 мм рт. ст. – у групі вечірнього отримання препарату).
На підставі результатів цього дослідження було зроблено такі висновки:
• азилсартан у дозі 40-80 мг на добу (за даними амбулаторного моніторування АТ) достовірно знижував рівень тиску у хворих із 1 та 2 ступенем його підвищення;
• азилсартан достовірно знижував рівень ЦАТ у хворих на АГ 1 та 2 ступеня;
• доза азилсартану 40 мг на добу була достатньою для ефективного контролю АТ у переважної більшості хворих на АГ 1 та 2 ступеня й тільки 16% пацієнтів потребували титрації дози до 80 мг на добу;
• за даними амбулаторного моніторування АТ, не було виявлено достовірної різниці в ступені зниження САТ при призначенні азилсартану вранці або ввечері.
Отже, хворим на АГ можна призначати азилсартан (Едарбі) 1 раз на добу в зручному для них режимі й бути впевненими, що в більшості з них буде досягнуто ефективного контролю АТ уже з перших кроків лікування. Крім того, призначення азилсартану – це впевненість у тому, що пацієнти добре переноситимуть терапію і вже під час наступного візиту можна буде оцінювати її результати, а не заміняти препарат, що означатиме крок назад, замість того щоб упевнено рухатися далі.
Підготувала Наталя Очеретяна
За сприяння ТОВ «Такеда Україна».
UA/AZI/1116/0019
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....





