Современные возможности терапии артериальной гипертензии у пациентов с дислипидемией
Несмотря на непрерывное накопление новых знаний о природе артериальной гипертензии (АГ), усовершенствование методов диагностики, лечения и профилактики этого заболевания, тенденции к уменьшению распространенности АГ пока не наблюдается. Более того, увеличивается количество пациентов, которые наряду с АГ имеют другие сопутствующие заболевания и состояния, осложняющие контроль АД и повышающие сердечно-сосудистый риск. Одним из наиболее часто встречающихся при АГ коморбидных состояний является дислипидемия.
 Об особенностях течения и методах эффективной терапии пациентов с АГ на фоне дислипидемии в рамках межрегионального научно-практического симпозиума «Кардиоревматология: актуальность междисциплинарного подхода в диагностике и терапии» рассказал руководитель отдела симптоматических артериальных гипертензий ННЦ «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины, доктор медицинских наук, профессор Юрий Николаевич Сиренко.
Об особенностях течения и методах эффективной терапии пациентов с АГ на фоне дислипидемии в рамках межрегионального научно-практического симпозиума «Кардиоревматология: актуальность междисциплинарного подхода в диагностике и терапии» рассказал руководитель отдела симптоматических артериальных гипертензий ННЦ «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины, доктор медицинских наук, профессор Юрий Николаевич Сиренко.
– На сегодняшний день в качестве препаратов первой линии терапии АГ рекомендованы 5 основных групп лекарственных средств: тиазидные диуретики, ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина ІІ (БРА), блокаторы кальциевых каналов (БКК), бета-блокаторы (ББ). Кроме того, в современных рекомендациях по лечению АГ представлен довольно обширный перечень антигипертензивных препаратов второго ряда. Как врачу сделать оптимальный выбор среди всех предлагаемых для лечения АГ препаратов?
Согласно современным требованиям «идеальный» антигипертензивный препарат должен соответствовать таким критериям:
- обеспечивать эффективный контроль уровня артериального давления (АД) на протяжении 24 ч при однократном приеме без резких колебаний;
- не вызывать побочных реакций;
- обладать благоприятным или, как минимум, – нейтральным метаболическим профилем;
- иметь приемлемые ценовые характеристики.
Естественно, найти препарат, соответствующий всем перечисленным критериям, невозможно, поэтому в большинстве случаев для обеспечения необходимого антигипертензивного эффекта и снижения риска развития побочных реакций в лечении АГ используются комбинации антигипертензивных средств. В этой связи хочется обратить внимание на группу БКК, а именно – современные дигидропиридиновые БКК, среди которых наиболее известным и широко используемым является амлодипин. В современных европейских рекомендациях указывается, что комбинации с включением блокатора ренин-ангиотензиновой системы и БКК относятся к числу рациональных схем лечения АГ. По поводу использования БКК написано множество статей, проведено огромное количество исследований. И это неудивительно, ведь гипотензивная эффективность БКК, обусловленная прямым патогенетическим воздействием на вазоспазм, составляет около 90%.
Амлодипин – БКК третьего поколения, одобренный для лечения АГ и других кардиологических заболеваний, применяется в мировой клинической практике уже более 25 лет. Именно в исследованиях с использованием амлодипина была показана способность БКК эффективно предупреждать развитие инсультов у пациентов с АГ. Общеизвестно, что повышенное АД – основная причина развития инсультов, и при вторичной профилактике эффективный контроль АД не только снижает риск повторных мозговых катастроф, но и улучшает прогноз пациентов. В исследовании VALUE у пациентов, принимавших амлодипин, отмечена тенденция к меньшей частоте развития фатальных или нефатальных инсультов по сравнению с больными, получавшими БРА валсартан. Вероятно, преимущество амлодипина в данном исследовании было связано с более значительным снижением АД у принимавших его пациентов.
Важным свойством БКК является наличие у них антиатерогенного эффекта. Это доказано, в частности, в исследованиях INTACT и ELSA с применением нифедипина и лацидипина. В плацебо-контролируемом исследовании PREVENT (2000) продемонстрировано замедление прогрессирования атеросклероза сонных артерий у пациентов с ИБС при использовании амлодипина.
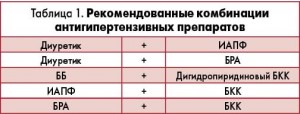
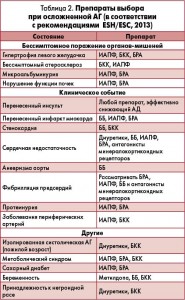
Анализ результатов исследований с применением амлодипина показывает, что хорошие результаты терапии АГ могут быть получены при назначении его в комбинации с антигипертензивными препаратами других групп – ИАПФ, БРА, ББ. Поэтому амлодипин широко используется в схемах рациональной фармакотерапии АГ, в том числе у пациентов с коморбидностью (табл. 1, 2).
Аргументов в пользу включения амлодипина в схемы комбинированной антигипертензивной терапии в настоящее время более чем достаточно.
- Амлодипин обладает рядом важных протекторных эффектов, которые вносят существенный вклад в снижение сердечно-сосудистого риска и улучшение прогноза у пациентов с АГ.
- Препарат имеет широкий спектр показаний к назначению (АГ, ИБС, бессимптомный атеросклероз и др.).
- Амлодипин характеризуется длительным периодом полувыведения и, следовательно, длительным (более 24 ч) антигипертензивным эффектом.
- Амлодипин не метаболизируется печенью, имеет высокую биодоступность.
- Амлодипин имеет минимальное количество зарегистрированных побочных эффектов и метаболически нейтрален.
Последнее свойство крайне важно для пациентов с АГ и метаболическими нарушениями, например – дислипидемией. В исследованиях с одновременным применением антигипертензивной и гиполипидемической терапии продемонстрировано, что амлодипин хорошо сочетается со статинами и данная тактика обеспечивает дополнительную пользу у пациентов высокого риска. В многоцентровом рандомизированном исследовании AVALON (Atorvastatin and Amlodipine in Patients with Elevated Lipids and Hypertension) изучалась эффективность амлодипина, аторвастатина и их комбинации (в виде отдельных препаратов) у пациентов с повышенным уровнем АД и гиперхолестеринемией. Исследование состояло из двух последовательных фаз, в конце II фазы на фоне комбинированной терапии амлодипином и аторвастатином снижение уровня АД и холестерина липопротеинов низкой плотности (ЛПНП) до целевых значений отмечалось у 67,1% пациентов. 10-летний риск развития ИБС по Фремингемской шкале снизился с 15,1% (исходно) до 6,9% в конце курса лечения. В исследовании также показано отсутствие неблагоприятных взаимодействий у амлодипина и аторвастатина. Переносимость комбинированной терапии была оценена как удовлетворительная.
Следует отметить, что назначение статинов пациентам с АГ высокого риска сегодня становится все более распространенной практикой. Согласно современным рекомендациям все пациенты с АГ и установленными сердечно-сосудистыми заболеваниями или сахарным диабетом 2 типа должны получать терапию статинами. Пациенты с АГ, не имеющие сердечно-сосудистых заболеваний, но с высоким сердечно-сосудистым риском (≥20% в последующие 10 лет) также должны получать терапию статинами, даже если уровень общего холестерина и ЛПНП у них не повышен.
Аторвастатин – один из современных и наиболее эффективных представителей класса синтетических ингибиторов ГМГ-КоА-редуктазы; он является хорошо изученным препаратом, гиполипидемическая эффективность которого и влияние на прогноз пациентов высокого риска доказаны в многоцентровых международных исследованиях. Эффективность и безопасность применения аторвастатина были изучены в исследованиях с участием разных категорий кардиологических пациентов и использованием различных дозировок препарата – от минимальной (10 мг) до максимальной (80 мг). Так, в исследовании TNT был проведен сравнительный анализ эффективности низкой (10 мг) и высокой (80 мг) доз аторвастатина. Результаты исследования свидетельствуют о более выраженном гиполипидемическом эффекте препарата при использовании в более высоких дозировках. При этом повышение дозы никак не отразилось на его переносимости.
Таким образом, терапия АГ у пациентов с высоким сердечно-сосудистым риском и коморбидными состояниями зачастую является непростой задачей. Сложные схемы лечения, низкая эффективность, плохая переносимость препаратов, недостаточная приверженность пациента к лечению – вот неполный перечень проблем, с которыми приходится сталкиваться терапевтам и кардиологам в повседневной практике. Однако следование современным рекомендациям, индивидуальный подход и установление доверительного контакта с пациентом делают эти проблемы вполне решаемыми.
Подготовила Александра Меркулова
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....