Контроль глікемії у невідкладній кардіології
У червні минулоріч відбулася науково-практична конференція «Актуальні питання невідкладної кардіології», присвячена сучасним аспектам діагностики та лікування гострої серцево-судинної патології. Чималу увагу було приділено питанням контролю ключових показників гомеостазу, які значною мірою впливають на подальший прогноз і виживаність таких пацієнтів. Лікар спеціалізованого відділення інтенсивної терапії (ВІТ) і реанімації кардіологічного профілю ДУ «Національний науковий центр «Інститут кардіології, клінічної та регенеративної медицини ім. академіка М.Д. Стражеска НАМН України» (м. Київ) Анастасія Валеріївна Немирська присвятила свою доповідь проблемі порушень метаболізму глюкози, їхній корекції за невідкладних станів.
Доповідачка зазначила, що серед пацієнтів із гострим коронарним синдромом (ГКС) порушення метаболізму глюкози є доволі поширеним явищем. Згідно з даними ESC/EASD, з-поміж осіб, яких госпіталізують з ГКС, 30-40% мають цукровий діабет (ЦД) 2 типу, 30-40% – інсулінорезистентність, 50% – гіперглікемію.
Чому небезпечна гіперглікемія в невідкладній кардіології?
Гіперглікемія при надходженні асоціюється з гіршим прогнозом і виживаністю. Це пов’язують з розвитком мікросудинної дисфункції та погіршенням перфузії міокарда. Гостра гіперглікемія зумовлює скорочення періоду напіврозпаду фібриногену й агрегацію тромбоцитів, а також підвищення рівнів фібринопептиду А, фрагментів протромбіну, фактора VII, що свідчить про підвищену активацію протромботичних факторів.
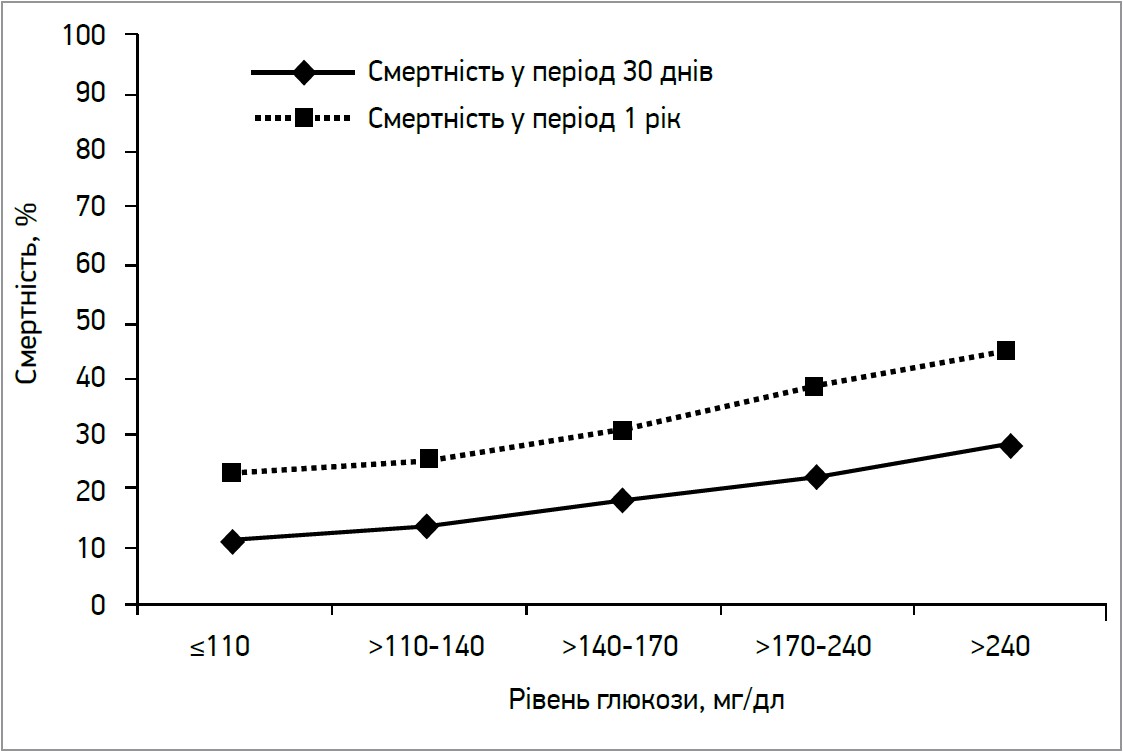
На тлі гіперглікемії у пацієнтів із ГКС та елевацією сегмента ST спостерігається нижча частота спонтанної реперфузії. Окрім того, в хворих із гіперглікемією частіше розвивається синдром no-reflow під час проведення стентування. Ризик смерті пацієнтів із ГКС тісно пов’язаний з рівнем гіперглікемії при госпіталізації. Так, зростання рівня 30-денної та річної смертності спостерігається вже за показників глікемії, що перевищують 110 мг/дл (рис. 1).
Рис. 1. Cмертність залежно від рівня глюкози при надходженні в 30-денний термін і впродовж 1 року
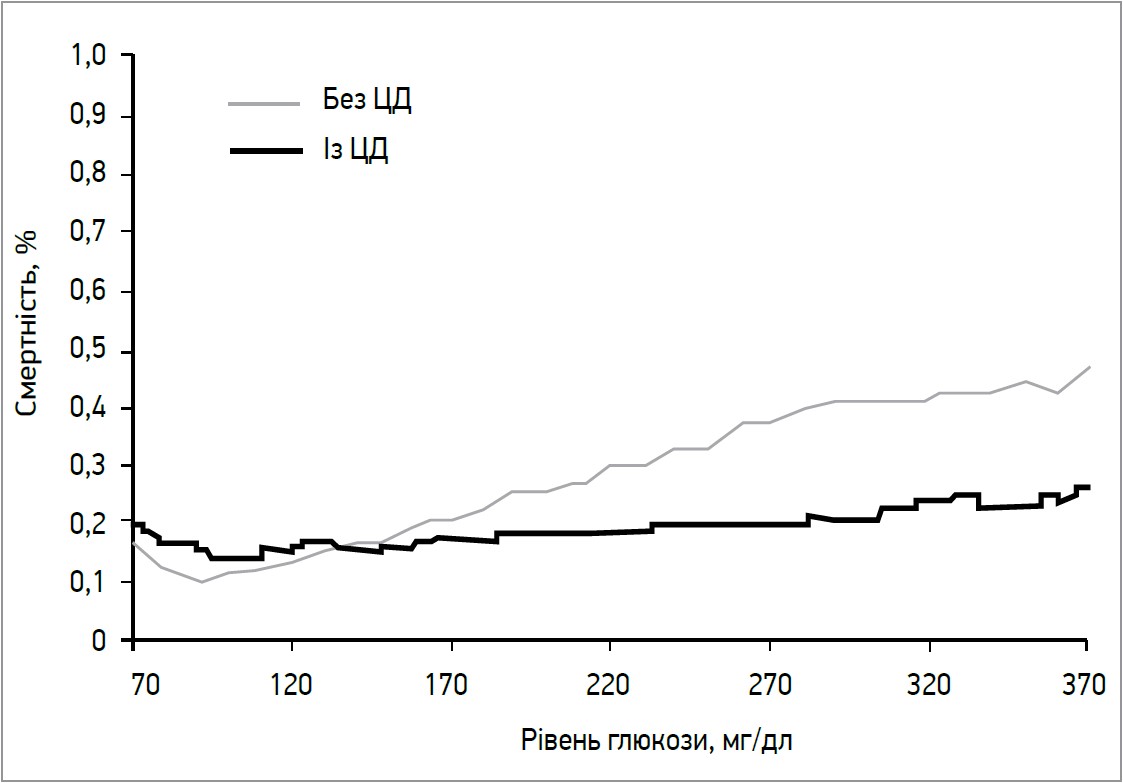
Цікаво, що за показників глікемії <120 мг/дл при надходженні смертність у пацієнтів із ЦД є вищою порівняно із хворими без діабету. Втім, за показників глікемії >120 мг/дл смертність у пацієнтів без діабету зростає набагато швидше, суттєво перевищуючи відповідні показники хворих із ЦД (рис. 2).
Рис. 2. Cмертність залежно від рівня глюкози в пацієнтів із ЦД і без нього в 30-денний термін (Deedwania P. et al., 2008)
Спікерка зауважила, що своєчасний контроль глікемії покращує прогноз виживаності пацієнтів – це продемонстровано дослідженням DIGAMI, тобто введення на 1-шу добу гострого інфаркту міокарда хворим із ЦД суміші глюкози, інсуліну, калію із подальшим режимом багатодозового підшкірного введення інсуліну сприяє стійкому покращенню контролю рівня глюкози, зниженню смертності на 29% через 1 рік.
Контроль рівня глікемії у пацієнтів із ГКС
Гіперглікемія за ГКС може бути наслідком стресорних реакцій організму, оскільки не всі пацієнти з рівнем глюкози крові >11,0 ммоль/л мають ЦД. У відповідь на активацію симпатоадреналової системи також можуть спостерігатися випадки гіпоглікемії, наслідки якої є досить серйозними. Отже, визначення рівня глюкози під час госпіталізації – важливий захід для запобігання тяжким ускладненням.
Цукрознижувальна терапія для хворих із ГКС
Доповідачка зазначила, що цукрознижувальну терапію варто розглянути, якщо рівень глюкози >10,0 ммоль/л. Контроль глікемії здійснюють препаратами інсуліну: базальним і короткотривалої дії.
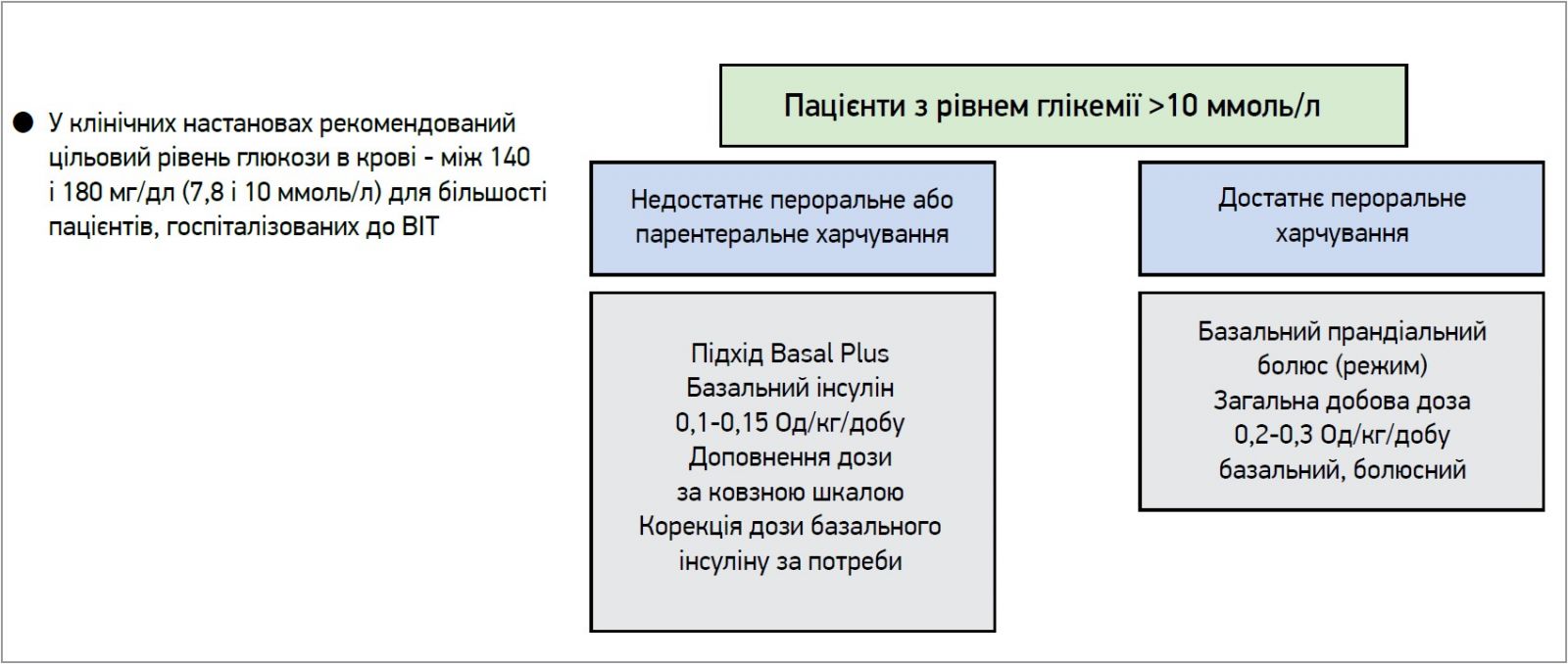
Цільовий рівень глюкози крові, рекомендований у клінічних настановах, знаходиться в межах 7,8-10 ммоль/л для більшості пацієнтів ВІТ. Розрахунок доз базального інсуліну для різних категорій хворих, госпіталізованих до ВІТ, представлено на рисунку 3.
Рис. 3. Інсулінотерапія в хворих із ЦД, госпіталізованих до відділень реанімації
У пацієнтів із високим рівнем глюкози не завжди достатньо лише базального інсуліну, адже виникає потреба використовувати інсуліни швидкої дії. Хворим, госпіталізованим до ВІТ, рекомендовано вводити інсуліни швидкої дії внутрішньовенно (тривало за допомогою інфузомату). З огляду на стан периферійного мікроциркуляторного русла за підшкірного введення вони не завжди добре працюватимуть.
Інтервал між вимірюваннями рівня глюкози крові не має перевищувати 1 год для пацієнтів, котрих нещодавно госпіталізували в критичному стані.
Рекомендовано підтримувати глікемію на рівні 6,1-7,8 ммоль/л у критично хворих пацієнтів без діабету та менш суворий контроль глікемії 6,1-11,1 ммоль/л для тяжкохворих пацієнтів із діабетом. Слід пам’ятати, що в тяжкохворих пацієнтів із діабетом гіпоглікемія розвивається частіше, ніж у пацієнтів без діабету, а також може збільшувати ризик смертності майже втричі (Wu Z., Liu J., 2020).
Якщо хворий із ЦД раніше приймав метформін, на час госпіталізації до ВІТ його слід відмінити. Цей препарат здатен спричиняти гіпоглікемію та провокувати кетоацидоз, особливо на тлі порушення клубочкової фільтрації. Необхідно пояснити хворим, що прийом пероральних цукрознижувальних препаратів буде поновлено після стабілізації стану. Не слід розпочинати прийом метформіну, якщо пацієнт із ГКС із вперше виявленим ЦД його не приймав.
Спікерка згадала про завершене випробування з емпагліфлозином у пацієнтів із нещодавнім інфарктом міокарда. Призначення цього препарату асоціювалося зі значно більшим зниженням NT-proBNP упродовж 26 тиж, що супроводжувалося значним покращенням ехокардіографічних, функціональних, структурних параметрів, нижчим ризиком розвитку систолічної дисфункції. Ризик гіпоглікемії був низьким навіть у хворих у тяжкому стані (Lewinski D., 2022).
Гіпоглікемія в пацієнтів із ГКС
Гіпоглікемія – небезпечний стан за ЦД: рівень глюкози ≤3,9 ммоль/л (попереджувальна гіпоглікемія), ≤3,0 ммоль/л (клінічно значуща гіпоглікемія), що може стати передумовою до розвитку аритмії та смерті. Це стан, якого бояться лікарі та всі пацієнти із ЦД. Гіпоглікемія виникає раптово та розвивається дуже швидко.
Причини, які можуть провокувати гіпоглікемію:
- інтенсивний контроль глікемії та використання медичних препаратів (інсулін, похідні сульфонілсечовини, глініди, хінолони);
- невідповідне дозування інсуліну та помилки в лікуванні, погана координація введення інсуліну, прийому їжі;
- переривання ентерального харчування або інфузійне парентеральне харчування;
- неусвідомлення гіпоглікемії;
- ниркова / печінкова недостатність, тяжкий перебіг хвороби, деменція, медичні та хірургічні втручання.
Типові прояви – пітливість, блідість, сильна слабкість. Для пацієнтів із ГКС існує небезпека розвитку шлуночкових порушень ритму внаслідок порушення вегетативної регуляції. Постійний моніторинг рівня глюкози в пацієнтів ВІТ дозволить уникнути розвитку небезпечного для життя ускладнення. Контроль рівня глюкози бажано проводити кожні 1-2 год після надходження пацієнта до ВІТ.
Особливо чутливі до гіпоглікемії хворі літнього віку. В цій віковій групі важливо підтримувати рівень глюкози в межах 8,8-10,0 ммоль/л.
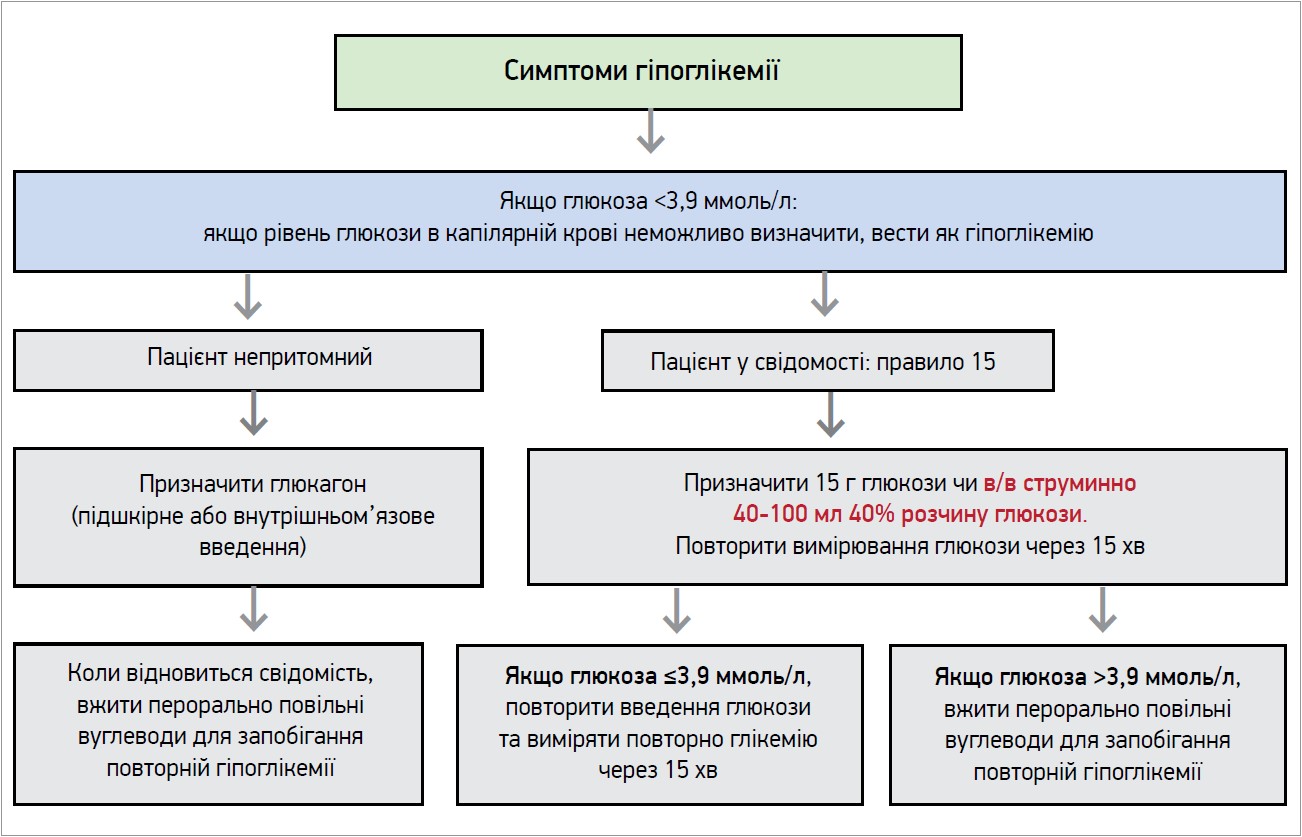
Якщо в пацієнта наявні симптоми гіпоглікемії та це підтверджено низьким рівнем глюкози крові (<3,9 ммоль/л), спікерка пропонує використовувати нижчезазначений алгоритм (рис. 4).
Рис. 4. Алгоритм лікування гіпоглікемії (Mezquita-Raya Р. et al., 2013)
Вплив гіпоглікемії на прогноз
Авторка доповіді наголосила на небезпеці гіпоглікемії, що доводить дослідження NICE-SUGAR, яке підтверджує необхідність визначення золотої середини рівня глюкози крові під час контролю глікемії у пацієнтів із ГКС (табл.).
|
Таблиця. Смертність через 90 та 28 днів у дослідженні NICE-SUGAR |
|
|
Інтенсивний контроль глюкози 4,4-6,0 ммоль/л (n=3054) |
Цільовий діапазон ≤10 (n=3050) |
|
Смертність через 90 днів |
|
|
27,5% або 1,14; 95% ДІ |
від 1,02 до 1,28; p=0,02; 24,9% |
|
Смертність через 28 днів |
|
|
22,3% або 1,09; 95% ДІ |
0,96 від 1,23; p=0,17; 20,8% |
|
6,8% або 1,14; 95% ДІ |
від 1,02 до 1,28; p=0,02; 0,5% |
Дослідження довело, що рівень глюкози 7,8-10,0 ммоль/л є оптимальним для пацієнтів із ГКС. Показники вище та нижче зазначених погіршують прогноз. Смертність є вищою в пацієнтів із гіпоглікемією, тому краще орієнтуватися на цільовий рівень глюкози ≈10,0 ммоль/л або нижче.
Жорсткий контроль глюкози в межах 4,4-6,0 ммоль/л невиправданий і може спричинити гіпоглікемію. Необхідно враховувати індивідуальний профіль кожного пацієнта, щоб уникнути додаткового стресу у вигляді гіпоглікемії, коли вже й так є стрес унаслідок гострого ушкодження міокарда.
Висновки
- Гіперглікемія підвищує рівень смертності в пацієнтів із ГКС у короткостроковій (до 30 днів) і довгостроковій перспективі (впродовж 1 року).
- Комбінація базальних інсулінів з інсулінами швидкої дії дозволяє покращити контроль глікемії при надходженні до ВІТ хворих із ГКС.
- Відміна пероральних цукрознижувальних препаратів, зокрема метформіну, дозволяє запобігти розвитку гіпоглікемії у пацієнтів із ГКС.
- Контроль глікемії у хворих із ГКС з урахуванням індивідуального профілю рівня глюкози в діапазоні 7,8-10,0 ммоль/л дозволяє знизити смертність.
Підготувала Тетяна Нестерова
Медична газета «Здоров’я України 21 сторіччя» № 3 (564), 2024
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...