К вопросу о диагностике ревматической полимиалгии

Ревматическая полимиалгия (греч. poly – много + myalgia – мышечная боль) – это системное воспалительное заболевание опорно-двигательного аппарата неясной этиологии, развивающееся преимущественно у людей пожилого и старческого возраста (старше 50 лет) и характеризующееся интенсивной болью и скованностью мышц плечевого и/или тазового пояса, шеи, а также наступлением ремиссии при назначении глюкокортикоидов в небольших дозах [1, 2].
Ревматическая полимиалгия является одним из самых распространенных хронических воспалительных ревматических заболеваний, возникающих у лиц пожилого возраста [3, 4]. В международном масштабе распространенность ревматической полимиалгии колеблется от 28,6 до 133 случаев на 100 тыс. населения старше 50 лет с возрастным пиком в 65-75 лет. Заболевание наиболее часто регистрируется в странах Северной Европы и Скандинавии [5]. Установлено, что заболеваемость ревматической полимиалгией в Норвегии составляет 112,6, в Швеции – 28,6, в Италии и Испании – от 12,7 до 18,7, а в Турции – 3,15 случая на 100 тыс. населения старше 50 лет в год [6]. В Великобритании ежегодная заболеваемость варьирует в диапазоне от 0,01 до 0,08% у лиц в возрасте старше 40 лет [7, 8]. По оценкам Crowson и соавт. [3], пожизненный риск возникновения ревматической полимиалгии в США составляет у женщин 2,4%, у мужчин – 1,7%. В той же популяции ежегодная заболеваемость составляет от 0,5 до 0,6% [9]. Примечательно, что заболевание развивается почти исключительно у физически крепких людей, не имеющих серьезных соматических расстройств, и в 2-3 раза чаще у женщин, чем у мужчин [10]. С постарением населения [11] количество больных ревматической полимиалгией будет увеличиваться.
Данные клинических исследований позволили установить, что у 2-30% пациентов с ревматической полимиалгией диагноз в последующем трансформировался в ревматоидный артрит [12, 13].
Продемонстрировано, что воспалительные ревматические заболевания, в частности ревматоидный артрит, системная красная волчанка, подагра, псориатический артрит и анкилозирующий спондилоартрит, ассоциируются с повышенным риском развития сердечно-сосудистых заболеваний, сопровождающимся существенным ростом заболеваемости и преждевременной смертности [14]. Данные систематического обзора (2012) [15] подтвердили существование связи между сосудистыми событиями и ревматической полимиалгией. A.T. Hancock и соавт. [16] выполнили анализ базы данных General Practice Research Database (Великобритания), в который включили 3249 пациентов с диагнозом ревматической полимиалгии и 12 735 пациентов группы сравнения, не имевших этого заболевания. Установлено, что за период наблюдения в среднем 7,8 года частота сосудистых событий была выше у пациентов с ревматической полимиалгией в сравнении с остальной популяцией (36,1 против 12,2 случая на 1000 человеко-лет; скорректированное отношение рисков 2,6 [при 95% доверительном интервале от 2,4 до 2,9]). Причем величина риска была выше на начальных стадиях заболевания и у пациентов моложе 60 лет на момент постановки диагноза.
В ряде клинических исследований отмечено увеличение риска возникновения некоторых форм злокачественных новообразований при воспалительных ревматических заболеваниях, таких как ревматоидный артрит и системная красная волчанка [17-20]. В последние годы появляются сообщения о повышенном риске развития рака у пациентов с ревматической полимиалгией. Так, в крупномасштабном шведском исследовании [21] с участием 35 918 пациентов, госпитализированных в связи с ревматической полимиалгией и гигантоклеточным артериитом, у 3941 обследованного в последующем обнаружено онкологическое заболевание (кожи [плоскоклеточный рак и меланома], желудка, легких, простаты, почек, нервной системы, новообразования эндокринной системы, а также неходжкинская лимфома, миелома и лейкоз). Причем наибольший риск зарегистрирован в течение первого года после госпитализации.
В когортном исследовании S. Muller и соавт. [22] отмечено 69% увеличение риска возникновения злокачественного новообразования в течение первых 6 мес после постановки диагноза «ревматическая полимиалгия». Несмотря на отсутствие убедительных доказательств в отношении определенного вида злокачественных опухолей, более часто наблюдались опухоли мочеполовой, лимфатической и нервной систем и гематологические злокачественные новообразования.
Диагностика ревматической полимиалгии может быть сложной задачей, поскольку ряд клинических и лабораторных признаков также может выявляться и при другой патологии, включая иные ревматологические заболевания, инфекции (остеомиелит, туберкулез, бактериальный эндокардит и др.) и злокачественные новообразования. Кроме того, ответ на стандартизированную терапию может различаться, а значительная часть пациентов и вовсе резистентны к проводимому лечению.
Представляем клинический случай ревматической полимиалгии.
Клинический случай
Пациентка С., 62 года, пенсионерка, поступила в ревматологическое отделение городской больницы № 28 г. Харькова в марте 2016 года с жалобами на повышение температуры тела до 38,6ºС, боли в суставах и мышцах верхних конечностей, ограничение движений, плохой сон из-за болей, общую слабость.
Из анамнеза известно, что заболела остро 2 недели назад, после стресса. Лечилась амбулаторно: диклофенак, диклофенак-гель, с незначительным эффектом.
Данные объективного исследования при поступлении: общее состояние средней тяжести, обусловлено суставным статусом. Сознание ясное, питание достаточное. Кожные покровы и видимые слизистые обычной окраски. Щитовидная железа не увеличена. Периферические лимфоузлы не пальпируются. Молочные железы – без уплотнений. Болезненность при пальпации плечевых суставов и мышц плеч; пациентка с трудом поднимает руки до горизонтального уровня, за голову не заводит. Частота дыхательных движений – 20 в минуту. Перку-торно над легкими ясный легочный звук. Аускультативно в легких дыхание везикулярное. Границы относительной сердечной тупости не расширены. Сердце – деятельность ритмичная, ослаблен I тон на верхушке. Частота сердечных сокращений (ЧСС) – 96 уд/мин. Артериальное давление – 140/90 мм рт. ст. Язык влажный, обложен белым налетом. Живот мягкий, безболезненный. Печень у края реберной дуги по правой среднеключичной линии. Селезенка не увеличена. Симптом поколачивания отрицательный с обеих сторон. Стул и диурез в норме.
Данные дополнительных методов исследования
В крови (в динамике лечения): эритроциты – 4,4×1012/л; гемоглобин – 128 и 144 г/л; цветной показатель – 0,87 и 0,9; лейкоциты – 7,8×109/л и 6,7×109/л; эозинофилы – 4%; палочкоядерные – 2%; сегментоядерные – 54%; лимфоциты – 36%; моноциты – 4%; скорость оседания эритроцитов (СОЭ) – 50 и 30 мм/ч; уровень С-реактивного белка (СРБ) – 24 мг/л (норма – до 6); ревматоидный фактор (РФ) – 12 МЕд/мл (норма – до 14); общий белок – 76 г/л; сиаловые кислоты – 3,18 ммоль/л (норма – 1,8-2,7 ммоль/л); глюкоза – 3,8 ммоль/л; аспартатаминотрансфераза – 47 Ед/л; аланинаминотрансфераза – 39 Ед/л; общий холестерин – 5,2 ммоль/л; мочевина – 4,4 ммоль/л, 0,064 ммоль/л; креатинфосфокиназа – 113,0 Ед/л (норма – 26-192), антитела к циклическому цитруллинированному пептиду (АЦЦП) – <7 Ед/мл (норма – до 17,0).
В моче: цвет желтый, удельный вес 1024, прозрачность умеренная, белок, глюкоза, ацетон – не обнаружены, лейкоциты – 4-6 в поле зрения, эритроциты – 0-1 в поле зрения, соли не обнаружены, слизь – в умеренном количестве.
Электрокардиография: ритм ускоренный синусовый, ЧСС 104 уд/мин, признаки гипертрофии левого желудочка. В динамике лечения – ЧСС 72 уд/мин.
Рентгенограмма плечевых суставов: патология не выявлена.
Эхокардиография: начальные признаки атеросклеротического аортокардиосклероза. Фракция выброса – 62%.
Ультразвуковое исследование (УЗИ) органов брюшной полости и почек. Заключение. Патологии со стороны печени, желчного пузыря, поджелудочной железы, селезенки, почек не обнаружено.
Диагноз заключительный клинический: ревматическая полимиалгия, активность III ст., с поражением суставов и мышц верхних конечностей, ФН II-III ст.
Проведено лечение: метилпреднизолон 16 мг/сут, пантопразол, остеогенон, диклофенак. На фоне терапии уменьшились боли в мышцах и суставах, увеличился объем движений, снизилась активность процесса. Пациентка выписана в удовлетворительном состоянии, рекомендовано через месяц постепенное снижение дозы метилпреднизолона на 1 мг в 7-10 дней под контролем клинико-лабораторных показателей, до полной отмены.
Трудности в диагностике ревматической полимиалгии
Большинству врачей знакомы основные характерные признаки ревматической полимиалгии – боли в проксимальных отделах конечностей и утренняя скованность, сопровождающиеся существенным повышением острофазовых показателей. Однако ориентирование только на клинические проявления может приводить к диагностическим ошибкам. Так, проксимальная боль и утренняя скованность отмечаются при многих других заболеваниях. У трети пациентов обнаруживаются системные проявления (лихорадка, потеря аппетита и снижение массы тела) [23]. Кроме того, 15-30% пациентов предъявляют жалобы на боли в дистальных отделах опорно-двигательного аппарата.
Известно, что гигантоклеточный артериит ассоциируется с ревматической полимиалгией. Установлено, что у 10-15% больных с ревматической полимиалгией в последующем будет развиваться гигантоклеточный артериит. При этом у 50% пациентов с гигантоклеточным артериитом обнаруживается ревматическая полимиалгия [23, 24]. Кроме того, значительное повышение лабораторных показателей воспаления может наблюдаться и при другой патологии, в частности ревматологических заболеваниях, злокачественных новообразованиях и инфекциях.
Ряд клиницистов в качестве диагностического теста эмпирически назначают кортикостероиды и полученный ответ используют как главный дифференциальный признак ревматической полимиалгии. Применение такого подхода также может привести к диагностической ошибке, поскольку прием кортикостероидов, обладающих выраженными противовоспалительными свойствами, способен маскировать симптомы множества тяжелых патологических состояний – ревматологических заболеваний (остеоартроз, ревматоидный артрит и др.), злокачественных опухолей и инфекций, особенно при длительном приеме и в больших дозировках.
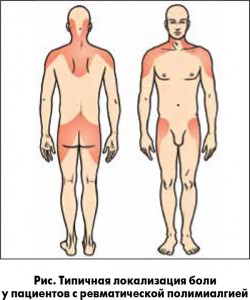
Следует отметить, что боли и скованность мышц плечевого пояса определяются у 70-95% пациентов с ревматической полимиалгией (рис.) [25].
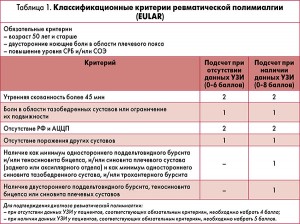
Классификационные критерии, позволяющие идентифицировать ревматическую полимиалгию как нозологическую форму, представлены в таблице 1.
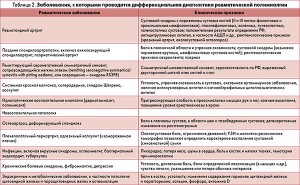
Клинические данные свидетельствуют о том, что в ряде случаев первоначальный диагноз в последующем требует пересмотра. Основные патологические состояния, с которыми следует проводить дифференциальную диагностику ревматической полимиалгии, представлены
в таблице 2.
Крайне важно исключить активную инфекцию, злокачественные новообразования и другие воспалительные заболевания. Возможны варианты дебюта ревматоидного артрита с симптомов, схожих с таковыми ревматической полимиалгии. АЦЦП являются наиболее диагностически эффективным маркером ревматоидного артрита [26]. АЦЦП включены в классификационные критерии EULAR/ACR и позволяют дифференцировать ревматоидный артрит и ревматическую полимиалгию.
Таким образом, ревматическая полимиалгия не является редким заболеванием. Поскольку в мире количество пожилых людей продолжает увеличиваться, в ближайшие годы распространенность этой патологии будет возрастать. При подозрении на ревматическую полимиалгию необходимо исключить другие ревматологические заболевания, инфекции (остеомиелит, туберкулез, бактериальный эндокардит и др.) и злокачественные новообразования. Больные с ревматической полимиалгией имеют повышенный риск развития сердечно-сосудистых событий. Знание направлений диагностического поиска является крайне важным для врачей различного профиля, поскольку ранняя диагностика ревматической полимиалгии и дальнейшее правильное ведение пациентов с этим заболеванием существенно улучшают прогноз.
Литература
1. Коваленко В.Н., Шуба Н.М. Ревматические болезни: номенклатура, классификация, стандарты диагностики и лечения. – Киев: Катран групп, 2002. – 214 с.
2. Бунчук Н.В. Ревматические заболевания пожилых /Н.В. Бунчук. – М.: МЕДпресс-информ, 2010. – 270 с. – С. 6-136.
3. Crowson C.S., Matteson E.L., Myasoedova E. et al. The lifetime risk of adult-onset rheumatoid arthritis and other inflammatory autoimmune rheumatic diseases // Arthritis Rheum. 2011 Mar; 63(3): 633-9.
4. Michet C.J., Matteson E.L. Polymyalgia rheumatica // BMJ. 2008 Apr 5; 336(7647): 765-9.
5. Salvarani C., Gabriel S., O’Fallon W., Hunder G.G. Epidemiology of polymyalgia rheumatica in Olmsted County, Minnesota, 1970-1991. Arthritis Rheum 1995; 38: 369-373.
6. Gran J.T., Myklebust G. The incidence of polymyalgia rheumatica and temporal arteritis in the county of Aust Agder, south Norway: a prospective study 1987-94 // J Rheumatol 1997; 24 (9): 1739-43.
7. Smeeth L., Cook C., Hall A.J. Incidence of diagnosed polymyalgia rheumatica and temporal arteritis in the United Kingdom, 1990-2001. Ann Rheum Dis. 2006; 65: 1093-1098. doi: 10.1136/ard.2005.046912.
8. Barraclough K., Liddell W.G., du Toit J., Foy C., Dasgupta B., Thomas M., Hamilton W. Polymyalgia rheumatica in primary care: a cohort study of the diagnostic criteria and outcome. Fam Pract. 2008; 25: 328-333.
9. Doran M.F., Crowson C.S., O’Fallon W.M., Hunder G.G., Gabriel S.E. Trends in the incidence of polymyalgia rheumatica over a 30 year period in Olmsted County, Minnesota, USA // J Rheumatol. 2002 Aug; 29(8): 1694-7.
10. Овчаренко С.И., Морозова Н.В., Давыдова Е.М., Кейко О.И. Сложности диагностики ревматической полимиалгии // Трудный пациент. – 2008. – Ноябрь.
11. Christensen K., Doblhammer G., Rau R., Vaupel J.W. Ageing populations: the challenges ahead // Lancet. 2009 Oct 3; 374(9696): 1196-208.
12. Caporali R., Montecucco C., Epis O. et al. Presenting features of polymyalgia rheumatica (PMR) and rheumatoid arthritis with PMR-like onset: a prospective study // Ann Rheum Dis. 2001 November; 60(11): 1021-1024.
13. Hantzschel H., Bird H.A., Seidel W. et al. Polymyalgia rheumatica and rheumatoid arthritis of the elderly: a clinical, laboratory, and scintigraphic comparison // Ann Rheum Dis. 1991 September; 50(9): 619-622.
14. Roifman I., Beck P.L., Anderson T.J. et al. Chronic inflammatory diseases and cardiovascular risk: a systematic review. Can J Cardiol 2011; 27: 174-82.
15. Hancock A.T., Mallen C.D., Belcher J., Hider S.L. Association between polymyalgia rheumatica and vascular disease: a systematic review // Arthritis Care Res (Hoboken). 2012 Sep; 64(9): 1301-5.
16. Hancock A.T., Mallen C.D., Muller S. et al. Risk of vascular events in patients with polymyalgia rheumatica // CMAJ. 2014 Sep 16; 186(13): E495-E501.
17. Kaiser R. Incidence of lymphoma in patients with rheumatoid arthritis: a systematic review of the literature // Clin Lymphoma Myeloma. 2008 Apr; 8(2): 87-93.
18. Smitten A.L., Simon T.A., Hochberg M.C., Suissa S. A meta-analysis of the incidence of malignancy in adult patients with rheumatoid arthritis // Arthritis Res Ther. 2008; 10(2): R45.
19. Gayed M., Bernatsky S., Ramsey-Goldman R., Clarke A., Gordon C. Lupus and cancer // Lupus. 2009 May; 18(6): 479-85.
20. Mosca M., Tani C., Aringer M. et al. European League Against Rheumatism recommendations for monitoring patients with systemic lupus erythematosus in clinical practice and in observational studies // Ann Rheum Dis. 2010 Jul; 69(7): 1269-74.
21. Ji J., Liu X., Sundquist K., Sundquist J., Hemminki K. Cancer risk in patients hospitalized with polymyalgia rheumatica and giant cell arteritis: a follow-up study in Sweden // Rheumatology (Oxford). 2010 Jun; 49(6): 1158-63.
22. Muller S., Hider S.L., Belcher J. et al. Is cancer associated with polymyalgia rheumatica? A cohort study in the General Practice Research Database // Ann Rheum Dis. 2014 Oct; 73(10): 1769-1773.
23. Dasgupta B., Borg F.A., Hassan N., Alexander L. et al. BSR and BHPR guidelines for the management of giant cell arteritis. Rheumatology (Oxford) 2010; 49(8): 1594-97.
24. Bhaskar D. Concise guidance: diagnosis and management of polymyalgia rheumatica. Clin Med 2010; 10(3): 270-74.
25. Salvarani C., Barozzi L., Cantini F. et al. Cervical interspinous bursitis in active polymyalgia rheumatica // Ann Rheum Dis. – 2008; 67: 758-61.
26. Князькова И.И., Шаповалова Л.В. К вопросу о диагностике ревматоидного артрита // Здоров’я України. – 2014. – № 5. – C. 70-71.
СТАТТІ ЗА ТЕМОЮ Ревматологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....
Зв’язок між рівнем сироваткової сечової кислоти (ССК) і ризиком серцево-судинних захворювань (ССЗ) упродовж багатьох років є предметом вивчення дослідників. Установлено, що рівень ССК – незалежний предиктор смерті від усіх причин і серцево-судинної смерті, зокрема від гострого коронарного синдрому, інсульту та серцевої недостатності (СН). Також опубліковано багато робіт про зв’язок між ССК і функцією нирок. Попри значну кількість публікацій, деякі моменти, а саме: яким є оптимальний поріг ССК для визначення ризику ССЗ, чи необхідна корекція значень ССК для функції нирок, чи є ССК ключовим патологічним елементом метаболічної дисрегуляції, потребують прояснення....