EPOS 2020: що нового для лікаря первинної ланки?
Актуальність гострого риносинуситу (ГРС) не потребує доказів, адже це одна з найпоширеніших патологій людства. Так, за даними США, здорова доросла людина хворіє на ГРС у середньому 2-5 разів на рік, у дитини трапляється від 7 до 10 епізодів захворювання щороку. Така ситуація створює неабияке навантаження на систему охорони здоров’я.
Цьогоріч видано новий європейський узгоджувальний документ з лікування риносинуситу (РС) і поліпозу носа (EPOS 2020). Які зміни задекларовано в цих настановах порівняно з рекомендаціями 2012 року? Що нового для лікарів первинної ланки надання медичної допомоги?
.jpg) Цим та іншим актуальним питанням присвятила свою доповідь доцент кафедри терапії і сімейної медицини Інституту післядипломної освіти Івано-Франківського національного медичного університету, доктор медичних наук Іванна Василівна Кошель на IV Міжнародному педіатричному конгресі «Здоров’я дитини», що відбувся 2-3 жовтня.
Цим та іншим актуальним питанням присвятила свою доповідь доцент кафедри терапії і сімейної медицини Інституту післядипломної освіти Івано-Франківського національного медичного університету, доктор медичних наук Іванна Василівна Кошель на IV Міжнародному педіатричному конгресі «Здоров’я дитини», що відбувся 2-3 жовтня.
Іванна Василівна нагадала слухачам, що сьогодні медична допомога при ГРС в Україні надається згідно з такими медико-технологічними документами:
- Уніфікований клінічний протокол первинної медичної допомоги дорослим та дітям «Гострі респіраторні інфекції», затверджений наказом Міністерства охорони здоров’я (МОЗ) України від 16.07.2014 року за № 499 (у редакції наказу МОЗ України від 11.02.2016 року № 85);
- Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги. Гострий риносинусит», затверджений наказом МОЗ України від 11.02.2016 за № 85; Уніфікований клінічний протокол (УКП) було створено на базі попередньої версії Європейського узгоджувального документа з лікування риносинуситу та назального поліпозу (European Position Paper on Rhinosinusitis and Nasal Polyps, Wytske Fokkens et al., EPOS 2012).
«Значним досягненням нашого УКП я вважаю гармонізацію класифікації», – зазначає І. В. Кошель. Історично склалося, що лікарі первинної ланки, лікарі-отоларингологи досить довго оперували різними діагнозами щодо одних і тих самих хворих. Вважалося, якщо нежить триває до 7-10 днів і не супроводжується відчуттям тяжкості / болем у проєкції приносових пазух, то це є діагнозом гострої респіраторної вірусної інфекції; цими хворими займалися лікарі первинної ланки. Коли з’являлося відчуття тиску в проєкції приносових пазух або якщо симптоми не минали через тиждень, таких пацієнтів сімейні лікарі скеровували до отоларинголога з діагнозом гаймориту. Якщо на будь-якому етапі захворювання з’являлися жовто-зелені виділення з носа, ставили діагноз гнійного риніту чи гнійного гаймориту та призначали антибіотики (АБ).
Наразі ми розуміємо, що всі ці стани є ГРС, який згідно із сучасними підходами розподіляється на вірусний, післявірусний і бактеріальний.
Саме тому зараз, якщо лікар ставить діагноз гострої вірусної інфекції верхніх дихальних шляхів (згідно з міжнародною класифікацією первинної медичної допомоги), він звертається до УКП «Гострі респіраторні інфекції», в якому зазначено, що в разі відповідності клінічної картини гострої респіраторної інфекції критеріям ГРС, медична допомога надається згідно із клінічним протоколом «Гострий риносинусит».
Це логічно, оскільки переважна більшість ГРС розпочинається як вірусна інфекція. Найрозповсюдженішими збудниками є риновіруси та коронавіруси. Вірус спричиняє руйнування епітелію, збільшується кількість келихоподібних клітин і зменшується частка війчастих, порушується робота основного захисного механізму слизової оболонки респіраторного тракту – мукоциліарного кліренсу. Все це надзвичайно швидко запускає каскад запалення і гострі вірусні РС (ГВРС) трансформуються в післявірусні, частина з яких обумовлена бактеріями.
В більшості людей ГРС перебігає у вигляді ГВРС і розвивається за сценарієм будь-якої гострої вірусної інфекції, тобто до 3-го дня триває наростання симптомів, 3-5-й день – фаза плато / пік захворювання, а після 5-го дня відбувається поступове покращення з одужанням на 7-10-й день.
Проте в 17-21% пацієнтів ГВРС трансформується в гострий післявірусний РС (ГПВРС). Лише в дуже незначної частки хворих (0,5-2% від усіх випадків ГВРС) недуга продовжується із приєднанням бактеріальної флори, тобто розвивається гострий бактеріальний РС (ГБРС). Водночас, згідно з вітчизняною статистикою, лікарі різних спеціальностей при діагнозі ГРС призначають АБ у 65% випадків. І це не лише наша проблема, а загальносвітова тенденція: ГРС є одним з «топових» діагнозів необґрунтованого призначення антибактеріальної терапії, про що акцентують в EPOS 2020.
Про що ще варто пригадати? Лише 4 роки тому скасовано старий протокол (наказ МОЗ України від 24.03.2009 року № 181), де було рекомендовано проводити риноскопію та рентгенографію для встановлення діагнозу синуситу. Саме тому діагностика синуситу та лікування цієї недуги покладалися на оториноларингологів.
Згідно із сучасними поглядами, діагноз ГРС установлюють, керуючись винятково клінічними критеріями. Не потрібно проведення риноскопії чи рентгенографії, отже, це переходить до компетенції лікарів первинної ланки.
Продовжуючи доповідь, доповідач зупинилася на клінічних критеріях ГРС. РС – запалення слизової оболонки носа та приносових пазух. Згідно з EPOS 2020, ГРС визначається як раптова поява 2 або більше симптомів, одним з яких є закладеність носа / утруднене носове дихання або виділення з носа (передня чи задня ринорея), а також:
- +/- тиск у ділянці обличчя;
- +/- зниження або втрата нюху;
- симптоми зберігаються <12 тижнів.
ГРС у дітей визначається як раптова поява 2 або 3 з нижчезазначених симптомів:
- закладеність носа / утруднене носове дихання;
- виділення з носа;
- кашель у нічний чи денний час;
- симптоми зберігаються <12 тижнів (EPOS 2020; наказ МОЗ України від 11.02.2016 року № 85).
Проте діагноз ГРС не дає нам змоги призначити прецизійне лікування, тобто терапію, орієнтовану на потреби конкретного пацієнта з урахуванням індивідуальної мінливості середовища, способу життя та генетичного фону для кожної людини; для цього необхідно встановити конкретний етіопатогенетичний варіант ГРС – вірусний, післявірусний або бактеріальний. Для всіх трьох форм симптоми однакові, тому, аби провести диференційний діагноз між вірусним і післявірусним РС, слід звернути увагу на тривалість симптомів. Так, про ГВРС свідчать симптоми, що спостерігаються до 10 днів, а після 5-го дня від початку захворювання немає погіршення. Якщо ознаки хвороби тривають >10 днів або коли хворий відзначає погіршення перебігу після 5-го дня, встановлюється діагноз ГПВРС.
Бактеріальний РС вважається субодиницею післявірусного та встановлюється у тих самих часових межах, але цей варіант перебігу характеризується значнішою тяжкістю, а відповідно підтвердженим вважається за наявності щонайменше 3 симптомів / ознак, а саме:
- виділення з порожнини носа (переважно з одного боку) й одночасно наявність слизових або гнійних виділень у порожнині носа (при риноскопії);
- двофазність захворювання (погіршення після першої, легшої фази захворювання);
- значний локальний біль (переважно однобічний);
- підвищення температури тіла (>38 °C);
- лабораторними критеріями є підвищення С-реактивного білка в кількісному значенні та швидкості осідання еритроцитів (ШОЕ).
Останній критерій є додатковим і використовується в клінічно складних випадках. Це пов’язано з тим, що за час активного використання лабораторних показників у встановленні діагнозу ГРС (із часу публікації настанов EPOS 2012 року) кількість випадків необґрунтованої антибіотикотерапії, на жаль, не зменшилася.
Окремо виділяють рецидивувальний РС, що визначається як ≥4 епізоди ГРС на рік з інтервалами без симптомів. Кожен епізод має відповідати критеріям гострого післявірусного (чи бактеріального) РС.
EPOS 2020 рекомендує мати хоча б один діагноз ГПВРС (підтверджений ендоскопією та/або комп’ютерною томографією) до того, як буде розглянуто діагноз рецидивувального РС.
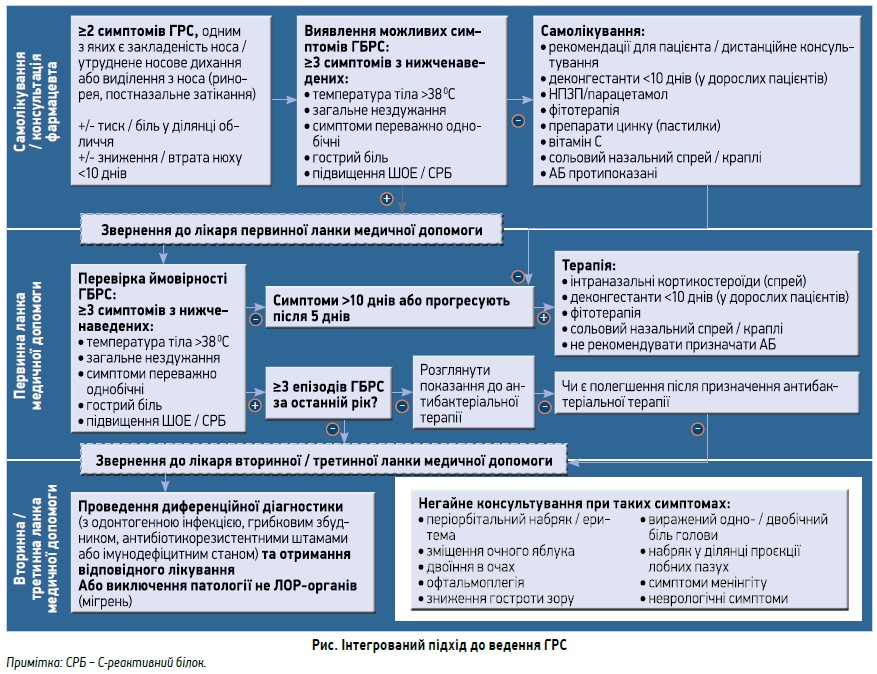
Як результат співпраці професійних і пацієнтських організацій у EPOS 2020 був представлений інтегрований підхід до ведення ГРС, що включає три розділи (рис.).
1. Участь пацієнта у форматі відповідального самолікування / консультація фармацевта.
2. Первинна медична допомога.
3. Вторинна / третинна медична допомога.
ГРС – це захворювання з тенденцією до самоодужання, яке часто перебігає досить легко, особливо в дорослому віці. Очевидно, що не за всіх випадків ГРС пацієнти звертаються по медичну допомогу. І правильно, оскільки це б створило величезне навантаження на систему охорони здоров’я. Аптека ж завжди поруч. Саме тому було вирішено визначити правила відповідального самолікування. На фармацевта покладається відповідальність активно виявляти у відвідувача симптоми ГРС; при цьому він повинен скерувати хворого до лікаря, якщо:
- симптоми тривають >10 днів;
- наявні ознаки ГБРС;
- виявлено загрозливі симптоми виникнення ускладнень.
Якщо відзначається ГВРС, фармацевт може надати рекомендації щодо самолікування з використанням таких груп препаратів:
- сольові назальні розчини;
- фітотерапія;
- нестероїдні протизапальні препарати (НПЗП) / парацетамол;
- деконгестанти для дорослих пацієнтів (не більше 10 днів);
- препарати цинку;
- вітамін С;
- АБ протипоказані.
Але, незважаючи на тенденцію до самоодужання, навіть через 2 тижні самолікування симптоми зберігаються у 31,5% хворих. Ця когорта стає основним контингентом пацієнтів, які звертаються по допомогу до лікарів первинної ланки. На цьому етапі слід встановити конкретний етіопатогенетичний діагноз (вірусний, післявірусний чи бактеріальний РС).
Якщо немає ознак бактеріального РС, лікар первинної ланки призначає:
- інтраназальні кортикостероїди;
- деконгестанти в дорослих пацієнтів (не більше 10 днів);
- фітотерапія;
- сольові назальні розчини.
АБ у цьому випадку також протипоказані.
Якщо наявні симптоми ГБРС, насамперед лікар первинної ланки повинен з’ясувати, який це епізод бактеріального РС за останній рік. Якщо випадків бактеріального РС протягом року було щонайменше 3, такий пацієнт скеровується на лікування до отоларинголога. В інших випадках розглядаються показання до призначення антибактеріальної терапії. До оториноларинголога такий хворий повинен бути скерований в разі неефективності антибіотикотерапії.
Лікар первинної ланки не має втрачати пильності щодо виникнення загрозливих симптомів, які свідчать про розвиток внутрішньоорбітальних або внутрішньочерепних риногенних ускладнень, а саме:
- періорбітальний набряк / еритема;
- зміщення очного яблука;
- двоїння в очах;
- офтальмоплегія;
- зниження гостроти зору;
- виражений одно- / двобічний біль голови;
- набряк у проєкції лобних пазух;
- симптоми менінгіту;
- неврологічні симптоми.
Які ж саме зміни відбулися в EPOS 2020 порівняно з EPOS 2012 щодо лікування ГРС?
У рекомендаціях EPOS 2012 (відповідно й у вітчизняних протоколах) було задекларовано доцільність призначення:
- АБ при ГБРС;
- топічних кортикостероїдів при ГПВРС;
- іригаційної терапії (ізотонічними розчинами) як симптоматична терапія при всіх формах ГРС;
- фітотерапії при вірусному та післявірусному РС.
Застосування деконгестантів було не рекомендовано (саме в цьому розділі є зміни).
Дослідження довели, що при ГВРС засоби цієї групи можуть мати незначний позитивний вплив на суб’єктивні відчуття закладеності носа в дорослих. При короткотривалому (до 10 днів) використанні деконгестанти не збільшують ризику побічних явищ у дорослих. Керівна група EPOS 2020 не може надати рекомендацій щодо застосування деконгестантів при ГПВРС (Fokkens W. J., Lund V. J., Hopkins C., Heltings P. W., Kern R., Reitsma S. et al., 2020). Отже, деконгестанти призначати можна, але лише при ГВРС і тільки дорослим пацієнтам. Слід розуміти, що це група препаратів, які не впливають на тривалість і тяжкість перебігу захворювання, а лише покращують якість життя пацієнта з вираженим набряком СО носа.
Також зміни стосуються фітотерапії. Так, фітопрепарати були включені в EPOS 2012, але з нижчим рівнем доказовості. За цей період проведено дослідження, накопичено знання і в EPOS 2020 фітотерапія увійшла з високим рівнем доказовості – 1b. Звичайно, це стосується конкретних лікарських рослин і конкретних лікарських засобів, а не дієтичних добавок або функціональних харчових продуктів.
Цікавим є те, що відбувся перерозподіл лікарських препаратів за етіопатогенетичними формами:
- при ГВРС довели свою ефективність препарати, що містять цинеол (евкаліптол) й Andrographis paniculata SHA‑10 (в Україні не зареєстрований як лікарський засіб);
- при ГПВРС рекомендовано Pelargonium sidoides і міртол;
- лише один препарат довів свою ефективність як при вірусному, так і при післявірусному РС – це фітоніринговий екстракт BNO 1016 – активна речовина препарату Синупрет® екстракт.
Перевагами Синупрету є можливість його застосування з першого дня захворювання, а також не змінювати призначення, якщо в пацієнта розвивається ГПВРС.
За даними рандомізованого подвійного сліпого дослідження з плацебо-контролем (Jund et al.), призначення Синупрету при ГВРС забезпечує прискорення ліквідації сипмтомів захворювання на 3,8 доби, а також значно (майже удвічі) знижує ризик розвитку ГПВРС.
У журналі Clinіcal Phytoscienes були опубліковані дослідження, які довели, що під час застосування препарату Синупрет при ГВРС у 5 разів зменшується частота трансформації вірусного РС у післявірусний.
При ГПВРС застосування Синупрету сприяло зменшенню необхідності призначати АБ на 28,5%, тобто зниженню тенденції до приєднання бактеріальної флори (Popovich V.I et al., 2017; 2018).
Гармонійно цей препарат відповідає і концепції відстроченого призначення АБ, яка полягає в обговоренні з пацієнтом або з батьками хворої дитини можливості призначення антибактеріальних засобів через 48 год після застосування базової терапії та за умови відсутності належного ефекту від неї. Ця методика є доцільною, коли є сумніви щодо бактеріальної етіології ГРС, а також підвищує прихильність до лікування й довіру до лікаря, особливо в педіатричній практиці.
Підготувала Наталія Нечипорук
Медична газета «Здоров’я України 21 сторіччя» № 21 (490), 2020 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...