Застосування ПОАК у пацієнтів із фібриляцією передсердь, яким проводяться планові оперативні втручання й інтервенційні процедури: практичні рекомендації EHRA (2021)
Навесні на сторінках журналу Europace (Steffel J. et al., 2021) опубліковано оновлені практичні настанови Європейської асоціації серцевого ритму (EHRA) щодо застосування пероральних антикоагулянтів (ПОАК), що не є антагоністами вітаміну К (АВК) (non-vitamin K antagonist oral anticoagulants / direct oral anticoagulants), у пацієнтів із фібриляцією передсердь (ФП). Раніше ми висвітлювали ключові положення цієї настанови й особливості застосування таких препаратів у пацієнтів із хронічною патологією печінки чи нирок, а в цьому огляді знайомимо читачів із практичними аспектами застосування ПОАК за потреби проведення пацієнтам із ФП планових хірургічних втручань та інтервенційних процедур.
Близько ¼ хворих, які отримують терапію антикоагулянтами, протягом 2 років після її початку потребують тимчасового припинення для проведення планового втручання. Окремі настанови щодо термінів переривання терапії ПОАК перед оперативними втручаннями чи інтервенційними процедурами видавалися різними товариствами, але узагальнити всі наявні рекомендації неможливо, тому спеціалістам сфери охорони здоров’я рекомендовано звіряти алгоритми, наведені в цій настанові, з відповідними рекомендаціями своєї країни, закладу охорони здоров’я та професійних товариств. Практична настанова EHRA мала забезпечити єдиний і максимально спрощений підхід, який можна було би широко застосовувати на практиці. Дані дослідження PAUSE (Perioperative Anticoagulant Use for Surgery Evaluation) і реєстри конкретних лікарських засобів надали додаткові докази того, що такий підхід може бути безпечним й ефективним при багатьох клінічних сценаріях, але водночас вони також засвідчили, що додаткова індивідуалізація лікування на підставі оцінки характеристик конкретного пацієнта може забезпечити подальше покращення його профілю безпеки.
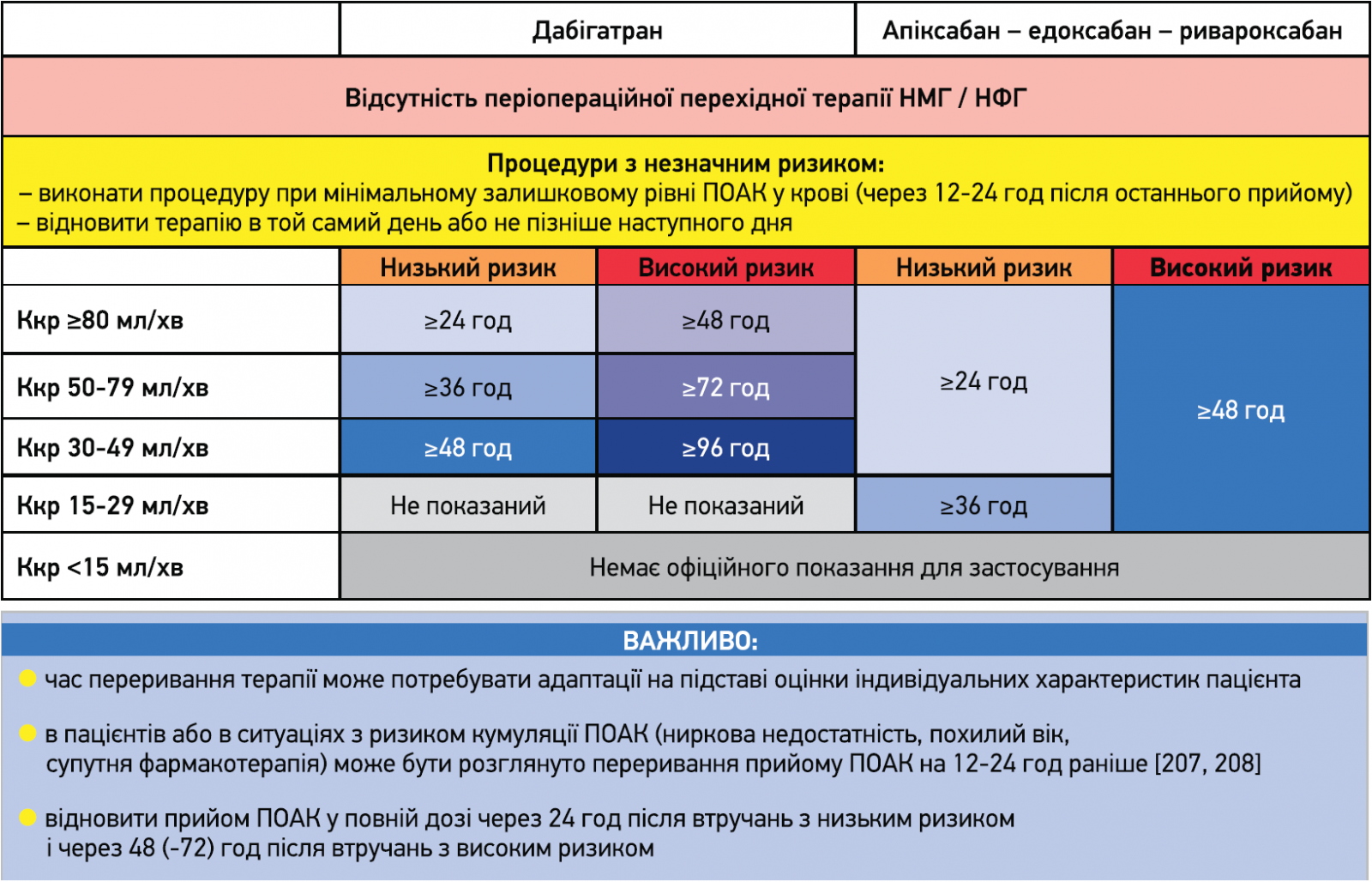
Інвазивні хірургічні втручання потребують тимчасового переривання прийому ПОАК, а велика кількість менш інвазивних процедур характеризується відносно низьким ризиком виникнення кровотечі та може виконуватися на тлі переривання терапії ПОАК на мінімальний термін або взагалі без її переривання (табл., рис. 1-3).
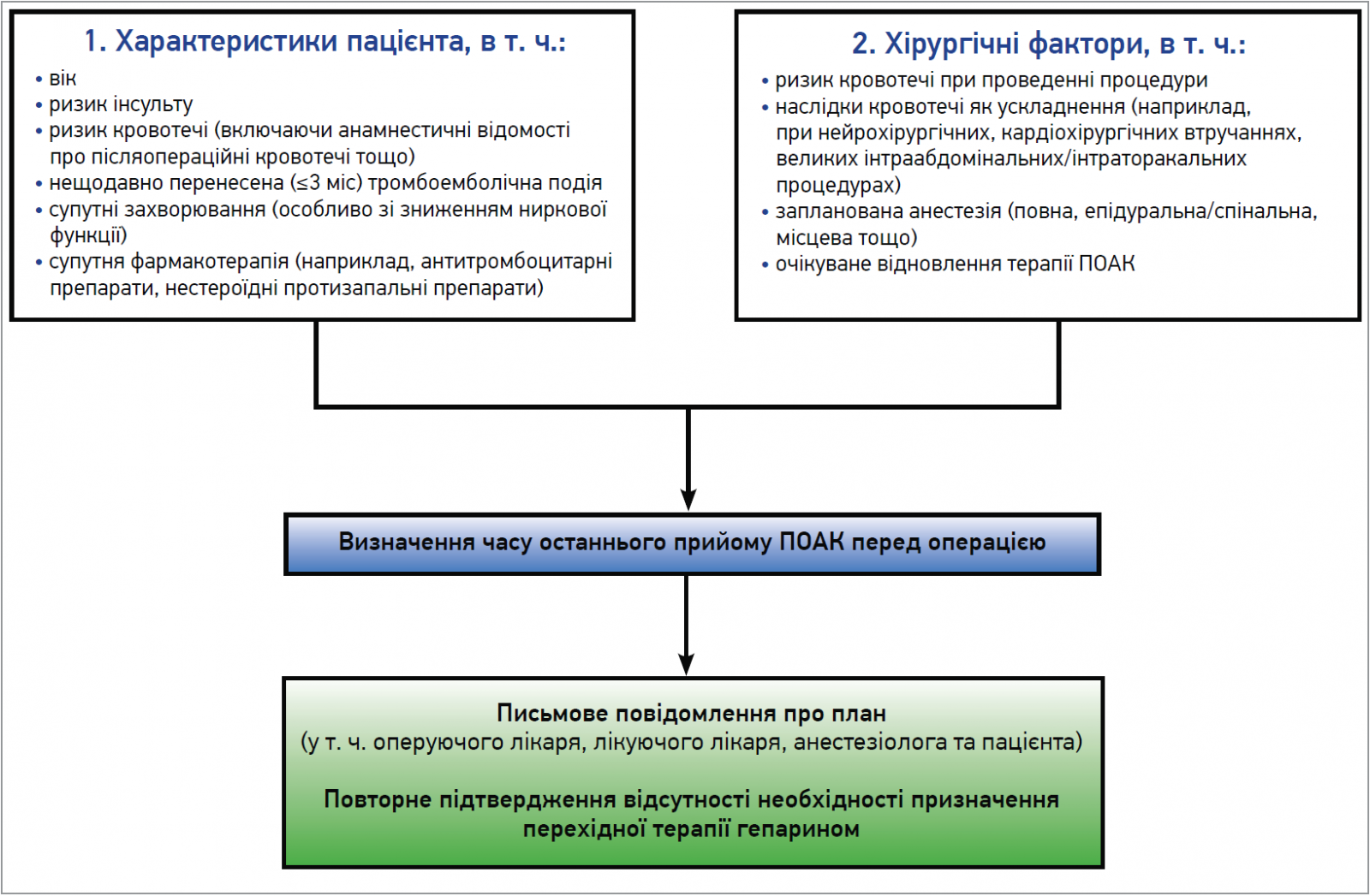
Рис. 1. Періопераційне ведення пацієнта, який отримує ПОАК
Рис. 2. Час останнього прийому ПОАК перед плановим втручанням
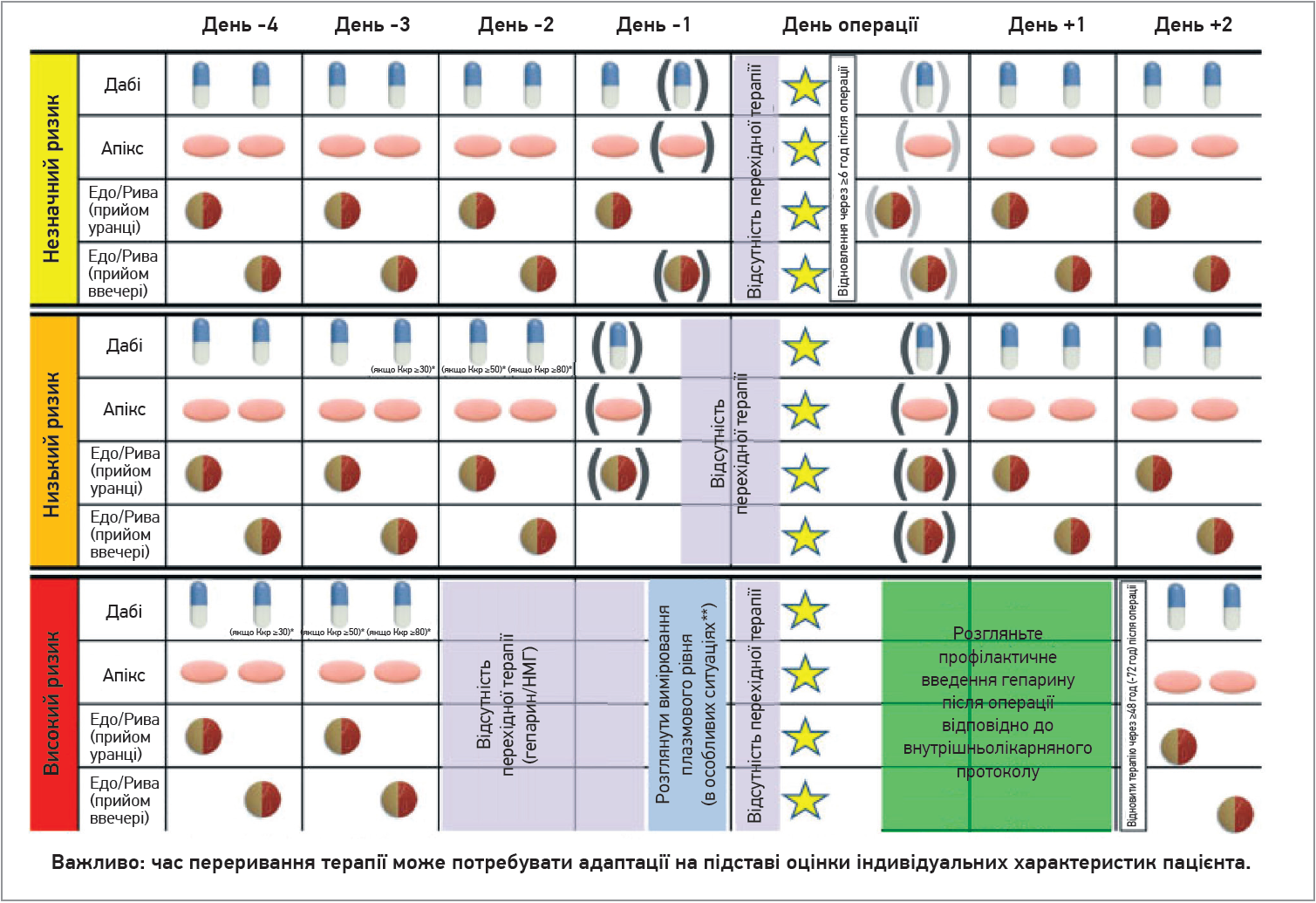
Рис. 3. Припинення та повторний початок терапії ПОАК при плановій операції
Примітки: жовта зірка — момент втручання/операції. У круглих дужках зазначено довільний (необов’язковий) перед-/післяопераційний прийом (особливо в пацієнтів без високого ризику кумуляції препарату / кровотечі). Розгляньте додатковий час (+24 год) переривання в ситуаціях, що, ймовірно, можуть спричинити підвищення плазмових рівнів (наприклад, маса тіла <50 кг, значущі взаємодії лікарських засобів);
* прийом цієї дози дабігатрану дозволено в разі, якщо Ккр перебуває в зазначеному діапазоні; якщо ні, варто пропустити цю дозу;
** розгляньте вимірювання плазмових рівнів у особливих ситуаціях, наприклад, у разі нейрохірургічних/кардіологічних операцій із найвищим ступенем ризику, тяжкого порушення ниркової функції, поєднання факторів, які зумовлюють схильність до підтримання вищих рівнів ПОАК у крові.
З метою профілактики інсульту при ФП ривароксабан необхідно приймати з їжею, що також слід ураховувати в післяопераційному періоді.
Утім, у разі прийняття рішення про те, коли саме припиняти та поновлювати прийом ПОАК, слід обов’язково брати до уваги характеристики пацієнта (вік, ризик інсульту, кровотечі в анамнезі, супутню фармакотерапію, функцію нирок тощо), а також хірургічні фактори. Отже, періоди переривання прийому ПОАК «за замовчуванням» можуть потребувати адаптації з огляду на індивідуальну оцінку співвідношення користі та ризику. Всі пацієнти, яким виконується планове втручання, а також особи, котрі здійснюють догляд за ними, та лікарі первинної ланки мають отримати письмове повідомлення із зазначенням очікуваної дати та часу його проведення, а також дати й часу останнього прийому ПОАК.
Лабораторні дослідження перед операцією або інвазивними процедурами
Вимірювання специфічних показників згортання крові перед хірургічною операцією або інвазивними процедурами дають змогу здійснити пряму оцінку залишкової концентрації препарату в крові; їх пропонується виконувати за втручань із високим ризиком або в разі втручань, за яких навіть незначна кровотеча може мати тяжкі наслідки. Хоча це й теоретично обґрунтовано, спеціалісти сфери охорони здоров’я повинні знати, що стратегія адаптації тривалості переривання терапії на підставі оцінки залишкових рівнів ПОАК не має проспективно підтверджених доказів щодо її клінічного впливу, включаючи визначення «безпечних» рівнів ПОАК для різних типів процедур. У дослідженні PAUSE пацієнти, яким виконували процедури з низьким ризиком, мали вищу ймовірність незначного (≥30 нг/мл) або помірного (≥50 нг/мл) підвищення рівнів ПОАК через коротші періоди переривання терапії цими препаратами. При проведенні процедур із високим ризиком із підвищенням рівнів ПОАК були асоційовані такі характеристики, як кліренс креатиніну (Ккр) <50 мл/хв, застосування стандартної (порівняно зі зниженою) дози ПОАК, маса тіла <70 кг і жіноча стать. У проспективному багатоцентровому дослідженні CORIDA (Concentration of Rivaroxaban, Dabigatran and Apixaban) із періопераційним підвищенням плазмових рівнів ПОАК асоціювалися Ккр <50 мл/хв і застосування певних антиаритмічних препаратів (аміодарону, верапамілу, дилтіазему). Проте ні в дослідженні PAUSE, ні у випробуванні CORIDA підвищені рівні ПОАК не були незалежними предикторами підвищеної ймовірності розвитку кровотечі. Отже, хоча оцінка залишкових рівнів ПОАК може бути доцільною в певних відібраних пацієнтів (особливо перед виконанням втручань із високим ризиком), вищеописаний («прив’язаний до часу») графік переривання прийому цих препаратів зазвичай є безпечним для більшості пацієнтів і при більшості процедур. Слід зазначити, що в разі переривання прийому ПОАК на >72 год імовірність збереження будь-якого залишкового рівня ПОАК є дуже низькою, що зазвичай виключає необхідність оцінки рівня ПОАК у крові (за винятком клінічних сценаріїв із дуже високим ризиком кумуляції препарату, наприклад, за серйозного зниження ниркової функції).
Час переривання терапії на підставі класифікації ризику кровотечі
Рекомендації щодо часу переривання терапії ПОАК, засновані на класифікації ризику розвитку кровотечі, узагальнено на рисунках 2, 3.
Перехідна терапія
Хворим, які отримують ПОАК, не рекомендується передопераційна перехідна терапія низькомолекулярним гепарином (НМГ) або нефракціонованим гепарином (НФГ), оскільки передбачуване послаблення антикоагулянтного ефекту дає змогу на короткий час належно припинити терапію ПОАК перед операцією. У пацієнтів, які отримують АВК, перехідна терапія гепарином/НМГ була асоційована з достовірно вищим ризиком масивної кровотечі під час припинення прийому оральних антикоагулянтів (ОАК), але не знижувала частоти тромбоемболічних подій. Аналогічно і для ПОАК перехідна терапія асоціюється з підвищеним ризиком кровотеч.
Попередній досвід застосування АВК свідчить, що є дуже мало ситуацій із високим ризиком, за яких може обговорюватися перехідна терапія; вони включають невідкладну операцію з високим ризиком кровотечі в пацієнтів із нещодавно перенесеною (≤3 міс) тромбоемболічною подією (включаючи інсульт, системну емболію чи венозний тромбоз / легеневу емболію) або у хворих, які перенесли таку подію під час попереднього адекватного переривання терапії ПОАК. У цих випадках як доповнення до тимчасового переривання прийому ПОАК на підставі рішення мультидисциплінарної команди в періопераційний період може бути оцінений перехід на застосування НФГ або низької дози дабігатрану (обидва – з можливістю швидкої відміни).
У пацієнтів із хронічною ішемічною хворобою серця монотерапія ПОАК є безпечною й ефективною та вважається стандартною при довгостроковому веденні. Проте під час переривання прийому ПОАК такі хворі (особливо з високим коронарним ризиком) можуть опинятися в зоні підвищеного ризику виникнення періопераційних кардіоваскулярних подій через відсутність будь-якої антитромботичної терапії. У випробуванні Perioperative Ischemic Evaluation 2 періопераційний прийом аспірину не знижував ризику інфаркту міокарда чи смерті, але підвищував ризик масивної кровотечі в 10 010 пацієнтів із ризиком судинних ускладнень (⅓ учасників мала судинне захворювання в анамнезі). Проте залишається незрозумілим, чи можна переносити ці результати на пацієнтів із дуже високим ризиком коронарних подій під час періопераційного переривання терапії ПОАК. На підставі рішення мультидисциплінарної команди можуть бути оцінені стратегія початку терапії аспірином у періопераційний період, виконання операції в умовах продовження застосування аспірину (з призупиненням прийому ПОАК) і відновлення терапії ПОАК у післяопераційному періоді (з припиненням терапії аспірином).
Відновлення терапії ПОАК після інвазивної процедури
Після процедури з негайним і повним гемостазом прийом ПОАК зазвичай можна відновити через 6-8 год після її завершення, але при деяких хірургічних втручаннях відновлення прийому антикоагулянту в повній дозі може бути асоційовано з ризиком кровотечі, який перевищує ризик пов’язаної з ФП емболії. У таких випадках можуть бути розглянуті післяопераційна тромбопрофілактика зі введенням НМГ у профілактичній дозі через 4-8 год після операції та відтермінування терапевтичної антикоагуляції за рахунок відкладення поновлення прийому ПОАК на ≥48-72 год. Аналогічно введення гепарину слід розглянути в пацієнтів, у яких пероральний прийом препарату є неможливим (у разі штучної вентиляції легень, післяопераційної нудоти та блювання, кишкової непрохідності тощо). Натомість немає даних щодо безпеки й ефективності післяопераційного застосування знижених доз ПОАК (що використовуються для профілактики венозної тромбоемболії після заміни кульшового/колінного суглоба) в пацієнтів із ФП, яким виконується хірургічна процедура.
Особливі міркування щодо процедур абляції при ФП
Катетерна абляція лівого передсердя – це втручання, пов’язане з ризиком великих кровотеч із ділянки паху, а також із ризиком серйозної кровотечі, спричиненої транссептальною пункцією (ТСП) і маніпуляціями/абляцією в лівому передсерді (хоча частота цих ускладнень наразі зменшується, особливо в центрах зі значним досвідом виконання таких процедур). З іншого боку, це втручання безпосередньо збільшує ризик тромбоемболічних ускладнень. У нещодавніх міжнародних консенсусних положеннях і настановах рекомендовано виконувати катетерну абляцію лівого передсердя без переривання антикоагулянтної терапії АВК (якщо пацієнт приймає АВК, цільове МНВ становить 2,0-2,5), оскільки така стратегія була асоційована з меншою частотою тромбоемболічних подій і меншою частотою кровотеч порівняно з перехідною терапією гепарином. Ефективність і безпеку безперервної терапії ПОАК порівняно з терапією АВК при проведенні абляції в пацієнтів із ФП оцінювали під час спеціально спланованих рандомізованих клінічних досліджень (РКД) із застосуванням апіксабану, дабігатрану, едоксабану та ривароксабану. Останню дозу ПОАК, призначених для прийому 1 р/добу (ривароксабан, едоксабан), рекомендувалося прийняти ввечері перед процедурою, тоді як останню дозу препаратів, призначених для прийому 2 р/добу (апіксабан, дабігатран), – уранці перед процедурою. Хоча в цих дослідженнях спостерігалася істотна варіабельність частоти оцінюваних подій у групі АВК, частота великих кровотеч була загалом меншою на тлі прийому ПОАК без збільшення частоти тромбоемболічних ускладнень. Нещодавній метааналіз результатів 29 досліджень за участю >12 тис. пацієнтів підтвердив меншу частоту кровотеч на тлі прийому ПОАК порівняно з прийомом АВК при аналогічній (низькій) частоті тромбоемболічних ускладнень. Загалом безперервна терапія ПОАК може вважатися безпечною й ефективною за проведення абляції в пацієнтів із ФП і, ймовірно, має бути оптимальним методом антикоагуляції у хворих, яким виконується ця процедура.
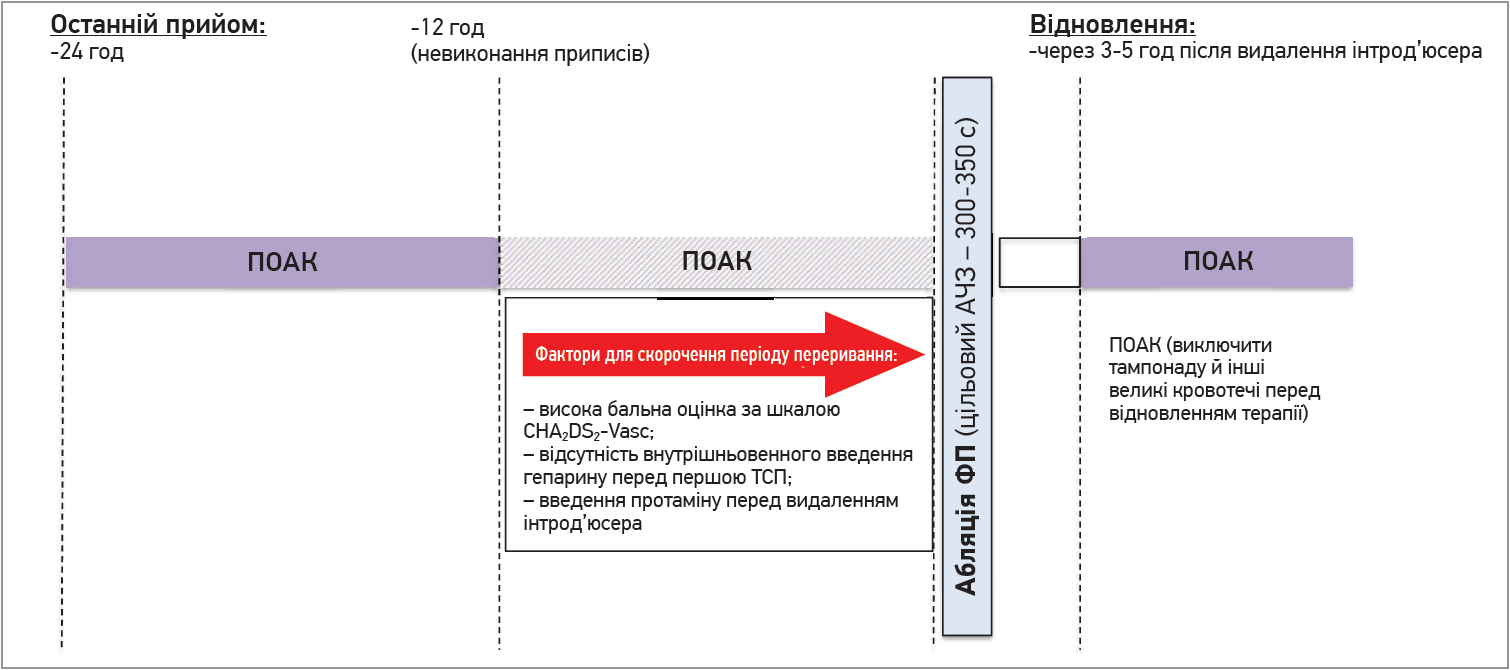
При застосуванні ПОАК, які приймають 1 р/добу (едоксабан і ривароксабан), може бути доцільним заздалегідь (наприклад, за 1 тиж перед втручанням) перейти на вечірній прийом препарату. Вибір між прийомом останньої дози ПОАК незадовго до процедури («справді безперервна» терапія) для препаратів із дозуванням 2 р/добу чи коротким періодом переривання терапії (коли останню дозу ПОАК приймають увечері перед процедурою) може залежати від низки факторів, включаючи ниркову функцію, рутинну практику введення гепарину перед першою ТСП і введення протаміну перед видаленням інтрод’юсера. Проте наразі відсутні дані РКД, у яких порівнювали би стратегії «справді безперервної» терапії ПОАК і «мінімального переривання» терапії ПОАК. У дослідженні RE-CIRCUIT усі 5 випадків масивної кровотечі в групі дабігатрану з’явилися в пацієнтів через ≤4 год (n=2) або через 4-8 год (n=3) від моменту останнього прийому цього препарату. Крім того, 19,6% усіх пацієнтів, які отримували дабігатран, останній раз приймали препарат за >8 год до процедури, що зумовило аналогічну тривалість переривання терапії, як і в ситуації прийому ПОАК 1 р/добу, коли останній раз препарат приймається ввечері перед процедурою. Отже, пропуск ранкової дози в день виконання абляції може бути допустимим варіантом за терапії тими ПОАК, які варто приймати 2 р/добу (рис. 4).
Рис. 4. Режим прийому ПОАК до та після абляції при ФП
Згідно з чинним експертним консенсусом і настановами рутинне виключення тромбозу лівого передсердя / вушка лівого передсердя (ВЛП) перед абляцією ФП рекомендується також у пацієнтів, які отримують лікування ПОАК, особливо у хворих, які надходять для проведення процедури без антикоагуляції.
Під час абляції потрібно внутрішньовенно ввести гепарин для досягнення активованого часу згортання (АЧЗ) 300-350 с. Для титрації дози гепарину в пацієнтів, які отримують лікування ПОАК, може бути доцільним використання таких самих цільових показників АЧЗ, як і у хворих, котрі отримують АВК.
Прийом ПОАК можна відновити через 3-5 год після видалення інтрод’юсера, якщо був встановлений адекватний гемостаз і виключений перикардіальний випіт.
Особливі міркування щодо операцій на серці
Припинення та відновлення прийому ПОАК у разі кардіохірургічних втручань
Планові кардіохірургічні втручання в пацієнтів, які отримують ПОАК, потрапляють до «червоної» категорії процедур із високим ризиком (частих кровотеч та/або кровотеч із високою клінічною значущістю). Отже, при їх проведенні застосовується стандартний час перерви в терапії ПОАК на 48 год, що відповідає рекомендаціям Європейської асоціації кардіоторакальної хірургії (EACTS). Однак у хворих із ризиком кумуляції ПОАК (наприклад, у пацієнтів похилого віку, осіб із хронічною хворобою нирок тощо) можуть бути розглянуті триваліші перерви (72-96 год). Якщо терапія ПОАК переривається на >72 год, імовірність збереження будь-якого залишкового рівня ПОАК є вкрай низькою, а це зазвичай виключає необхідність оцінки рівня ПОАК у крові (за винятком клінічних сценаріїв із дуже високим ризиком кумуляції препарату, наприклад, за серйозного зниження ниркової функції). Украй важливо зазначити, що пацієнтам, які отримують ПОАК і готуються до планової операції, не рекомендується передопераційна перехідна терапія НМГ.
У хворих, які отримують ПОАК і потребують термінової операції на серці (без можливості перервати лікування на вищезазначені інтервали часу), для стратифікації ризику може бути корисною оцінка плазмових рівнів ПОАК. У рекомендаціях EACTS пропонується використовувати плазмові рівні <30 нг/мл як граничні значення, нижче яких операції можуть виконуватися «безпечно», проте проспективні дані щодо результативності такого підходу наразі відсутні. Якщо під час вимірювання було отримано вищі значення й подальше очікування не є можливим, допустимим варіантом лікування може стати нейтралізація дабігатрану за допомогою використання його антагоніста – ідаруцизумабу. Наразі незрозуміло, чи є нейтралізація інгібіторів FXa за допомогою андексанету альфа настільки ж безпечною й ефективною в таких ситуаціях з огляду на його потенційний протромбогенний ефект, а також неспецифічний інгібувальний вплив на інші інгібітори FXa, включаючи НФГ (що може потребувати застосування прямого інгібітора тромбіну (аргатробан або бівалірудин) під час штучного кровообігу). З огляду на ці обмеження може бути рекомендована «нейтралізація» інгібітора FXa за допомогою концентрату протромбінового комплексу чи активованого концентрату протромбінового комплексу.
Після операції на серці оптимальний момент часу для відновлення прийому ПОАК залежить від низки факторів, включаючи адекватний гемостаз, а також будь-які додаткові втручання (планові та незаплановані). Профілактичне введення НФГ або НМГ рекомендується в початковому післяопераційному періоді через швидкий початок і завершення їхньої дії, а також оборотність; згодом рекомендується терапевтичне введення гепарину через 12-48 год після операції. Після підтвердження адекватного гемостазу та за відсутності планів проведення подальших втручань можна здійснити перехід із введення НФГ або НМГ на прийом ПОАК у придатних до цього пацієнтів (за винятком хворих, яким були виконані механічне протезування клапанів серця, імплантація біопротеза клапана чи пластика клапана).
Рішення щодо терапії ПОАК у разі втручань, які виконуються після операції на серці (включаючи введення грудного катетера, видалення тимчасових епікардіальних електродів кардіостимулятора)
Немає достовірних даних, на підставі яких можна було би рекомендувати найкращий алгоритм дій у разі проведення чи під час планування проведення втручань після операції на серці, включаючи видалення тимчасових епікардіальних електродів кардіостимулятора. У більшості клінічних сценаріїв може застосовуватися така сама схема, як і для втручань із «низьким ризиком кровотечі», тобто переривання терапії ПОАК на 24 год. Однак на тривалість переривання терапії ПОАК може впливати низка інших факторів, у т. ч. тромбоцитопенія, додаткова антитромбоцитарна терапія, супутня фармакотерапія, погіршення перебігу хронічної хвороби нирок тощо, тому може бути доцільним не розпочинати терапію ПОАК після операції на серці до видалення електродів для тимчасової кардіостимуляції або в разі, коли передбачається подальше виконання будь-якого іншого втручання (дренування плевральної порожнини тощо).
Застосування ПОАК у разі післяопераційної ФП
Післяопераційна ФП є типовим явищем після операції на серці; повідомляється, що частота її виникнення сягає 20-50%. У рекомендаціях Європейського товариства кардіологів (ESC) щодо ФП (розроблених у співпраці з EACTS, 2020) зазначено, що у хворих із ризиком інсульту при післяопераційній ФП, що вперше розвинулася після операції на серці, може розглядатися довгострокова терапія ОАК (клас рекомендації IIb, рівень доказів B), оскільки в них може бути істотно підвищений як короткочасний, так і довгостроковий ризик інсульту. Час початку терапії ОАК/ПОАК відповідає загальним вищеописаним принципам після кардіохірургічного втручання.
Застосування ПОАК у пацієнтів із ФП після імплантації біопротеза клапана чи пластики клапана
Під час 1-3 міс після імплантації біопротеза клапана чи пластики клапана в пацієнтів із ФП антикоагулянтами вибору традиційно були АВК. Після цього періоду допустимим варіантом лікування є призначення ПОАК, про що свідчать дані основних досліджень III фази, а також спеціально спланованого дослідження RIVER, результати якого свідчать про те, що пацієнти можуть отримувати лікування ПОАК навіть раніше після біопротезування клапана, але кількість хворих, рандомізованих для участі у дослідженні через <3 міс після операції, була невелика (n=95, на тлі прийому ривароксабану). Саме тому необхідні додаткові підтверджувальні дані, отримані в дослідженнях із застосуванням інших ПОАК.
ПОАК після аортокоронарного шунтування
Пацієнтам без ФП після аортокоронарного шунтування (АКШ) часто призначається подвійна антитромбоцитарна терапія (ПАТТ), оскільки вона асоціюється з покращенням прохідності венозного трансплантата і зниженням смертності. У хворих із супутньою ФП доцільною може бути комбінація одного антитромбоцитарного препарату (аспірину чи клопідогрелю) з ПОАК, але докази з РКД наразі недоступні. Комбінація ПАТТ із ПОАК видається небажаною через притаманний їй ризик кровотеч, але проспективних доказів щодо цього немає. Час початку терапії ПОАК після операції відповідає вищезазначеним принципам. Через 1 рік після АКШ прийом ПОАК може бути продовжений у режимі монотерапії (як і в інших пацієнтів із хронічним коронарним синдромом).
ПОАК після хірургічного лікування ФП ± закриття/видалення ВЛП
Згідно з рекомендаціями ESC щодо ФП (розробленими в співпраці з EACTS, 2020), після оперативного лікування ФП і закриття ВЛП довгострокова терапія ОАК рекомендується пацієнтам на підставі оцінки тромбоемболічного ризику за шкалою CHA2DS2-VASc, а не на підставі успіху процедури (немає даних РКД). Післяопераційний початок терапії ПОАК відповідає вищезазначеним загальним принципам.
Список літератури знаходиться в редакції.
За матеріалами: Steffel J. et al. 2021 European Heart Rhythm Association Practical Guide on the Use of Non-Vitamin K Antagonist Oral Anticoagulants in Patients with Atrial Fibrillation. Europace. 2021 Apr 25; euab065.
Переклала з англ. Вікторія Новікова
Медична газета «Здоров’я України 21 сторіччя» № 16 (509), 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....