Лікування інфекцій сечовивідних шляхів препаратом Канефрон® у Німеччині: ретроспективний аналіз бази даних*
Представлено реферативний огляд результатів дослідження з оцінки лікування препаратом Канефрон® гострого циститу або інфекцій сечовивідних шляхів (ІСШ). Зокрема, розглянуто ризики спорадичних рецидивних ІСШ, частих рецидивних ІСШ, тривалості зумовленої ІСШ тимчасової непрацездатності, додаткового призначення антибіотиків та ускладнень з боку нирок (пієлонефрит) порівняно зі стандартною антибіотикотерапією.
Ключові слова: гострий цистит, інфекції сечовивідних шляхів, антибіотикотерапія, Канефрон®.
У масштабах світової популяції ІСШ щороку уражають близько 150 млн людей [1]. Відповідно до чинних настанов Європейської асоціації урологів (EAU) [5], а також міждисциплінарних настанов Німецької асоціації наукових медичних товариств (AWMF S3) [6], антибіотики все ще вважаються варіантом терапії першої лінії при ІСШ, але у випадках гострого неускладненого циститу з легко або помірно вираженими симптомами слід розглянути можливість призначення засобів симптоматичної терапії, що не є антибіотиками.
Призначення лікарських засобів рослинного походження також вважається належним підходом до лікування ІСШ «без антибіотиків» [11, 12]. Одним із таких засобів, що затверджений для використання у 31 країні, є Канефрон®, який виявляє так звані багатоцільові властивості, у тому числі чинить спазмолітичну [14], сечогінну [15], антиоксидантну [16], антиадгезивну [17], протизапальну та знеболювальну [18] дію.
Метою даного дослідження було довести, базуючись на даних реальної клінічної практики, ефективність монотерапії препаратом Канефрон® у якості засобу симптоматичної терапії ІСШ за звичайних клінічних умов та підтвердити таким чином клінічні дані, отримані у раніше проведених інтервенційних дослідженнях. Отже, ми провели оцінку частоти призначень Канефрону (у вигляді препарату Канефрон® Н або Канефрон® УНО) у якості лікування після встановлення діагнозу гострого циститу або ІСШ, а також потреби в додатковому призначенні антибіотиків у порівнянні зі стандартною антибіотикотерапією. Ми також дослідили вплив монотерапії препаратом Канефрон® на спорадичні та часті рецидивні ІСШ, пієлонефрит та тривалість тимчасової непрацездатності, зумовленої ІСШ.
Матеріали та методи
Це ретроспективне когортне дослідження ґрунтувалося на інформації з бази даних «Аналізатор захворювань IMS®». До аналізу було включено амбулаторних пацієнтів у Німеччині, яким принаймні один раз було поставлено діагноз гострого циститу або ІСШ і призначено Канефрон® або стандартну антибіотикотерапію у період із січня 2016 року по червень 2019 року лікарем загальної практики, гінекологом або урологом. Дата першого діагнозу, задокументованого протягом цього періоду, вважалася індексною датою. Пацієнтів було розподілено на дві когорти: препарату Канефрон® та антибіотикотерапії; обидві когорти згодом порівнювали одна з одною.
Результати
Загалом були доступні для аналізу дані щодо 2320 пацієнтів, які отримували Канефрон®, та 158 592 пацієнтів, які отримували антибіотики. Пацієнти, які приймали Канефрон®, були значущо молодшими (51,3 (середня величина [СВ]: 19,9) проти 55,0 [СВ: 20,8] року) і мали дещо нижчий індекс коморбідності (1,6 проти 1,7), ніж пацієнти, яким було призначено антибіотики.
Більшість пацієнтів в обох когортах лікувалися у лікарів загальної практики (90,0% проти 80,7%).
Спорадичні рецидивні інфекції сечовивідних шляхів
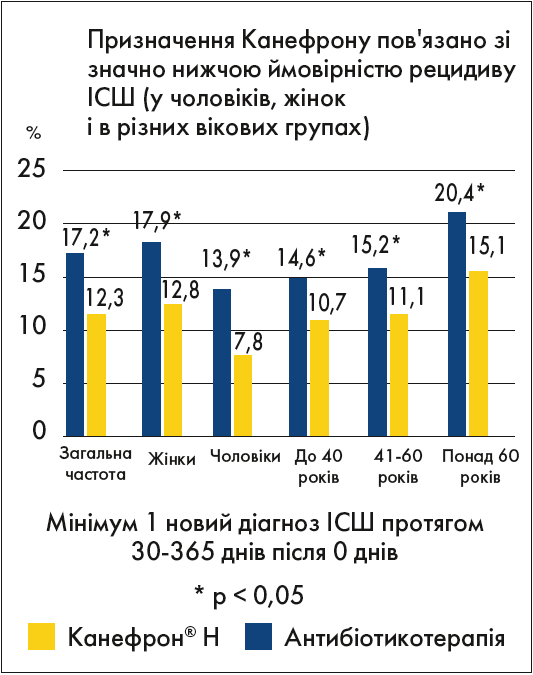
Протягом 30‑365 днів після індексної дати у 12,3% пацієнтів, яким призначався Канефрон®, та у 17,2% пацієнтів, яким призначалися антибіотики, було задокументовано принаймні один заново підтверджений діагноз ІСШ. Призначення Канефрону асоціювалося зі значущо нижчими шансами на принаймні один заново підтверджений діагноз ІСШ протягом 30‑365 днів після індексної дати (відношення шансів [ВШ] 0,66; 95% довірчий інтервал [ДІ] 0,58‑0,72; p<0,001) (рис. 1).
Рис. 1. Вплив призначення Канефрону на ризик рецидиву ІСШ
Частота рецидивних інфекцій сечовивідних шляхів
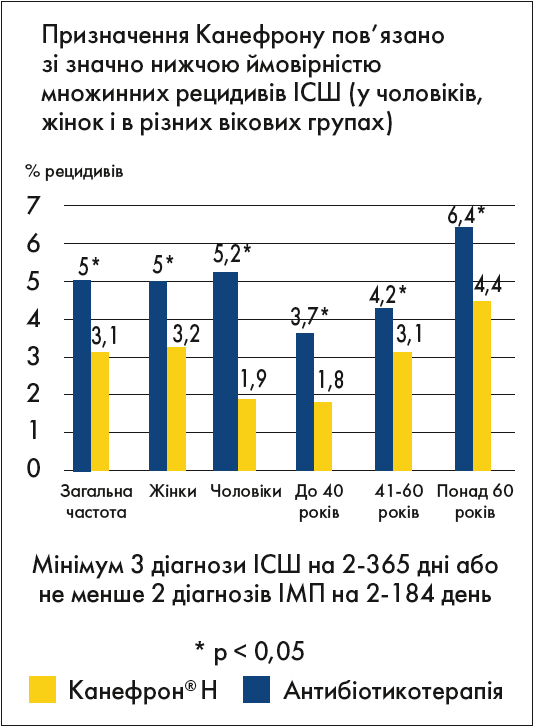
Наявність принаймні трьох діагнозів ІСШ, встановлених протягом 2‑365 днів із моменту встановлення первинного діагнозу, або наявність принаймні двох діагнозів ІСШ, встановлених протягом 2‑184 днів із моменту встановлення первинного діагнозу, було задокументовано у 3,1% пацієнтів, яким було призначено Канефрон®, та у 5,0% пацієнтів, яким було призначено антибіотики.
Призначення Канефрону асоціювалося зі значущо нижчими шансами появи частих рецидивних ІСШ (ВШ 0,601; 95% ДІ 0,49‑0,88; p<0,001) (рис.2).
Рис. 2. Вплив призначення Канефрону на ризик множинних рецидивів ІСШ
Тривалість тимчасової непрацездатності у зв’язку з інфекцією сечовивідних шляхів
Усього 16,9% пацієнтів, яким було призначено Канефрон®, та 18,2% пацієнтів, яким було призначено антибіотики, взяли щонайменше 3 дні лікарняного у зв’язку з ІСШ. Не спостерігалося значущого взаємозв’язку між призначенням Канефрону та вірогідністю того, що пацієнт візьме лікарняний (ВШ 0,99; 95% ДІ 0,86‑1,14; p=0,931).
Не було виявлено жодних відмінностей між когортами Канефрону та антибіотикотерапії: ВШ 1,01 (95% ДІ 0,85‑1,19; p=0,949) для терміну ≥7 днів; ВШ 1,04 (95% ДІ 0,86‑1,25; p=0,703) для терміну ≥10 днів, ВШ 1,06 (95% ДІ 0,86‑1,31; p=0,584) для терміну ≥14 днів.
Додаткове призначення антибіотиків після індексної дати
Протягом 31‑365 днів після індексної дати у 23,4% пацієнтів, яким було призначено Канефрон®, та у 32,8% пацієнтів, яким було призначено антибіотики, мало місце принаймні одне нове (повторне) призначення антибіотиків. Призначення Канефрону® асоціювалося зі значущо нижчими шансами призначення антибіотиків протягом 31‑365 днів після індексної дати (ВШ 0,57; 95% ДІ 0,52‑0,63; p<0,001).
Частота виникнення пієлонефриту
Протягом терміну до 3 років після індексної дати пієлонефрит виникав відносно рідко. Наявність пієлонефриту на початку було задокументовано у 1,6% пацієнтів із групи Канефрону та у 1,5% пацієнтів із групи антибіотикотерапії; за даними аналізу на підставі багатопараметричної регресії Кокса, жодного значущого взаємозв’язку не спостерігалося (ВШ 1,00; 95% ДІ 0,67‑1,48; p=0,954).
Обговорення
Представлені результати не є чимось неочікуваним, оскільки Канефрон® – це добре досліджений та затверджений до застосування лікарський засіб. Канефрон® не лише ефективний для лікування ІСШ, а й добре переноситься [31]. На відміну від антибіотиків цей лікарський засіб рослинного походження не чинить негативного впливу на мікробіоту кишечника порівняно з такими препаратами, як фосфоміцин або нітрофурантоїн [32].
У результаті дане дослідження виявило, що в реальних умовах Канефрон® вже застосовується у якості монотерапії для лікування ІСШ. Більше того, отримані результати вказують на те, що симптоматичне лікування препаратом Канефрон® у якості монотерапії є ефективним і безпечним. При застосуванні Канефрону частота виникнення спорадичних та частих рецидивів ІСШ була навіть значущо меншою порівняно з антибіотикотерапією.
Препарат Канефрон® варто розглядати як альтернативний засіб лікування, зокрема зважаючи на необхідність ширшого впровадження стратегії раціонального використання протимікробних препаратів.
* M. Höller et al. Лікування інфекцій сечовивідних шляхів препаратом Канефрон® у Німеччині: ретроспективний аналіз бази даних. Antibiotics 2021, 10, 685.
Тематичний номер «Акушерство, Гінекологія, Репродуктологія» № 4 (45) 2021 р.
СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
Чи варто змінювати свої харчові звички під час вагітності? Довкола цієї теми є багато суперечностей і рекомендацій, у яких легко заплутатися. Команда платформи доказової інформації про здоров’я «Бережи себе» спільно з лікарем-дієтологом Тетяною Лакустою з’ясували, чим раціон жінки в цей період особливий та на що слід звернути увагу. ...
Хронічний тазовий біль (ХТБ) є поширеним патологічним станом, який відзначається у жінок будь-якого віку і супроводжується сексуальною дисфункцією, емоційною лабільністю, аномальними матковими кровотечами, порушенням сечовипускання, розладами з боку кишечника тощо. Пацієнтки, які страждають на ХТБ, часто скаржаться на симптоми тривоги та депресії, що негативно позначається на їхній повсякденній активності, включаючи зниження працездатності та погіршення якості життя [1]. Сьогодні проблема ХТБ є економічним тягарем, пов’язаним із прямими або непрямими медичними витратами, які в середньому в різних країнах світу оцінюються у 4,9 млрд доларів на рік [2]. Раціональна фармакотерапія,спрямована на полегшення та контроль симптомів болю, є ключовою стратегією боротьби із ХТБ...
Дефіцит заліза є найпоширенішим патологічним станом у світі та однією з п’яти основних причин інвалідності. У той час як низький показник феритину у сироватці крові є діагностичною ознакою залізодефіциту, підвищений його рівень визначається як гострофазовий маркер, що може реєструватися при запальних станах уже в І триместрі вагітності. Відповідно до сучасних настанов, проведення рутинного скринінгу на залізодефіцит у невагітних та вагітних жінок за відсутності ознак анемії не рекомендоване. З огляду на останні літературні дані ця рекомендація має бути переглянута...
Наказ Міністерства охорони здоров’я України від 25.08.2023 № 1533 ...