Івабрадин: нові горизонти в лікуванні стабільної ішемічної хвороби серця та серцевої недостатності
Частота серцевих скорочень (ЧСС) є потужним предиктором смертності в здорових осіб, пацієнтів з ішемічною хворобою серця (ІХС) та хронічною серцевою недостатністю (ХСН). У численних епідеміологічних дослідженнях було продемонстровано зв’язок між підвищеною ЧСС й основними факторами кардіоваскулярного ризику, зокрема атеросклерозом, шлуночковими аритміями та дисфункцією лівого шлуночка. При стабільній стенокардії підвищена ЧСС є незалежним фактором ризику ішемічних коронарних подій, кардіоваскулярної смерті й раптової серцевої смерті, при ХСН – незалежним фактором ризику смерті від усіх причин, кардіоваскулярної смерті та госпіталізації через погіршення СН. Івабрадин – інгібітор If-каналів, перший препарат у своєму класі, що вибірково знижує ЧСС і в такий спосіб забезпечує полегшення симптомів, зниження ризику кардіоваскулярних подій і покращення якості життя пацієнтів.
Характеристика івабрадину
Івабрадин – специфічний ЧСС-знижувальний препарат із селективною дією на пейсмейкерну активність синоатріального вузла серця. Івабрадин чинить вибірковий вплив на синоатріальний вузол, не змінюючи час проведення імпульсів за внутрішньопередсердним, передсердно-шлуночковим і внутрішньошлуночковим провідними шляхами. На відміну від інших засобів, які зменшують ЧСС, івабрадин зберігає скоротливість міокарда (не має негативного інотропного ефекту) й діастолічну функцію та при цьому не впливає на електрофізіологічні параметри, метаболізм ліпідів і вуглеводів. Важливо, що івабрадин не знижує артеріальний тиск і не змінює периферичний судинний опір.
Головною фармакологічною особливістю івабрадину є його здатність дозозалежно знижувати ЧСС. У разі призначення препарату в рекомендованих дозах ступінь зниження ЧСС залежить від її вихідної величини та становить 10-15 уд./хв у спокої та при фізичному навантаженні.
Клінічне застосування івабрадину
Перші дослідження івабрадину були спрямовані на вивчення його здатності знижувати кількість нападів стенокардії в пацієнтів з ІХС. У дослідженні INITIATIVE було показано, що івабрадин і бета-блокатор (ББ) атенолол однаковою мірою знижують ЧСС і кількість нападів стенокардії порівняно з вихідним показником. При цьому переносимість фізичного навантаження в перерахунку на зниження ЧСС на 1 уд./хв була вдвічі кращою на тлі прийому івабрадину.
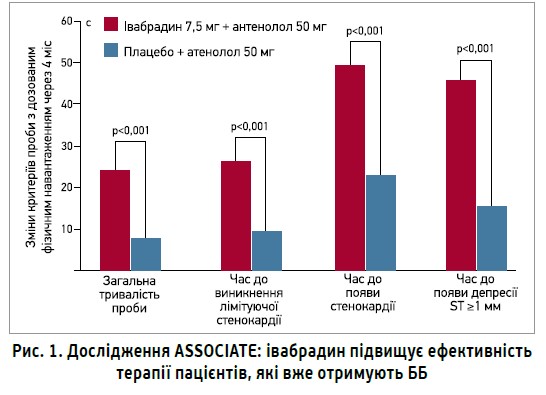 Різний механізм дії івабрадину та ББ дає змогу комбінувати їх й отримувати адитивний ефект щодо запобігання нападам стенокардії та розвитку небажаних ефектів. Зокрема, в дослідженні ASSOCIATE додавання івабрадину до атенололу в пацієнтів зі стабільною стенокардією значно покращувало переносимість фізичних навантажень (рис. 1).
Різний механізм дії івабрадину та ББ дає змогу комбінувати їх й отримувати адитивний ефект щодо запобігання нападам стенокардії та розвитку небажаних ефектів. Зокрема, в дослідженні ASSOCIATE додавання івабрадину до атенололу в пацієнтів зі стабільною стенокардією значно покращувало переносимість фізичних навантажень (рис. 1).
Ефективність івабрадину при стабільній стенокардії була підтверджена в широкій популяції пацієнтів у реальній клінічній практиці (дослідження REDUCTION) незалежно від тяжкості стенокардії та наявності супутніх захворювань.
Вплив івабрадину на кардіоваскулярну смертність
Вимірювання ЧСС є важливою складовою обстеження пацієнтів з ІХС та ХСН, і підвищена ЧСС має розглядатися в такому самому світлі, як й інші фактори ризику, як-от артеріальна гіпертензія, куріння, кардіальна дисфункція чи цукровий діабет. Підвищена ЧСС (>60 уд./хв) чинить прямі негативні ефекти не лише на ішемію міокарда, а й на прогресування атеросклерозу, шлуночкові аритмії та функцію лівого шлуночка. Івабрадин як селективний ЧСС-знижувальний препарат може застосовуватися в монотерапії (якщо ББ протипоказані чи погано переносяться) чи в комбінації з ББ із метою зниження кардіоваскулярної захворюваності та смертності.
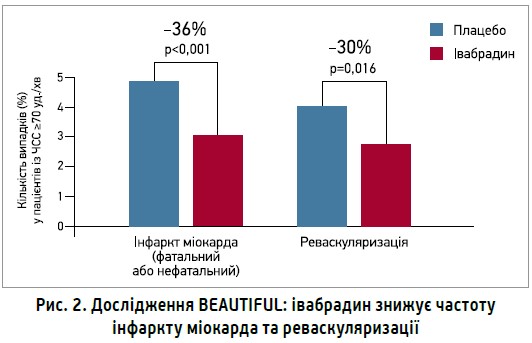 Івабрадин продемонстрував здатність покращувати кардіальні наслідки при стабільній ІХС і систолічній дисфункції лівого шлуночка в пацієнтів із ЧСС ≥70 уд./хв. У масштабному дослідженні BEAUTIFUL (n=10 917) у пацієнтів із вихідною ЧСС ≥70 уд./хв івабрадин забезпечив зниження ризику фатального й нефатального інфаркту міокарда на 36%, потреби в реваскуляризації – на 30%, частоти госпіталізації з приводу інфаркту міокарда чи нестабільної стенокардії – на 20% (рис. 2).
Івабрадин продемонстрував здатність покращувати кардіальні наслідки при стабільній ІХС і систолічній дисфункції лівого шлуночка в пацієнтів із ЧСС ≥70 уд./хв. У масштабному дослідженні BEAUTIFUL (n=10 917) у пацієнтів із вихідною ЧСС ≥70 уд./хв івабрадин забезпечив зниження ризику фатального й нефатального інфаркту міокарда на 36%, потреби в реваскуляризації – на 30%, частоти госпіталізації з приводу інфаркту міокарда чи нестабільної стенокардії – на 20% (рис. 2).
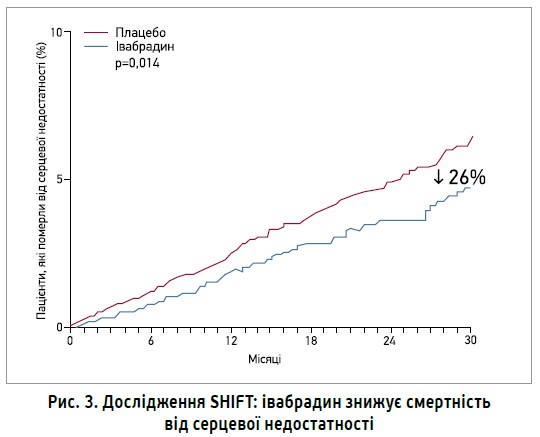
У дослідженні SHIFT івабрадин продемонстрував здатність покращувати серцево-судинні наслідки в тяжкої категорії кардіологічних хворих – у пацієнтів із ХСН і систолічною дисфункцією лівого шлуночка. Призначення івабрадину на додаток до стандартної терапії (пацієнти отримували інгібітори ангіотензинперетворювального ферменту (АПФ), ББ, діуретики, антагоністи альдостерону) забезпечило зниження ризику кардіоваскулярної смерті та госпіталізації з приводу прогресування СН на 18% (р<0,0001). Покращення результатів при лікуванні івабрадином ставало помітним уже через 3 міс від початку терапії та підтримувалося протягом усього дослідження в усіх підгрупах пацієнтів незалежно від віку, статі, етіології ХСН, вихідного класу за NYHA, наявності супутнього діабету або артеріальної гіпертензії. Аналіз вторинних кінцевих точок показав сильну тенденцію до зниження загальної смертності на 10% (р=0,092), значне зниження смертності від СН на 26% (р=0,014) і значне зниження госпіталізацій через погіршення СН на 26% (р<0,0001) (рис. 3). У цьому дослідженні брадикардія була причиною відміни івабрадину лише в 1% пацієнтів; це є надзвичайно низьким показником з огляду на те, що 89% хворих отримували ББ.
 Нові перспективи застосування івабрадину
Нові перспективи застосування івабрадину
Івабрадин може значно зменшувати симптоми в пацієнтів із невідповідною синусовою тахікардією. У нещодавньому дослідженні практично всі пацієнти з надмірною автономною активністю синусового вузла не мали симптомів на тлі терапії івабрадином; натомість більшість хворих, які не отримували препарат, страждали від симптомів (Kaczmarek K. et al., 2020).
У дослідженні W. Wu та співавт. (2019) вивчали ефективність раннього призначення івабрадину при вперше діагностованій гострій СН і супутній синусовій тахікардії в пацієнтів із запальною ревматичною хворобою. Лікування івабрадином супроводжувалося зниженням ЧСС у середньому зі 118 до 83 уд./хв, значним покращенням фракції викиду лівого шлуночка, зниженням рівня мозкового натрійуретичного пептиду та покращенням середньої оцінки за класифікацією NYHA (з 3,5 до 2,3) після 2 тиж терапії. Ці результати свідчать, що в пацієнтів з уперше діагностованою гострою СН раннє призначення івабрадину є безпечним і може покращувати серцеву функцію.
Висновки
- Підвищена ЧСС у спокої є фактором ризику кардіоваскулярних подій як у загальній популяції, так і в пацієнтів з ІХС та ХСН.
- Івабрадин селективно й дозозалежно знижує ЧСС, зберігаючи скоротливу здатність міокарда й діастолічну функцію, не змінює електрофізіологічні параметри, артеріальний тиск і периферичний опір судин, не чинить негативного впливу на метаболізм вуглеводів і ліпідів.
- У масштабних клінічних дослідженнях за участю пацієнтів зі стабільною стенокардією та ХСН доведено здатність івабрадину зменшувати симптоми, покращувати якість життя та позитивно впливати на прогноз захворювання за сприятливого профілю безпеки й переносимості.
Довідка «ЗУ»
«Гедеон Ріхтер», починаючи з 1954 року, – одна з перших зарубіжних фармацевтичних компаній, препарати котрої стали доступні широким верствам населення України та фахівцям охорони здоров’я в їхній повсякденній практиці. Віднедавна в Україні представлено препарат Раєном – івабрадин виробництва «Гедеон Ріхтер».
Зареєстрованими показаннями для призначення лікарського засобу Раєном є:
- симптоматичне лікування хронічної стабільної стенокардії в дорослих пацієнтів із нормальним синусовим ритмом і ЧСС ≥70 уд./хв у монотерапії (за наявності протипоказань чи обмеження до застосування ББ) або в комбінації з ББ (у разі неадекватного контролю при використанні оптимальної дози ББ);
- зниження ризику кардіоваскулярних подій у дорослих пацієнтів із симптомною ХСН, синусовим ритмом і ЧСС ≥70 уд./хв.
Раєном доступний у формі таблеток, вкритих оболонкою, що містять 5 або 7,5 мг івабрадину, з можливістю поділу таблетки 5 мг на дві рівні частини. Це дає лікарям змогу легко підібрати необхідну дозу та корегувати її під час терапії, гнучко змінювати дозування залежно від клінічної ситуації. Зручна блістерна упаковка дає можливість пацієнтам легко здійснювати візуальний контроль дотримання режиму прийому препарату, що мінімізує кількість пропусків і покращує комплаєнс. Важливо, що доступна ціна Раєному дає змогу здійснювати тривалу ЧСС-знижувальну терапію препаратом європейської якості та в такий спосіб максимізувати лікувальні ефекти.
Список літератури знаходиться в редакції.
За матеріалами статті: Gammone M., Riccioni G., D’Orazio N.
Ivabradine: a new frontier in the treatment of stable coronary artery
disease and chronic heart failure. Clin. Ter. 2020; 171 (5): e449-453.
Підготував Олександр Гладкий
Медична газета «Здоров’я України 21 сторіччя» № 3 (496), 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




