Особливості ведення пацієнтів похилого віку із фібриляцією передсердь
Фібриляція передсердь (ФП) – найчастіше порушення серцевого ритму. Одним із руйнівних ускладнень ФП є інсульт, ризик якого зростає з віком. Лікування ФП пов’язане зі значними труднощами у пацієнтів старшої вікової групи, оскільки це неоднорідна популяція, що характеризується можливими коморбідностями, поліпрагмазією та соціальними факторами, які потрібно враховувати. У межах ХІ Науково-практичної конференції Асоціації аритмологів України, що відбулася цьогоріч у травні, провідні фахівці у галузі кардіології поділилися своїми міркуваннями із приводу особливостей ведення літніх хворих на ФП.
Від чого ще важливо захистити літнього пацієнта із ФП окрім інсульту?
 Професор кафедри пропедевтики внутрішніх хвороб Одеського національного медичного університету, д. мед. н., професор Денис Михайлович Себов зазначив, що частка популяції пацієнтів віком від 80 років зростає швидше, ніж інші когорти та у 2050 р. становитиме 4,4% (Zathar et al., 2019). Саме для осіб старечого віку характерний високий ризик розвитку ФП, на яку страждають близько 20% після 80 років. Отже, пацієнти старшої вікової групи потребують профілактики інсульту та мають показання для проведення антикоагулянтної терапії (Hindricks et al., 2020). При цьому питання безпеки виходять на перший план через ризик кровотеч та наявність коморбідної патології.
Професор кафедри пропедевтики внутрішніх хвороб Одеського національного медичного університету, д. мед. н., професор Денис Михайлович Себов зазначив, що частка популяції пацієнтів віком від 80 років зростає швидше, ніж інші когорти та у 2050 р. становитиме 4,4% (Zathar et al., 2019). Саме для осіб старечого віку характерний високий ризик розвитку ФП, на яку страждають близько 20% після 80 років. Отже, пацієнти старшої вікової групи потребують профілактики інсульту та мають показання для проведення антикоагулянтної терапії (Hindricks et al., 2020). При цьому питання безпеки виходять на перший план через ризик кровотеч та наявність коморбідної патології.
Водночас когорту коморбідних пацієнтів віком ≥75 років із неклапанною ФП (нФП) досить добре вивчено. Зокрема, її частка у дослідженні RE-LY становила 40%, ARISTOTLE та ROCKET AF – 31 та 44% відповідно (Connolly et al., 2009; Granger et al., 2011; Patel et al., 2011). Загалом застосування прямих оральних антикоагулянтів (ПОАК) було проаналізоване у понад 27 тис. хворих віком від 75 років.
Інсульт та системна емболія (СЕ) можуть бути успішно попереджені за допомогою ПОАК. Зокрема, ефективність ривароксабану (Ксарелто®) доведено у рандомізованих дослідженнях та підтверджено роками реальної практики. У хворих віком ≥75 років встановлено, що кількість подій на 100 пацієнто-років була більшою на тлі приймання варфарину порівняно із Ксарелто®. Так, частота інсульту та СЕ при застосуванні варфарину становила 2,9, тоді як Ксарелто® – 2,3, фатальних кровотеч – 0,6 та 0,3 відповідно, внутрішньочерепних крововиливів – 0,8 і 0,7 відповідно (Halperin et al., 2014).
У клінічному дослідженні ROCKET AF препарат Ксарелто® продемонстрував зниження ризику інсульту та СЕ у літніх пацієнтів на 21% (середній вік – 73 роки). Натомість у реальній клінічній практиці було виявлено ще більшу ефективність: у хворих із середнім віком 84 роки на тлі застосування Ксарелто® спостерігалося зменшення імовірності інсульту та СЕ на 39% (Coleman et al., 2019). Що стосується ослаблених пацієнтів із середнім віком 85 років, цей показник знизився на 32% (Martinez et al., 2018).
Своєю чергою, відповідно до засад безпеки, при проведенні профілактики інсульту в осіб із нФП необхідно завжди враховувати ризик кровотеч.
У послідовному обсерваційному проспективному когортному дослідженні SAFIR-AC було вивчено ймовірність розвитку кровотечі при застосуванні Ксарелто® та антагоністів вітаміну К (АВК) серед французьких пацієнтів віком ≥80 років із нФП; середній бал за шкалою CHA2DS2-VASc становив 4,6, HAS-BLED – 2,1 (Hanon et al., 2020). Вибірка включала 908 хворих із 33 геріатричних центрів, які нещодавно розпочали лікування АВК у період з вересня 2011 р. по вересень 2014 р., та 995 пацієнтів, що нещодавно стали отримувати ривароксабан із вересня 2014 р. по вересень 2017 р. Пацієнти перебували під наглядом 12 місяців. Річні ризики серйозних, внутрішньомозкових, шлунково-кишкових кровотеч, ішемічного інсульту та смерті від усіх причин порівнювали між хворими на лікуванні Ксарелто® та тими, хто отримував АВК, зі збігом оцінок схильності та моделями Кокса.
Було встановлено, що основний ризик кровотечі виявився значно нижчим серед хворих, які застосовували Ксарелто® (7,4/100 пацієнто-років), порівняно з такими групи АВК (14,6/100 пацієнто-років). Внутрішньомозкова кровотеча також траплялася рідше в осіб при терапії Ксарелто® (1,3/100 пацієнто-років), ніж з-поміж тих, хто отримував АВК (4,0/100 пацієнто-років).
Таким чином, менша ймовірність кровотечі в пацієнтів ≥80 років із нФП була значною мірою зумовлена нижчим ризиком внутрішньомозкової кровотечі. При цьому переваги були виразнішими на тлі застосування Ксарелто®, ніж АВК для профілактики інсульту.
Як зауважив спікер, імовірність розвитку інсульту зростає в осіб із хронічною хворобою нирок (зниження кліренсу креатиніну на кожні 10 мл/хв спричиняє підвищення ризику інсульту на 12%), тому вкрай важливо забезпечити надійний захист (Olesen et al., 2011).
Відомо, що у пацієнтів із ФП терапія АВК може призводити до прогресування порушення функції нирок, тому застосування ПОАК замість АВК можна вважати певною нефропротекцією. Відповідно до субаналізу результатів дослідження ROCKET AF, нижчий ризик інсульту/СЕ в осіб із прогресуючим порушенням функції нирок (n=3320) спостерігався на тлі терапії препаратом Ксарелто® порівняно з АВК (варфарином).
Пацієнти із ФП часто приймають кілька препаратів. Встановлено, що ризик інсульту та СЕ був достовірно нижчий у хворих, які застосовували Ксарелто® порівняно з АВК, навіть серед тих, хто отримував ≥5 ліків (Piccini et al., 2016).
За словами Дениса Михайловича, окрему проблему представляє прихильність до лікування у пацієнтів із деменцією. Особам похилого віку із ФП украй важко виконувати вказівки щодо використання варфарину та контролювати міжнародне нормалізоване відношення (МНВ), особливо в умовах самоізоляції, що може призвести до небажаних наслідків. Своєю чергою календарна упаковка та режим дозування Ксарелто® один раз на добу можуть допомогти хворим на ФП дотримуватися рекомендацій щодо лікування без допомоги і контролю з боку родичів. До того ж терапія Ксарелто® не потребує контролю МНВ.
Таким чином, згідно з настановою Європейського товариства кардіологів (ESC), пацієнтам із ФП слід надавати перевагу ПОАК перед АВК (І, А) (Hindricks et al., 2020).
Розгляд клінічного випадку
Завідувач кафедри кардіології Національного університету охорони здоров’я України імені П.Л. Шупика (м. Київ), д. мед. н., професор Марина Миколаївна Долженко представила до уваги присутніх цікавий клінічний випадок.
Пацієнтка Н., 77 років.
Скарги. Нестабільність артеріального тиску (АТ) – підвищення до 180/100 мм рт. ст., звичні межі – 140‑150/80 мм рт. ст., загальна слабкість, набряки ніг, шум у вухах, головний біль, запаморочення (особливо при різкій зміні положення тіла), нестійкість при ходьбі (ходить із паличкою). Артеріальна гіпертензія (АГ) протягом 15 років, інфаркт міокарда (ІМ) – 2014 р., хронічна серцева недостатність (ХСН) 2А ст., ІІ функціонального класу за критеріями Нью-Йоркської асоціації серця (NYHA).
Під час проведення холтерівського моніторування виявлено п’ять епізодів ФП (максимум – 25 хв).
Терапія на час звернення. Пацієнтка приймала 25 мг 2 р/добу карведилолу, 10 мг/добу раміприлу, 25 мг/добу еплеренону, 75 мг/добу клопідогрелю, 20 мг/добу аторвастатину, ацетилсаліцилову кислоту (АСК).
Прихильність до лікування. Через велику кількість ліків на свій розсуд хвора робить перерви на тиждень у прийманні клопідогрелю та аторвастатину.
Відповідно до клінічних факторів ризику інсульту, транзиторної ішемічної атаки та СЕ за шкалою CHA2DS2-VASc, пацієнтка має 6 балів, отже, ризик інсульту становить майже 20% (рисунок).
Рисунок. Оцінка ризику інсульту, ТІА та СЕ за шкалою CHA2DS2-VASc
Примітка: Адаптовано за Kirchhof et al., 2016.
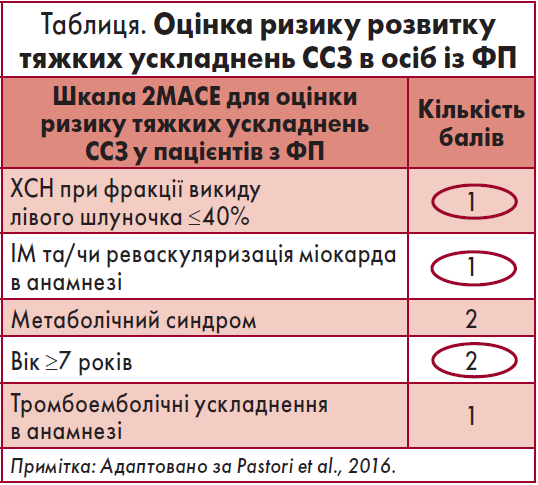
Своєю чергою за шкалою 2МАСЕ для оцінки ризику розвитку тяжких ускладнень серцево-судинних захворювань (ССЗ) хвора має 4 бали, тоді як ≥3 балів свідчать про високу ймовірність виразних проявів ССЗ в осіб із ФП (таблиця).
Отже, похилий вік є важливим фактором ризику розвитку коронарних подій у хворих на ФП.
Враховуючи вищевикладене, пацієнтка має дуже високий ризик інсульту та атеротромботичних ускладнень і серцево-судинної смерті, а отже, має показання для призначення антикоагулянтної терапії.
За даними метааналізу чотирьох ключових рандомізованих клінічних досліджень щодо вивчення застосування ПОАК у 6206 пацієнтів із ФП, значна частка смертей була зумовлена ускладненнями захворювань серця (46%), а не інсультами/СЕ (5,74%) або кровотечами (5,64%) (Gоmez-Outes et al., 2016). Натомість Ксарелто® асоційований із нижчим відносним ризиком розвитку ІМ порівняно з варфарином та іншими ПОАК.
В метааналізі 28 рандомізованих клінічних випробувань (n=196761) оцінювали серцево-судинну безпеку при тривалому лікуванні ПОАК щодо ймовірності виникнення ІМ, великих кровотеч та смертності. Ксарелто® корелював зі зниженням відносного ризику ІМ на 21% порівняно із плацебо та на 31% – із дабігатраном (Kupo et al., 2020).
Окрім того, лекторка зазначила, що було виявлено тенденцію щодо менш регулярного застосування ліків пацієнтами віком після 75 років. Хворі на ФП схильні забувати приймати таблетки, що особливо явно простежується у старечому віці (97%) порівняно із середнім (78,4%). Отже, особливої уваги потребує прихильність пацієнта до терапії, оскільки вона безпосередньо впливає на ефективність профілактики інсульту при ФП. Клініцисти зобов’язані інформувати хворих про переваги/ризики, пов’язані з різними терапевтичними підходами, як дотримуватися режиму лікування, а також про вплив комплаєнсу та його наслідки.
Своєю чергою режим дозування Ксарелто® один раз на добу може сприяти покращенню прихильності та, як наслідок, – ефективності терапії, адже зазвичай пацієнти віддають перевагу використанню препарату один раз на добу порівняно із дворазовим прийманням. Водночас незадовільне дотримання схеми застосування ПОАК асоційоване з високою частотою інсультів, зокрема, у пацієнтів із кількістю балів за шкалою CHA2DS2-VASc ≥2 (Yao et al., 2016; Wilke et al., 2019).
Лікування. Пацієнтці Н. було призначено 25 мг 2р/добу карведилолу, 10 мг/добу раміприлу, 25 мг/добу еплеренону, 20 мг/добу Ксарелто® (кліренс креатиніну – 62 мл/хв за формулою Кокрофта – Голта), 20 мг/добу аторвастатину.
Висновки
Відповідно до рекомендацій ESC, доцільно застосовувати комплексний підхід до лікування пацієнтів із ФП, беручи до уваги наявність супутніх захворювань, кращий контроль симптомів та прихильність до терапії (ESC, 2020). При призначенні антикоагулянтної терапії слід враховувати результати рандомізованих клінічних досліджень у відповідній популяції хворих як із високою імовірністю розвитку тромботичних подій, так і ризику кровотечі. Слід зазначити, що в осіб із ФП похилий вік є важливим фактором ризику коронарних подій. У літніх пацієнтів ефективність терапії Ксарелто® доведено у рандомізованих дослідженнях та підтверджено роками реальної клінічної практики.
За даними масштабних метааналізів, застосування Ксарелто® асоційоване зі сприятливим профілем щодо ризику розвитку ІМ. Режим приймання препарату один раз на добу може сприяти поліпшенню прихильності до лікування порівняно із дворазовим використанням, зокрема у пацієнтів похилого віку.
Підготувала Олександра Демецька
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (77) 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....