Порівняльна оцінка профілю безпеки пероральних антикоагулянтів прямої дії в реальних клінічних умовах
Фібриляція передсердь (ФП) являє собою найчастішу аритмію, поширеність якої з віком зростає. ФП спостерігається переважно в пацієнтів із наявними серцево-судинними захворюваннями, цукровим діабетом або хронічною хворобою нирок (ХХН). Терапевтичний підхід зазвичай передбачає застосування пероральних антикоагулянтів з метою запобігання найнебезпечнішим ускладненням ФП, як-то тромбоемболія та ішемічний інсульт. Завдяки появі пероральних антикоагулянтів прямої дії, або прямих оральних антикоагулянтів (ПОАК) у клінічній практиці рівень профілактики та лікування тромбоемболії поліпшився. Проте на сьогодні бракує доказів випробувань прямого порівняння ефективності й безпеки різних ПОАК, а висновки проведених досліджень суперечливі та незадовільні. Тож C. Lavalle et al. вирішили проаналізувати потенційні побічні ефекти на тлі лікування ПОАК у реальних умовах. Пропонуємо до вашої уваги огляд цього дослідження, результати якого розміщені онлайн у виданні Cardiorenal Medicine у квітні 2020 р.
До появи ПОАК єдиним доступним методом фармакотерапії при ФП були антагоністи вітаміну К (АВК) (Gómez-Outes et al., 2012). Хоча ці препарати мають безсумнівну клінічну ефективність, вони пов’язані зі значними обмеженнями, такими як необхідність частого моніторингу рівня згортання крові для корегування терапевтичної дози, взаємодія з різними продуктами харчування та ліками тощо (Shameem, Ansell, 2013). Крім того, у пацієнтів групи ризику, приміром із ХХН, на тлі лікування АВК особливо високий ризик розвитку серйозних геморагічних ускладнень (Heine et al., 2018).
Клас препаратів ПОАК включає чотири молекули: дабігатран (інгібітор тромбіну), ривароксабан, апіксабан та едоксабан (прямі інгібітори активованого фактора X) (Weitz et al., 2012). За результатами, отриманими в різних клінічних реєстраційних випробуваннях, ці ПОАК мають сприятливий профіль співвідношення користі й ризику з точки зору ефективності та безпеки (Giugliano et al., 2013; Pirlog et al., 2019). Саме тому в сучасних міжнародних рекомендаціях вони розглядаються як терапія першої лінії у пацієнтів із ФП (без значного ураження мітрального клапана та без механічного клапана серця) на відміну від АВК (клас рекомендації I, рівень доказовості A) (Kirchhof et al., 2016; Heidbuchel et al., 2017).
Однак на основі клінічних реєстраційних досліджень виконати будь-яке порівняння різних ПОАК щодо ефективності та безпеки неможливо через значну гетерогенність популяцій пацієнтів (Camm et al., 2018). Окрім того, учасники, залучені у такі випробування, та хворі в рутинній клінічній практиці дещо різняться. З цієї причини наразі значну увагу приділено результатам обсерваційних досліджень, які базуються на доказах, отриманих у реальних умовах (Mahajan, 2015; Coppens, 2017).
Аналіз даних доступних обсерваційних досліджень показав загальну тенденцію до зниження частоти серйозних кровотеч у пацієнтів, що отримували ПОАК. Як приклад, у нещодавньому дослідженні, проведеному в реальних умовах за участю пацієнтів із ФП та ХХН 3Б‑4 стадії, вивчали ефект ПОАК порівняно з варфарином (n=247 та n=100 відповідно). Було чітко показано, що застосування ривароксабану в «нирковій» дозі 15 мг/добу асоціювалося з чистою клінічною користю як з точки зору ефективності, так і безпеки (Di Lullo et al., 2018).
Метою ретроспективного описового дослідження C. Lavalle et al. (2020) було проаналізувати потенційні несприятливі явища (НЯ) на тлі лікування ПОАК у щоденній клінічній практиці в італійській когорті хворих із застосуванням індексу ризику (ІР), пов’язаного з окремими молекулами (Uguccioni et al., 2018).
Матеріали й методи
Як джерела інформації автори використовували дані Італійської асоціації лікарських засобів (AIFA), Системи побічних реакцій ліків (RAM) та Національної мережі фармаконагляду (RNF). Були проаналізовані звіти щодо НЯ, пов’язаних із ПОАК, які призначають у рутинній клінічній практиці. На основі цієї інформації автори визначали ІР як співвідношення між серйозними НЯ та застосуванням активної речовини. Чим ближче значення ІР до нуля, тим кращі показники безпеки препарату.
Аналіз НЯ на тлі терапії ПОАК проводили протягом 2013‑2018 рр. з акцентом на даних останніх років.
Результати
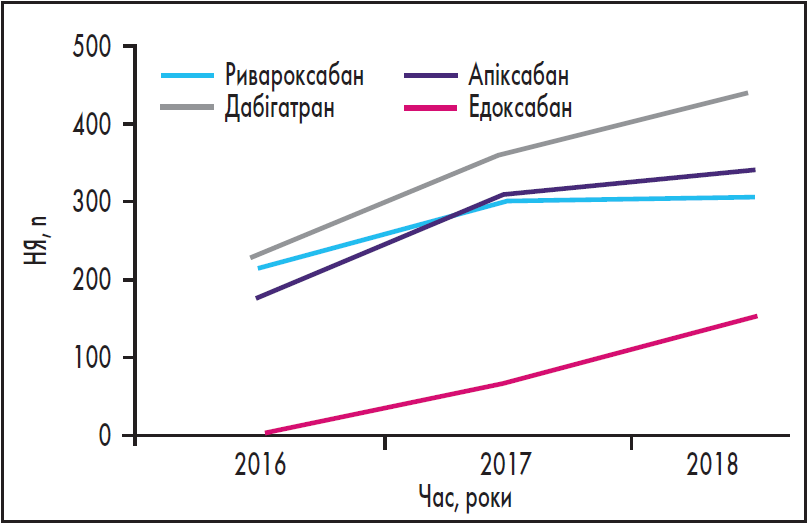
У період з 2016 по 2018 рр. ривароксабан показав найменше збільшення відсотка серйозних НЯ порівняно з іншими молекулами (рис. 1). Різницю отримували шляхом обчислення відсоткового співвідношення між НЯ при застосуванні кожного препарату та загального класу.
Рис. 1. Кількість серйозних НЯ, зареєстрованих із 2016 по 2018 рр.
Примітка: Адаптовано за AIFA (2018).
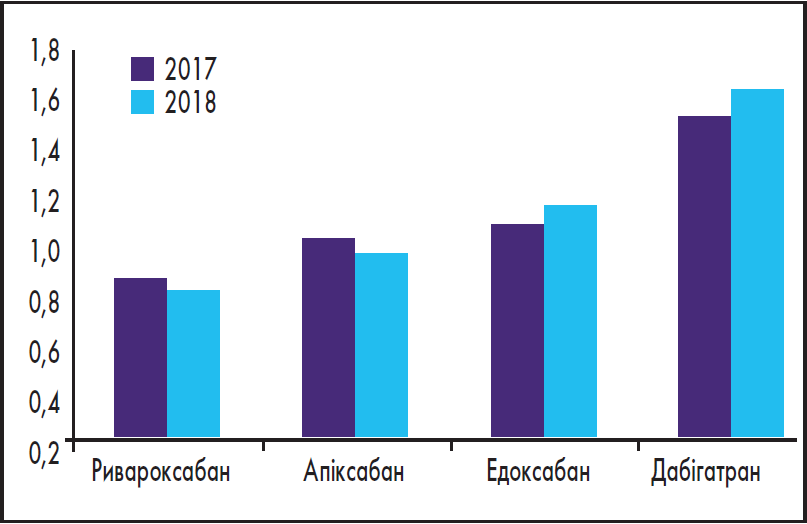
На рисунку 2 представлено динаміку НЯ у 2017 та 2018 рр. із відповідним ІР. У 2018 р. загалом було зареєстровано 1215 серйозних НЯ у пацієнтів, які отримували ПОАК, що на 13,7% більше порівняно з 2017 р. (абсолютна кількість – 1068). Таким чином, незважаючи на те що використання ПОАК у 2017‑2018 рр. зросло на 30,4%, це збільшення не було паралельним із кількістю зареєстрованих НЯ (13,7%), що підтверджує безпеку цього класу ліків.
Рис. 2. Динаміка НЯ на основі ІР при лікуванні ПОАК у 2017 та 2018 рр.
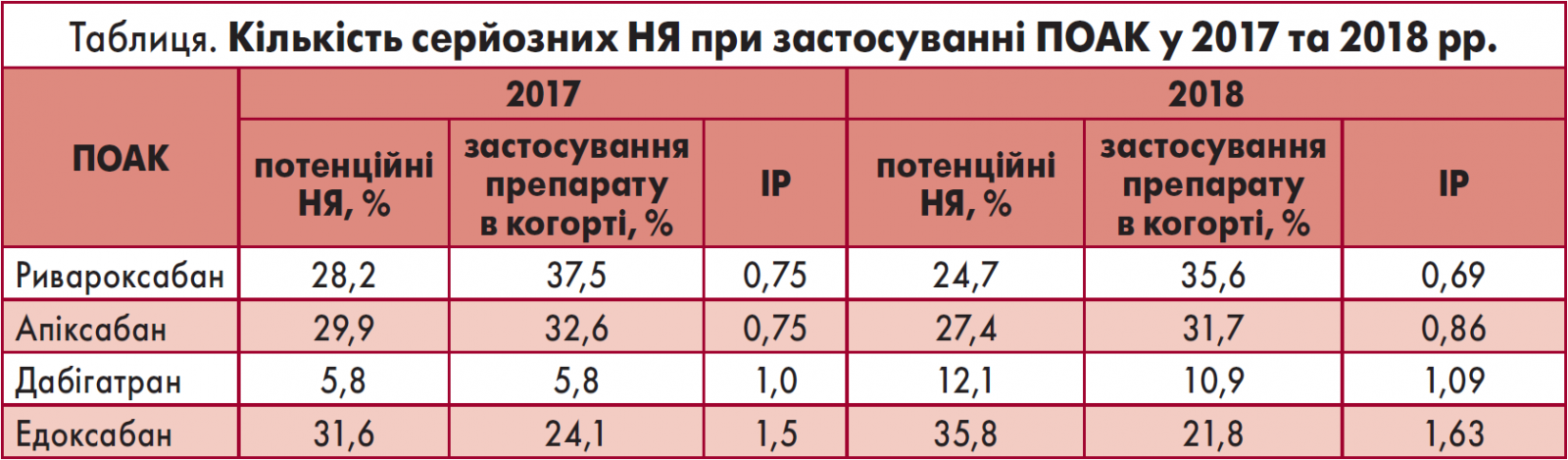
Окрім того, ривароксабан виявився молекулою із найнижчим ІР – 0,69% (300 НЯ, при цьому частка застосування даної молекули становила 35,6%), далі йшли апіксабан з IР 0,86% (332 серйозних НЯ – 31,7% від усіх несприятливих подій) та едоксабан із 1,09% (148 НЯ, частка застосування препарату – 10,9%). Дабігатран був асоційований із найвищим ІР (1,63%) та найбільшою кількістю повідомлень про серйозні НЯ, кількість яких склала 435 випадків за загального відсотка призначень – 21,9% (таблиця).
У 2018 р. подальший аналіз був зосереджений на повідомленнях про серйозні НЯ з боку центральної нервової системи, як-то геморагічний та ішемічний інсульт. Найбільшу кількість внутрішньомозкових крововиливів було зафіксовано при застосуванні апіксабану (12,9% від усіх НЯ), значно меншу – ривароксабану, дабігатрану й едоксабану (6,6; 6,2 і 4% від загальної частки НЯ відповідно). Що стосується ішемічного інсульту, найбільш безпечним препаратом (із найнижчим ІР) виявився ривароксабан, далі йшли дабігатран, апіксабан та едоксабан.
Обговорення
Впровадження ПОАК у клінічну практику відкрило нові можливості для профілактики інсульту в пацієнтів із ФП та лікування венозної тромбоемболії. Останніми роками цей клас лікарських засобів є одним із найсуттєвіших досягнень у терапії серцево-судинних захворювань і характеризується кращим профілем користі/ризику, ніж традиційні методи лікування.
Відомо, що ПОАК мають сприятливий профіль безпеки. У цьому контексті варто зауважити, що при застосуванні АВК часто потрібно враховувати можливість зниження комплаєнсу пацієнтів, переважно через взаємодії з продуктами харчування та іншими медикаментами.
Як вже було зазначено вище, популяції пацієнтів обсерваційних досліджень за характеристиками найбільшою мірою схожі на хворих у повсякденній клінічній практиці. Докази щодо НЯ на тлі ПОАК, проаналізовані C. Lavalle et al. (2020), підтвердили результати важливих спостережних досліджень, таких як XANTUS та PREFER (Camm et al., 2016; Kirchhof et al., 2014). Так, XANTUS включало понад 6 тис. осіб із неклапанною ФП, які отримували ривароксабан (Camm et al., 2016). У пацієнтів на ривароксабані середній бал за шкалою CHADS для оцінки ризику інсульту становив 2, що був значно нижчим, ніж у випробуванні ROCKET (середній показник за CHADS – 3,5). Варто зазначити, що у цій популяції хворих щорічний ризик інсульту / системної емболії та шлунково-кишкової кровотечі у пролікованих ривароксабаном пацієнтів був значно нижчим, ніж у дослідженні ІІІ фази ROCKET AF (Patel et al., 2011).
Ці дані з безпеки були підтверджені в ретроспективному постмаркетинговому дослідженні за участю 27 647 пацієнтів, які отримували ривароксабан. Автори виявили відмінний профіль безпеки препарату, про що також свідчила надзвичайно низька частота фатальних кровотеч (0,08 подій на 100 людино-років) (Tamayo et al., 2015).
Таким чином, дані, отримані в дослідженнях різного типу, підтверджують сприятливе співвідношення користі/ризику ПОАК (Acanfora et al., 2019). Згідно з рекомендаціями Європейського товариства кардіологів (ESC), застосування АВК обмежене вузьким терапевтичним діапазоном, що потребує частого моніторингу та корегування дози (Heidbuchel et al., 2017; January et al., 2014). Що стосується ПОАК, вони мають передбачуваний ефект (початок і кінець) без необхідності регулярного контролю антикоагуляції.
В оновленій європейській настанові зазначено, що слід віддавати перевагу ПОАК, а не АВК навіть у найбільш уразливих категорій пацієнтів, таких як особи із ФП та цукровим діабетом (Cosentino et al., 2020). Аналіз, проведений C. Lavalle et al. (2020), підтвердив попередні висновки із приводу того, що ПОАК порівняно з АВК мають сприятливіший профіль безпеки.
Висновки
На основі проведеного аналізу та наявних у літературі даних можна впевнено стверджувати, що ПОАК є ефективним та безпечним методом лікування пацієнтів, які страждають на неклапанну ФП. Було підтверджено реальну користь ПОАК порівняно з варфарином та АВК. Окрім того, автори отримали дані з безпеки щодо потенційних відмінностей між чотирма проаналізованими ПОАК, як-то дабігатран, ривароксабан, апіксабан та едоксабан. Показник ІР дозволив ідентифікувати ривароксабан як ПОАК із найкращим профілем безпеки. Таким чином, на підставі даних попередніх досліджень та метааналізів, а також результатів цієї роботи можна зазначити, що весь клас ПОАК – це впевнений крок вперед у лікуванні пацієнтів із ФП.
Підготувала Олена Коробка
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (78) 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....