Особливості ведення пацієнтів із клапанною хворобою серця
У серпні 2021 р. робоча група Європейського товариства кардіологів (ESC) і Європейської асоціації кардіоторакальної хірургії (EACTS) розробила оновлену настанову щодо ведення пацієнтів із клапанною хворобою серця (КХС). Розглянемо основні положення цих рекомендацій, насамперед показання для проведення клапанних втручань.
Потреба в оновленні попередньої настанови ESC/EACTS із ведення хворих на КХС, опублікованої 2017 р., виникла через появу нових даних та можливостей, зокрема у таких сферах:
- Епідеміологія: частота випадків дегенеративної етіології КХС зросла у промислових країнах, тоді як ревматична залишається поширеною в багатьох частинах світу.
- Результати клінічних досліджень на національних та європейському рівнях щодо практики втручань і медикаментозного лікування КХС.
- Зростання ролі неінвазивної діагностики КХС із використанням 3D-ехокардіографії (ЕхоКГ), комп’ютерної (КТ) і магнітно-резонансної томографії (МРТ) серця, а також оцінки рівня біомаркерів.
- Оновлення визначення тяжкості вторинної недостатності мітрального клапана (НМК).
- Нові доказові дані щодо антитромботичної терапії у пацієнтів, яким було хірургічним або транскатетерним шляхом імплантовано біопротези, у периоперативному періоді та тривалим курсом.
- Вдосконалення стратифікації ризиків для визначення оптимального часу втручання, особливо у безсимптомних пацієнтів і хворих групи високого ризику.
- Результати і показання для втручання:
- вибір способу втручання: посилення ролі мультидисциплінарної кардіологічної команди та інформованого вибору пацієнта;
- хірургічні втручання: збільшення досвіду проведення та підвищення безпеки процедур привело до розширення показань для ранніх втручань у безсимптомних пацієнтів зі стенозом/недостатністю аортального клапана (САК/НАК) або НМК та підкреслило довгострокові переваги пластики клапана;
- транскатетерні втручання.
Зокрема, дані рандомізованих досліджень, що порівнюють транскатетерну (TAVI) та хірургічну імплантацію аортального клапана у пацієнтів групи низького ризику, свідчать про необхідність чіткого визначення того, для яких хворих слід розглядати кожну з можливостей. Окрім того, транскатетерну реконструкцію клапана «від краю до краю» (TEER) все ширше застосовують в осіб зі стенозом мітрального клапана (СМК) та порівнюють з оптимальною фармакотерапією, що стало поштовхом для оновлення рекомендацій.
Також приводом для оновлення показань стало зростання кількості досліджень транскатетерної імплантації «клапан у клапан» після невдалого хірургічного протезування. Надихаючий досвід щодо транскатетерних втручань на трикуспідальному клапані (TTVI) демонструє потенційну роль цього лікування у неоперабельних пацієнтів.
Загальні положення
Точна оцінка історії хвороби та симптомів пацієнта, як і відповідне фізикальне обстеження є критично важливими для діагностики й ведення пацієнтів із КХС.
Ехокардіографія – ключовий метод у діагностиці, визначенні етіології, механізмів, оцінці тяжкості та прогнозу КХС. Інші неінвазивні дослідження, такі як МРТ/ КТ серця, флюороскопія, визначення біомаркерів у певних категорій хворих, надають важливу додаткову інформацію. У безсимптомних пацієнтів слід застосовувати навантажувальні тести. Інвазивні процедури, крім передопераційної коронарної ангіографії, проводять лише тоді, коли даних неінвазивної діагностики недостатньо.
Для забезпечення високоякісної допомоги та адекватного навчання потрібні організація центрів терапії клапанної патології з мультидисциплінарною кардіологічною командою та клінік клапанної патології, відповідне обладнання і достатній набір процедур.
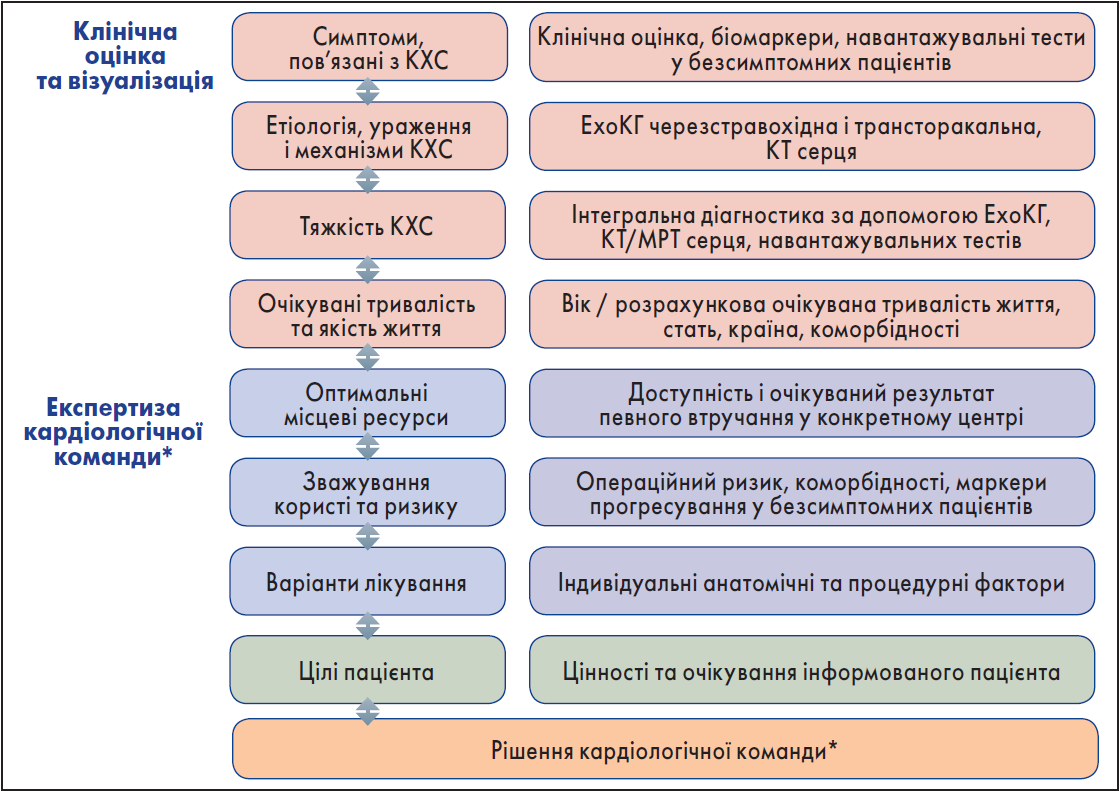
Втручання (хірургічні або транскатетерні) показані симптомним хворим (у котрих симптоми спонтанні або після навантаження) у разі доцільності. В деяких безсимптомних пацієнтів наявність предикторів швидкого прогресування симптомів є підставою для раннього втручання, коли процедурні ризики низькі. При прийнятті рішення щодо цієї групи хворих необхідно зважити ризики, пов’язані з втручанням та природним перебігом КХС. Рішення щодо процедури у літніх осіб потребує врахування багатьох параметрів, зокрема очікуваної тривалості та якості життя, коморбідностей, загального стану («крихкі» пацієнти тощо). Для прийняття рішення важливими є очікування та цінності інформованого хворого (рис. 1).
Рис. 1. Обстеження пацієнта для прийняття рішення щодо втручання
Примітки: * Мультидисциплінарна команда спеціалістів, які приймають рішення щодо втручання у пацієнтів із КХС: клінічний та інтервенційний кардіолог, кардіохірург, фахівець із діагностичної візуалізації з досвідом інтервенційної, серцево-судинний анестезіолог. За потреби до групи долучають спеціаліста із СН, електрофізіолога, геріатра та ін.
Вибір типу втручання у пацієнтів із КХС потребує стратифікації ризиків – для порівняння ризиків, пов’язаних із процедурою, та очікуваного природного розвитку КХС. Найбільше досвіду накопичено щодо оцінки ризиків хірургічних втручань і TAVI.
Розроблена Товариством торакальних хірургів (STS) шкала оцінки ризику смерті (PROM) і Європейська система оцінки ризику кардіохірургічних операцій II (EuroSCORE II) із високою точністю диференціюють хворих груп низького та високого хірургічного ризику і в більшості випадків точно прогнозують результати оперативних інтервенцій із приводу КХС. Також до уваги необхідно брати такі фактори, що погіршують прогноз пацієнта після втручань із приводу КХС:
- крихкість (стареча астенія) – зниження фізіологічного резерву та здатності підтримувати гомеостаз, що підвищує ризик ускладнень і смерті після хірургічного втручання або TAVI; оцінка крихкості має ґрунтуватися на комбінації даних різних об’єктивних тестів;
- недостатність харчування і когнітивна дисфункція;
- порушення роботи інших важливих органів (легень, нирок, печінки);
- анатомічні особливості («порцелянова» аорта, кальциноз мітрального кільця тощо).
Окрім того, необхідно розглядати доцільність втручання, особливо транскатетерного. Тобто слід визначити, чи буде воно ефективним, чи дозволить досягти бажаних результатів та суттєво збільшити тривалість життя хворого.
Значне поширення коморбідностей у літніх пацієнтів ускладнює оцінку співвідношення користі й ризику. Саме тому для цієї когорти хворих особливо важливою є роль кардіологічної команди.
Супутні захворювання
Ішемічна хвороба серця (ІХС). Перед хірургічним втручанням із приводу тяжкої КХС пацієнтам з ССЗ в анамнезі, підозрою на ішемію міокарда, систолічною дисфункцією лівого шлуночка (ЛШ), за наявності одного або більше факторів ризику ССЗ, усім чоловікам віком >40 років та всім жінкам у постменопаузі рекомендоване проведення коронарографії (І, С). Також процедуру слід виконувати у хворих на тяжку вторинну НМК (І, С). Реваскуляризацію міокарда, а саме аортокорнарне шунтування (АКШ) рекомендовано пацієнтам із первинними показаннями для аортальної/мітральної/трикуспідальної клапанної хірургії та стенозом артерії діаметром ≥70% (І, С).
Фібриляція передсердь (ФП). Для попереджання інсульту в пацієнтів із ФП та САК, НАК або НМК, для яких прийнятним є застосування пероральних антикоагулянтів, необхідно використовувати оральні антикоагулянти, які не є антагоністами вітаміну К (НОАК), замість антагоністів вітаміну К (АВК) (I, A). НОАК не рекомендовані особам із ФП і СМК від середнього до тяжкого (ІІІ, С).
Профілактика ендокардиту. Антибіотикопрофілактика має бути розглянута у разі проведення процедур високого ризику в пацієнтів із протезами або пластикою клапанів при використанні штучних матеріалів, а також осіб з епізодами інфекційного ендокардиту в минулому.
Профілактика ревматичної гарячки. Профілактика ревматичної хвороби серця спрямована переважно на запобігання першому нападу гострого ревматизму. Основою первинної профілактики є антибіотикотерапія хвороб горла, спричинених бактеріями Streptococcus. Особам із ревматичною хворобою серця рекомендовано проводити вторинну довготривалу антибіотикопрофілактику ревматичної гарячки.
Недостатність аортального клапана
НАК може бути спричинена первинними захворюваннями аортального клапана та/або аномаліями кореня аорти й геометрії її висхідної дуги. Дегенеративна НАК найчастіше зустрічається у країнах із високим рівнем доходу, серед інших причин – інфекційний і ревматичний ендокардит.
В осіб із НАК потрібна ретельна оцінка потенційного розширення аорти для визначення терміну та типу хірургічного втручання. У симптомних хворих на тяжку НАК хірургічне втручання рекомендоване незалежно від функціонування ЛШ (І, В). У безсимптомних пацієнтів із тяжкою НАК оперативну інтервенцію слід проводити, якщо кінцевий систолічний діаметр ЛШ становить >50 мм чи >25 мм/м2 площі поверхні тіла (в осіб із малими розмірами тіла), або фракція викиду ЛШ ≤50% (І, В). Незалежно від наявності симптомів, хірургічне втручання рекомендоване хворим на тяжку НАК, яким планується виконувати АКШ або операцію на висхідній аорті чи іншому клапані (І, С).
Для більшості осіб із НАК стандартною процедурою є протезування клапана, але молодим хворим із розширенням кореня аорти, незалежно від тяжкості НАК та за умови виконання досвідченими спеціалістами і очікування довготривалого результату, рекомендоване клапан-зберігальне протезування кореня аорти (I, C). Хірургічне втручання на висхідній аорті показане пацієнтам із синдромом Марфана з розширенням кореня аорти з максимальним діаметром висхідної аорти ≤50 мм (І, С).
Стеноз аортального клапана
САК – найпоширеніша у Європі та Північній Америці клапанна патологія, що потребує хірургічного або транскатетерного втручання. Її частота швидко зростає внаслідок старіння населення.
Діагностика тяжкого САК має включати оцінку градієнта тиску, площі аортального отвору, ступеня кальцифікації клапана, параметрів току і функції ЛШ. Кардіологічна команда при виборі найбільш адекватного типу втручання має враховувати клінічні характеристики (вік, очікувану тривалість життя, загальний стан), анатомічні особливості, відносні ризики хірургічного протезування і транскатетерної імплантації аортального клапана, можливість трансфеморальної TAVI, досвід місцевих фахівців, інформований вибір пацієнта тощо.
Втручання є доцільним для симптомних хворих як на тяжкий високоградієнтний САК, коли середній градієнт становить ≥40 мм рт. ст., пікова швидкість ≥4,0 м/с і площа аортального отвору ≤1,0 см2 (або ≤0,6 см2/м2), так і низькопотоковий (систолічний індекс ≤35 мл/м2) низькоградієнтний (<40 мм рт. ст.) САК зі зниженою ФВ ЛШ (<50%) із доведеним скорочувальним резервом міокарда (І, В). Пацієнтам із тяжкими коморбідностями, які мають низькі шанси поліпшення якості життя та подовження тривалості життя >1 рік, проведення процедури не рекомендоване (ІІІ, С).
Втручання слід проводити у безсимптомних пацієнтів із тяжким САК та систолічною дисфункцією ЛШ (ФВ ЛШ <50%) за відсутності іншої причини (І, В), а також тих, у кого симптоми проявляються під час проведення навантажувальних тестів (І, С).
Вибір втручання (хірургічне або транскатетерне) має базуватися на ретельній оцінці кардіологічною командою клінічних, анатомічних та процедурних факторів, зважуванні ризиків і користі кожного підходу для конкретного пацієнта. Надані рекомендації необхідно обговорити із хворим, щоб той міг зробити інформований вибір (І, С).
Хірургічне протезування аортального клапана (SAVR) варто виконувати у молодших пацієнтів із низьким хірургічним ризиком (віком <75 років із показником за STS-PROM/EuroSCORE II <4%) або операбельних хворих, в яких проведення трансфеморального TAVI неможливе (І, В). TAVI рекомендоване пацієнтам віком ≥75 років або групи високого хірургічного ризику (із показником за STS-PROM/EuroSCORE II >8%) чи таким, що не підлягають хірургічному втручанню (І, А). Крім того, SAVR є доцільним в осіб із тяжким САК, яким проводитиметься АКШ або операція на висхідній аорті чи іншому клапані (I, C). Решті хворих рекомендовано SAVR або TAVI згідно з індивідуальними клінічними, анатомічними та процедурними характеристиками (I, B).
Недостатність мітрального клапана
НМК – друга за частотою після СМК КХС у Європі. Механізм розвитку патології (первинна або вторинна НМК) визначає підхід до лікування.
Щодо візуалізації, рутинна кількісна оцінка ефективної площі отвору регургітації є важливою для стратифікації ризику в пацієнтів із первинною НМК. Для визначення механізму первинної НМК тривимірна черезстравохідна ЕхоКГ є точнішою за двовимірну.
Якщо ЕхоКГ неінформативна для аналізу тяжкої первинної НМК, корисним може бути проведення МРТ серця.
Первинну НМК характеризують один або більше первинних пошкоджень компонентів мітрального клапана. У західних країнах вони найчастіше мають дегенеративну етіологію (фіброеластичний дефіцит, пролапс), у країнах із низьким рівнем доходу – ревматичну. Крім того, причиною НМК може бути ендокардит.
Особам із тяжкою первинною НМК рекомендоване проведення пластики мітрального клапана у випадках, коли може бути досягнуте тривале відновлення (I, B). Хірургічне втручання слід виконувати в операбельних симптомних хворих, які не належать до групи високого хірургічного ризику (I, B), та безсимптомних пацієнтів із дисфункцією ЛШ (кінцевий систолічний діаметр ЛШ ≥40 мм та/або ФВ ЛШ ≤60%) (I, B). Транскатетерна реконструкція клапана «від краю до краю» – безпечна, але менш ефективна альтернатива, що може бути розглянута в осіб із протипоказаннями для проведення хірургічних втручань або високим операційним ризиком.
За вторинної НМК стулки клапана та хорди структурно нормальні, а регургітація виникає внаслідок дисбалансу між силами, що закривають та тягнуть клапан, через порушення геометрії ЛШ і лівого передсердя (ЛП). Це найчастіше відбувається за наявності дилатаційної або ішемічної кардіоміопатії, як за значного розширення ЛШ та порушення функції ЛШ, так і після інферобазального інфаркту міокарда. Також вторинна НМК може виникати внаслідок розширення ЛП та дилатації мітрального кільця у хворих на тривалу ФП.
Пацієнтам із хронічною тяжкою вторинною НМК втручання, зокрема хірургічне, рекомендоване лише у випадках, коли симптоми НМК зберігаються, незважаючи на адекватне медикаментозне ікування (та серцеву ресинхронізувальну терапію за наявності показань), а також за рішенням мультидисциплінарної кардіологічної команди (I, B). Окрім того, хірургічне втручання на мітральному клапані слід проводити в осіб із супутньою патологією коронарних артерій або іншими хворобами серця, яким виконуватимуть АКШ чи інші кардіологічні операції (I, B).
Транскатетерну реконструкцію клапана «від краю до краю» слід розглянути у пацієнтів, які не підпадають під хірургічне втручання та мають високі шанси відповісти на терапію. Пристрої для підтримки кровообігу, трансплантація серця або паліативна допомога можуть бути доцільними як альтернатива для осіб із недостатністю ЛШ та/або ПШ на термінальній стадії.
Стеноз мітрального клапана
СМК переважно має ревматичну або дегенеративну етіологію. Обидва типи СМК частіше розвиваються у жінок. Ревматична гарячка – найпоширеніша причина СМК у світі, особливо у країнах, що розвиваються, та зазвичай уражає молодих пацієнтів.
Важливим механізмом ревматичного СМК є зрощення комісур із потовщенням стулок клапана. Клінічно значущим СМК вважають такий, за якого площа мітрального отвору становить ≤1,5 см2. Симптомним пацієнтам із клінічно значущим помірним або тяжким вторинним СМК рекомендовано черезшкірну мітральну комісуротомію у разі відповідної морфології клапана (I, B), а також за наявності протипоказань для хірургічного втручання чи високого хірургічного ризику (I, C). Хірургічне лікування мітрального клапана є доцільним для симптомних хворих, у яких проведення черезшкірної мітральної комісуротомії неможливе (I, C).
Дегенеративний СМК пов’язаний із кальцифікацією мітрального кільця та частіше вражає літніх пацієнтів, які до того ж можуть мати значні коморбідності, зокрема хвороби інших клапанів. Загалом для осіб із дегенеративним СМК прогноз несприятливий через високий ризик та технічні складнощі як хірургічних, так і транскатетерних втручань. Навіть за успішного проведення процедури і зниження трансклапанного градієнта середній тиск у передсерді залишається високим через низьку еластичність ЛП і ЛШ. Отже, у пацієнтів групи високого ризику із тяжким дегенеративним СМК ще належить оцінити перспективи транскатетерної імплантації мітрального клапана.
Недостатність трикуспідального клапана
У >90% випадків недостатність трикуспідального клапана (НТК) є вторинною та виникає внаслідок дилатації ПШ через перевантаження тиском та/або об’ємом. Вторинна НТК зазвичай пов’язана з дисфункцією клапанів або міокарда лівих відділів серця, але може розвиватися й ізольовано. Також вторинна НТК буває віддаленим наслідком хірургічного втручання на лівих відділах серця. Серед причин первинної НТК слід відзначити:
- інфекційний ендокардит;
- ревматичні хвороби серця;
- карциноїдний синдром.
Ремоделювання трикуспідального кільця може бути спричинене ФП навіть за відсутності патології лівих відділів серця. Також вторинна НТК часто розвивається в осіб із СН та зниженою ФВ ЛШ.
Своєчасне втручання у пацієнтів із НТК є критичним для запобігання незворотному вторинному пошкодженню ПШ та органній недостатності з подальшим підвищенням хірургічного ризику. Оперативні інтервенції рекомендовано хворим на тяжку первинну (І, С) або вторинну (I, В) НТК, яким проводять процедуру на клапанах лівих відділів серця. Ізольоване хірургічне втручання у тяжких випадках трикуспідальної недостатності (з/без попередніх процедур на клапанах лівих камер серця) потребує детальної оцінки супутніх хвороб, легеневої гемодинаміки та функції ПШ. Оперативну інтервенцію слід проводити у симптоматичних пацієнтів з ізольованою первинною НТК за відсутності дисфункції ПШ (I, C).
Стеноз трикуспідального клапана
Стеноз трикуспідального клапана (СТК) часто поєднується із НТК та зазвичай має ревматичне походження. Отже, СТК переважно асоційований з ураженням клапанів лівих камер серця, особливо СМК.
Симптомним пацієнтам із тяжким СТК рекомендоване хірургічне втручання (I, C). Також воно є доцільним у хворих на тяжку СН, яким проводять операцію на клапанах лівих камер серця (I, C).
Комбіновані й багатоклапанні захворювання
Один серцевий клапан може мати ознаки значного стенозу і недостатності. Також за деяких станів, особливо у разі наявності ревматичних та вроджених патологій серця, рідше – дегенеративних хвороб клапанів, інколи розвиваються багатоклапанні ураження. На сьогодні є недостатньо даних для надання рекомендацій таким пацієнтам відповідно до вимог доказової медицини.
Тактика ведення осіб із багатоклапанними ураженнями диктується КХС, що переважає. Важливо оцінювати не лише ураження окремих клапанів, але й взаємодію між ними. Втручання слід розглядати для нетяжких множинних уражень, які асоційовані або можуть призвести до пошкодження ЛШ. Рішення щодо втручання на кількох клапанах слід приймати з урахуванням віку пацієнта, коморбідностей, ризику процедури. Вибір хірургічної техніки / втручання має враховувати наявність інших КХС.
Вибір клапанного протеза
На вибір клапанного протеза впливають очікувана тривалість життя пацієнта, його спосіб життя, фактори середовища, ризики кровотеч та тромбоемболій унаслідок антикоагулянтної терапії, можливість повторних хірургічних або транскатетерних втручань та, що важливо, інформований вибір хворого.
Механічні протези рекомендовані, якщо є інформована згода пацієнта на їх встановлення та відсутні протипоказання до тривалої антикоагулянтної терапії (I, C). Механічні протези також є доцільними для осіб, що мають ризик прискореної структурної деградації клапана (I, C).
Відповідно, біологічні протези також рекомендовані, якщо є інформована згода хворого на їх встановлення (I, C). При цьому адекватна антикоагулянтна терапія проблематична (погана прихильність до лікування, недоступність) або протипоказана через високий ризик кровотеч (великі кровотечі в минулому, коморбідності, спосіб життя, професія тощо). Також біологічні протези варто встановлювати пацієнтам, у яких очікувана тривалість життя менша за очікуваний термін служби пристрою (I, C). Окрім того, біологічні протези рекомендовані у випадку операції з приводу тромбозу механічного клапана на тлі адекватної тривалої антикоагулянтної терапії (I, C).
Клінічна оцінка протезованих клапанів має виконуватися щорічно, а також якнайшвидше після появи нових серцевих симптомів.
Профілактика тромбозів
Перед запланованим хірургічним втручанням рекомендоване переривання застосування АВК для досягнення міжнародного нормалізованого відношення (МНВ) <1,5 (I, C). У разі переривання курсу АВК перехідна антикоагулянтна терапія є доцільною для пацієнтів, що мають принаймні одне з таких показань, як (I, C):
- механічний клапанний протез;
- ФП зі значним СМК;
- ФП із показником за шкалою CHA2DS2-VASc ≥3 для жінок та ≥2 для чоловіків;
- гостра тромботична подія протягом попередніх чотирьох тижнів;
- високий гострий тромбоемболічний ризик.
Перехідну терапію рекомендовано проводити нефракціонованим або низькомолекулярним гепарином підшкірно у терапевтичних дозах (I, B). У пацієнтів, яким було встановлено механічний клапан, слід розпочати/відновити застосування АВК у перший день після операції (I, C). Хворим, які перенесли клапанне хірургічне втручання та мають показання для постопераційної перехідної терапії, рекомендоване застосування нефракціонованого або низькомолекулярного гепарину через 12‑24 год після процедури (I, C).
У пацієнтів, які приймають ацетилсаліцилову кислоту (АСК), необхідно не переривати використання препарату в периоперативному періоді (I, C). В осіб, які отримують подвійну антитромботичну терапію після черезшкірного коронарного втручання (ЧКВ) протягом одного місяця та потребують хірургічного втручання на клапанах серця за відсутності показань для призначення ОАК, слід відновити застосування інгібітора P2Y12-рецепторів після операції, щойно мине загроза кровотеч (I, C).
Пацієнтам, які потребують довготривалого приймання ОАК після неускладненого ЧКВ або гострого коронарного синдрому (ГКС), рекомендовано ранню відміну (≤1 тижня) АСК та продовження подвійної терапії ОАК й інгібітором P2Y12-рецепторів (бажано клопідогрелем) до шести місяців (до 12 місяців – у разі ГКС), якщо ризик тромбозу стенту низький, або ж імовірність кровотеч переважає ризик тромбозу стенту незалежно від застосованого типу (I, B). Припинення антикоагулянтної терапії у хворих, що отримують ОАК, рекомендоване через 12 місяців (I, B).
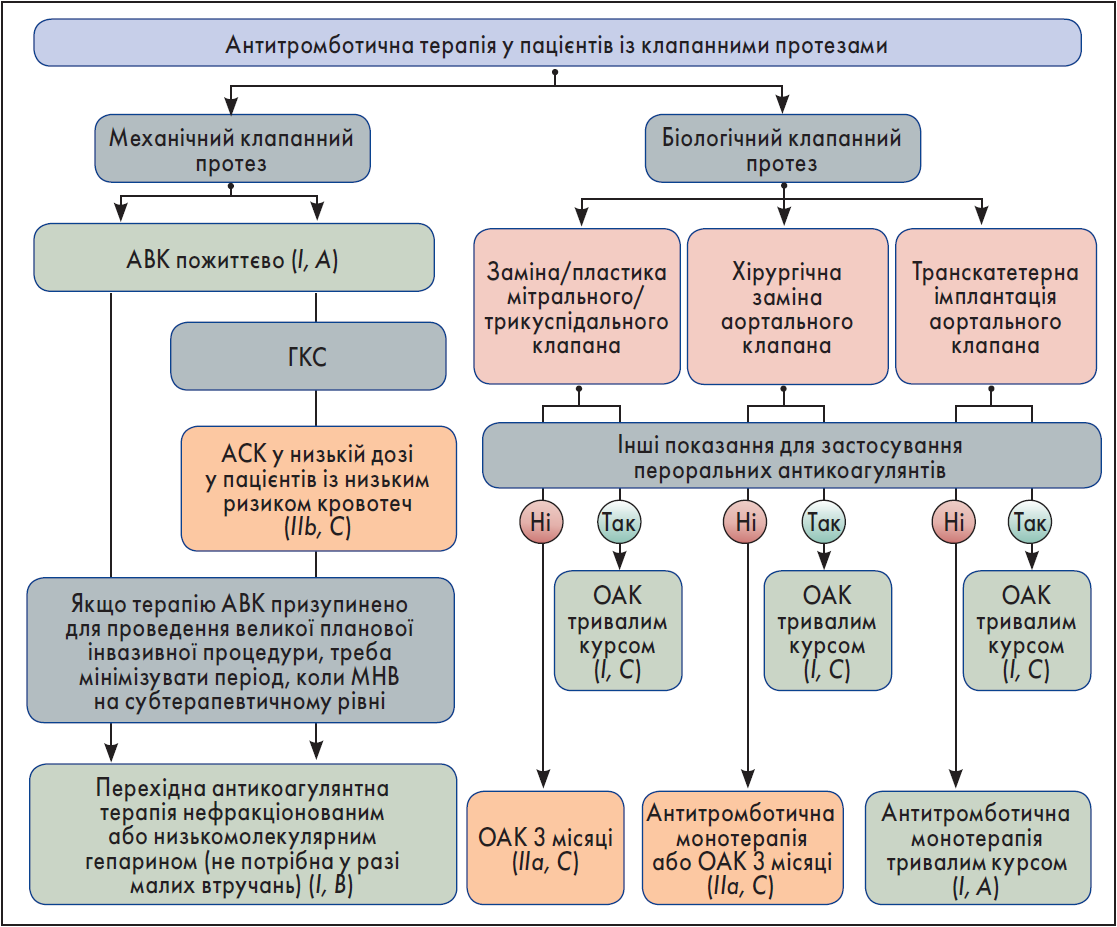
Пацієнтам, яким хірургічним шляхом було імплантовано механічний протез клапана, необхідно приймати АВК упродовж життя (I, B). Особам із механічним протезом клапана НОАК не рекомендовані (III, B).
Хворим, яким було хірургічно імплантовано біопротез клапана, що мають інші показання для антикоагулянтної терапії, доцільно застосовувати ОАК (I, C). Пожиттєве приймання ОАК рекомендоване пацієнтам, які перенесли TAVI та мають інші показання для антикоагулянтного лікування (I, B), та не рекомендоване тим, хто переніс TAVI й не має інших показань для ОАК (III, B).
Для пацієнтів із ФП НОАК протипоказані у випадку клінічно значущого мітрального стенозу або імплантації механічних клапанів. Для запобігання інсульту в осіб, яким можуть бути призначені ОАК, НОАК мають переваги перед АВК у пацієнтів із САК, НАК або НМК та аортальним біопротезом, імплантованим >3 місяців тому.
Загальні підходи до антитромботичної терапії у пацієнтів, як перенесли заміну або пластику клапанних протезів, представлені на рисунку 2.
Рис. 2. Профілактика тромбозів у пацієнтів із клапанними протезами
Лікування дисфункції клапанного протеза
У разі обструктивного тромбозу механічного протеза критично хворим без серйозних коморбідностей рекомендовано термінову заміну протеза (І, В). Фібриноліз (із використанням рекомбінантного тканинного активатора плазміногену в дозі 10 мг болюсно + 90 мг за 90 хв із нефракціонованим гепарином або стрептокіназою 1 500 000 Од. за 60 хв без нефракціонованого гепарину) слід розглянути, якщо хірургічна допомога недоступна, пов’язана з високим ризиком або у разі тромбозу правих протезів (IIa, В). Хірургічне лікування може бути доцільним у разі великих (>10 мм) необструктивних тромбозів протезів, ускладнених емболією (IIa, C).
Тромбоз розвивається переважно в механічних клапанних протезах. Однак трапляються також тромбози біологічних протезів. У таких випадках, перш ніж розглянути повторне втручання, рекомендовано провести антикоагулянтну терапію АВК та/або нефракціонованим гепарином (І, С). Антикоагулянтне лікування, принаймні до нормалізації стану, може бути доцільним у пацієнтів із потовщенням та зниженням рухливості стулок клапана, які ведуть до збільшення градієнта (ІІа, В).
Якщо у пацієнта спостерігається парапротезний тік крові, що пов’язаний із ендокардитом чи спричиняє гемоліз, який потребує повторних переливань крові, або ж зумовлює виразну клінічну симптоматику, рекомендовано повторну операцію (I, C). Транскатетерне закриття фістули слід розглянути у разі відповідної парапротезної фістули із клінічно значущою регургітацією та/або гемолізом у хворих групи високого хірургічного ризику (IIb, C).
У випадку дисфункції біопротеза повторну процедуру необхідно виконувати у симптомних пацієнтів зі значним збільшенням транспротезного градієнта (після виключення тромбозу клапана) або значною регургітацією (I, C). Кардіологічна команда, при врахуванні анатомічних особливостей та властивостей протезу, має розглянути проведення транскатетерної трансфеморальної імплантації «клапан у клапан» в аортальній позиції у неопрабельних хворих та осіб групи високого хірургічного ризику (ІІа, В). У безсимптомних пацієнтів із виразною дисфункцією біопротеза може бути доцільною повторна операція, якщо вона асоційована з низьким ризиком (ІІа, С).
Підготувала Тетяна Ткаченко
Оригінальний текст документа читайте на сайті www.escardio.org
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (78) 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....