Менеджмент болю в стоматологічній практиці: застосування німесуліду
 Невід’ємною складовою професійної діяльності лікаря-стоматолога є менеджмент болю та запалення. За визначенням Міжнародної асоціації з вивчення болю (IASP), біль – це неприємний сенсорний та емоційний суб’єктивний досвід, асоційований з фактичним або потенційним ушкодженням тканин. Стоматологічні втручання часто супроводжуються ускладненнями у вигляді болю та набряку, причому саме біль є одним із найпоширеніших і найзначиміших ускладнень (Haraji A., Rakhshan V., 2015; Osunde O.D. et al., 2012).
Невід’ємною складовою професійної діяльності лікаря-стоматолога є менеджмент болю та запалення. За визначенням Міжнародної асоціації з вивчення болю (IASP), біль – це неприємний сенсорний та емоційний суб’єктивний досвід, асоційований з фактичним або потенційним ушкодженням тканин. Стоматологічні втручання часто супроводжуються ускладненнями у вигляді болю та набряку, причому саме біль є одним із найпоширеніших і найзначиміших ускладнень (Haraji A., Rakhshan V., 2015; Osunde O.D. et al., 2012).
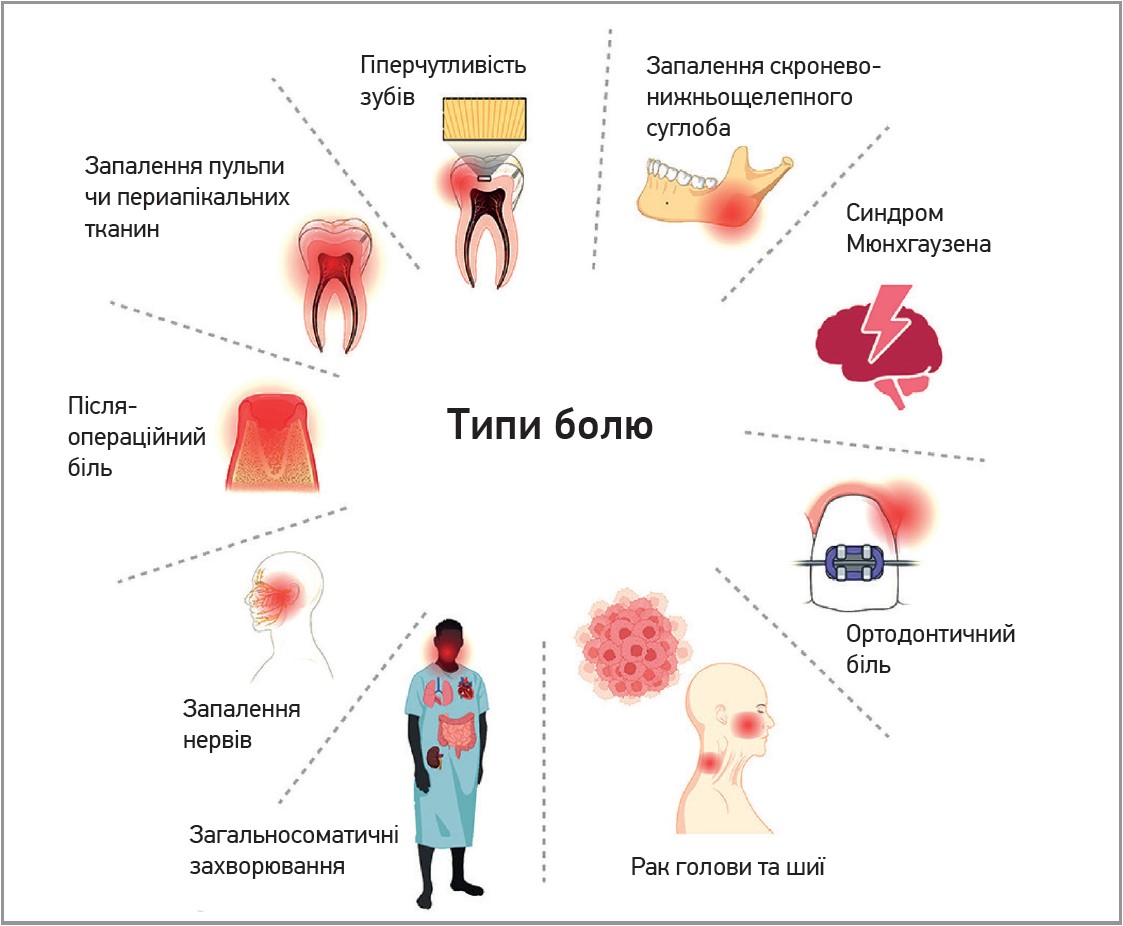
Природа та тяжкість болю залежать і від сенсорних впливів від ушкоджених ділянок, і від афективно-когнітивних особливостей кожного окремого пацієнта. У стоматології біль зазвичай походить від пульпи чи пародонтальних зв’язок, хоча причини можуть бути й іншими (рис. 1); нерідко пацієнту складно ідентифікувати чітку локалізацію та/або причину болю (Del Muro Casas F.E. et al., 2018).
Рис. 1. Основні причини орофаціального болю (Kotowska-Rodziewicz A. et al., 2023)
Ушкодження тканин ротової порожнини, в т. ч. зубів, активує і запальні процеси, під час яких вивільняється спектр медіаторів болю. До останніх належать, зокрема, простагландини та брадикінін, які спричиняють підвищену чутливість і збудливість периферійних ноцицепторів (периферійну сенсибілізацію). Повторна ноцицептивна стимуляція, яка походить з периферії, спричиняє збільшення вмісту збуджувальних амінокислот (глутамату, аспартату) та субстанції Р, що активують N-метил-D-аспартатні рецептори постсинаптичних нейронів другого порядку в задніх рогах спинного мозку. Це надмірно стимулює нейрони центральної нервової системи (центральна сенсибілізація), сприяючи тривалій персистенції болю після стоматологічних хірургічних втручань (Del Muro Casas F.E. et al., 2018).
3D-підхід до лікування болю в стоматології
Оскільки біль є однією з основних причин звернення пацієнтів до стоматолога, лікар повинен бути обізнаним із сучасними концепціями менеджменту болю. Так, запропоновано 3D-підхід до лікування болю в стоматології. Компонентами 3D-підходу є етіологічна діагностика больового синдрому (diagnosis), стоматологічне лікування (dental treatment) та фармакотерапія (drugs) (Hargreaves K., Abbott P.V., 2005). Виявлення причини болю – первинне завдання лікаря, оскільки від цього залежатиме подальша тактика. Причини орофаціального болю, які передбачають ураження твердих тканин: карієс, гіперчутливість дентину, синдром сухої лунки та остеомієліт; причини болю з ураженням м’яких тканин – пульпіт, гінгівіт, пародонтит, перикоронарит (Pahade A. et al., 2023).
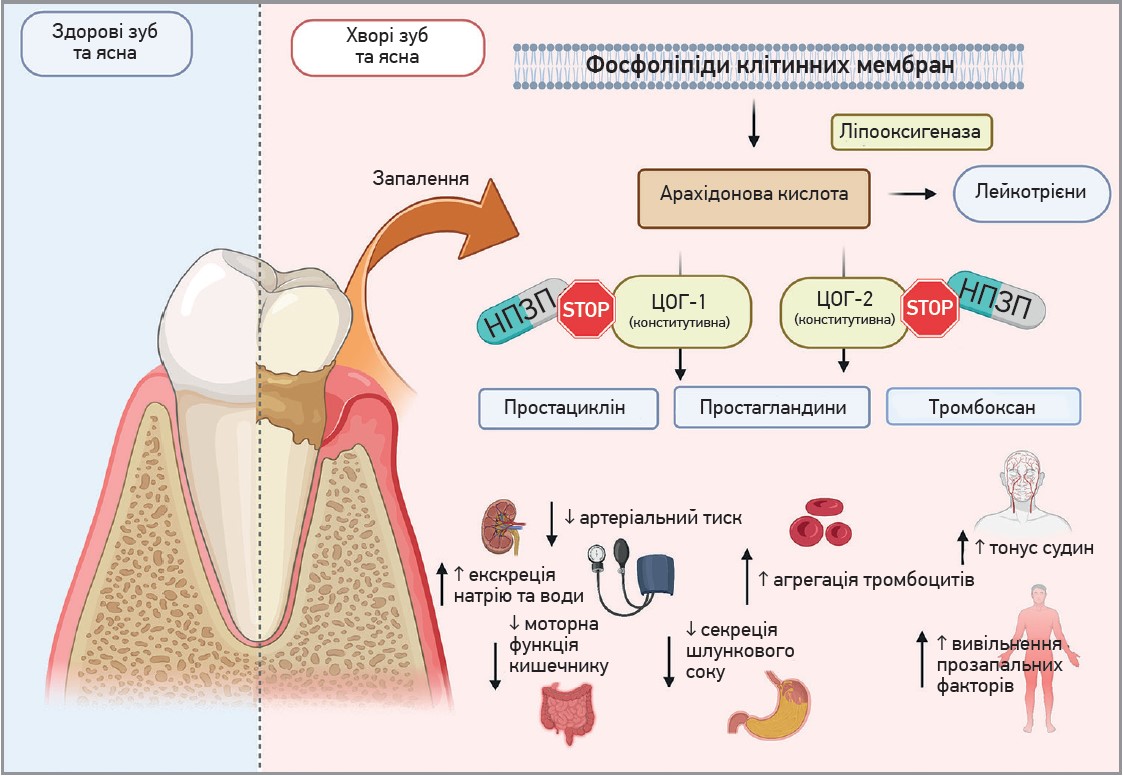
Основна група препаратів, які застосовуються в стоматології для усунення болю, – нестероїдні протизапальні препарати (НПЗП). Ці засоби блокують циклооксигеназу (ЦОГ), протидіючи синтезу простагландинів, отже, й розвитку запалення і больового синдрому (рис. 2) (Del Muro Casas F.E. et al., 2018).
Рис. 2. Ефекти НПЗП, обумовлені впливом на ЦОГ (Kotowska-Rodziewicz A. et al., 2023)
Рекомендації Американської стоматологічної асоціації з фармакотерапії гострого стоматологічного болю (2024)
Цьогоріч у лютому Американська стоматологічна асоціація (American Dental Association) видала рекомендації з фармакологічного лікування гострого стоматологічного болю в підлітків, дорослих, дорослих старшого віку. Відповідно до цих рекомендацій, першою лінією постпроцедурної стоматологічної аналгезії є неопіоїдні аналгетики: НПЗП у формі монотерапії або у поєднанні з парацетамолом. Лише в тих рідкісних випадках, коли контроль болю за допомогою НПЗП та парацетамолу є неадекватним, рекомендовано додати до лікування опіоїди в мінімальній ефективній дозі та протягом мінімального періоду часу (наприклад, 5-7,5 мг гідрокодону чи 5 мг оксикодону протягом <3 днів). Якщо пацієнт не переносить НПЗП, рекомендовано застосовувати монотерапію парацетамолом у повній терапевтичній дозі (1000 мг) або комбінацію парацетамолу (325 мг) з опіоїдом. Робоча група Американської стоматологічної асоціації не рекомендує пероральне, субмукозальне чи внутрішньом’язове застосування кортикостероїдів для усунення гострого післяопераційного стоматологічного болю.
Перед проведенням втручання пацієнтів слід попередити, що вони відчуватимуть певний біль, який можна контролювати за допомогою аналгетиків, а також обговорити із хворими їхній попередній досвід і побажання щодо менеджменту болю. Перед призначенням аналгетичних засобів необхідно з’ясувати медичний та соціальний анамнез пацієнта, в т. ч. вживання наркотичних засобів (із метою виявлення потенціалу формування залежності). Для мінімізації побічних ефектів знеболювальні засоби призначають у найменшій ефективній дозі, достатній для усунення больового синдрому.
Для усунення болю, обумовленого пульпітом, некрозом пульпи чи гострим апікальним абсцесом, першою лінією терапії також є НПЗП (як монотерапія або в поєднанні з парацетамолом). Однак у рекомендаціях зазначено, що в таких випадках фармакотерапія – лише спосіб тимчасового зменшення інтенсивності болю до проведення остаточного стоматологічного лікування (Carrasco-Labra A. et al., 2024).
Німесулід – один із найпризначуваніших препаратів у стоматології
НПЗП, у яких переважає вплив на ЦОГ‑2 (коксиби, німесулід), мають кращий профіль безпеки, ніж неселективна підгрупа цих препаратів (Vane J.R. et al., 1998).
Механізми знеболювальної та протизапальної дії німесуліду поширюються значно далі, ніж блокада ізоферментів ЦОГ, а також включають інгібування вироблення гістаміну, протидію вивільненню прозапального інтерлейкіну‑6 і синтезу, вивільненню субстанції Р (Kress H.G. et al., 2015). Додаткові переваги німесуліду – здатність зменшувати вивільнення активних форм кисню, обмежувати адгезію нейтрофілів до судинного ендотелію та пригнічувати металопротеїнази, які беруть участь у ремоделюванні позаклітинного матриксу, передачі больових стимулів (Suleyman H. et al., 2008; Singla A.K. et al., 2000).
Ефективність німесуліду в контролі післяопераційного болю після стоматологічних хірургічних втручань доведено в низці досліджень, проведених протягом останніх 40 років. Так, G. Cornaro (1983) виявили, що відмінну чи хорошу оцінку знеболювальному ефекту німесуліду надали 64% пацієнтів, а плацебо – лише 25%. У дослідженні А. Salvato та співавт. (1984) було отримано ще кращий результат: ефективність знеболювання німесулідом оцінили як відмінну чи хорошу 95% учасників. У рандомізованому багатоцентровому подвійному сліпому дослідженні J.P. Ragot і співавт. (1994) на лікування німесулідом у дозі 100 мг відповіли 77,7% учасників, яким проводилося видалення третього моляра. Це дослідження є особливо важливим для доказової бази німесуліду, оскільки в ньому підвищення дози до 200 мг не забезпечувало додаткового покращення аналгетичного ефекту, отже, стандартної дози 100 мг достатньо в більшості випадків. Додаткового призначення парацетамолу потребували лише 27% пацієнтів, які отримували німесулід, а також 70% осіб групи плацебо. L. Levrini та співавт. (2008) провели проспективне дослідження, присвячене оцінці ефективності різних НПЗП при хірургічних втручаннях на ретинованих третіх молярах. З’ясувалося, що німесулід – найпризначуваніший препарат цього класу; лікарі надавали перевагу саме німесуліду в 68% випадків. Німесулід виявився ефективнішим за інші НПЗП у зменшенні інтенсивності болю та забезпеченні повного усунення больового синдрому в день хірургічного втручання, особливо в разі прийому до початку больових відчуттів. У разі прийому німесуліду повне усунення болю в день операції спостерігалося в 72,6% хворих, а за прийому інших НПЗП – лише в 54,7%. Німесулід забезпечував швидкий початок аналгетичної дії: у ≈70% пацієнтів ефект спостерігався вже через 15 хв після прийому препарату.
Превентивна аналгезія за допомогою німесуліду
Важливе поле для застосування НПЗП у стоматології – превентивна аналгезія. За визначенням, превентивна аналгезія – антиноцицептивне лікування, що запобігає установленню патологічної центральної обробки аферентних сигналів, яка підсилює післяопераційний біль (Kumar S.S. et al., 2021).
Дослідники рекомендують розпочинати вживати знеболювальні засоби за 1-2 год до початку процедури, оскільки раннє пригнічення запальних процесів, які беруть участь у розвитку післяопераційного болю, як-от каскаду арахідонової кислоти, є набагато ефективнішим за пригнічення вже активованих ноцицептивних шляхів (Costa F.W.G. et al., 2015; Savage M.G., Henry M.A., 2004).
У потрійному сліпому рандомізованому плацебо-контрольованому дослідженні S.S. Kumar і співавт. (2021) оцінювали ефективність превентивного знеболення за допомогою різних аналгетиків при хірургічному видаленні третіх молярів нижньої щелепи. Німесулід (100 мг) забезпечував відмінну профілактику післяопераційного болю та контроль набряку. Медіана часу до прийому препарату відчаю (парацетамолу) на тлі прийому німесуліду була більшою, ніж на тлі вживання ібупрофену (28,5 проти 16,5 год). В іншому випробуванні доведено ефективність превентивної аналгезії при видаленні третіх молярів дексаметазоном (8 мг) і німесулідом (100 мг) порівняно з комбінацією дексаметазону та плацебо. Застосування німесуліду забезпечувало достовірно меншу інтенсивність болю через 2, 4 та 12 год після втручання, меншу потребу в аналгетиках відчаю та довший час до прийому цих аналгетиків (Barbalho J.C. et al., 2017). Нещодавній масштабний метааналіз R. Penha Pimenta та співавт. (2024) виявив високоякісні докази ефективності німесуліду в зниженні болю (оцінка проводилася через 24 год після стоматологічного втручання) та зменшенні споживання інших аналгетиків.
R.L. Avelar і співавт. (2012) провели цікаве дослідження за участю пацієнтів, які потребували видалення обох нижніх третіх молярів. Перед видаленням першого зуба одній групі призначали мелоксикам (7,5 мг 1 р/12 год тричі за 1 год до втручання), а другій – німесулід (100 мг 1 р/12 год в аналогічному режимі). Перед видаленням другого зуба призначення відбувалися навпаки. Учасники обох груп отримали інструкції за потреби приймати 750 мг парацетамолу. Виявилося, що німесулід чинив кращий аналгетичний вплив, ніж мелоксикам, а також дієвіше усував набряк і тризм. На думку авторів, саме такий режим прийому німесуліду (100 мг за 1 год до операції та 1 р/12 год протягом 2 днів) – найефективніший для ліквідації післяопераційного набряку та болю.
Німесил® – бренд № 1 серед препаратів німесуліду
Нещодавно було проведено опитування 1423 лікарів-стоматологів із середнім досвідом роботи 21 рік (Мазур І.П. і співавт., 2023). 42,52% учасників мали спеціалізацію «стоматологія», 38,93% – «терапевтична стоматологія», 13,56% – «ортопедична стоматологія». З’ясувалося, що в лікарів терапевтичного профілю найбільша частота звернень (76,67%) припадає на лікування пульпіту та періодонтиту; також часто звертаються хворі, які потребують лікування карієсу, заміни пломби, проведення професійної гігієни порожнини рота, профілактичного огляду. До лікарів хірургічного профілю пацієнти найчастіше зверталися із запитом на видалення зубів (66,34%), лікування інфекційно-запальних процесів у порожнині рота (30,36%) та скаргами на больовий синдром у щелепно-лицевій ділянці, зубах (33,94%).
За результатами опитування, на больовий синдром скаржилися 37,88% хворих стоматологів-терапевтів і 33,94% пацієнтів стоматологів-хірургів. Окрім того, лікування інфекційно-запальних процесів ротової порожнини потребували 21,93% хворих стоматологів терапевтичного профілю і 30,36% пацієнтів стоматологів хірургічного профілю. 20,03% хворих стоматологів-хірургів мали травму зубів або зубощелепної ділянки. Всі ці клінічні ситуації потребували використання НПЗП.
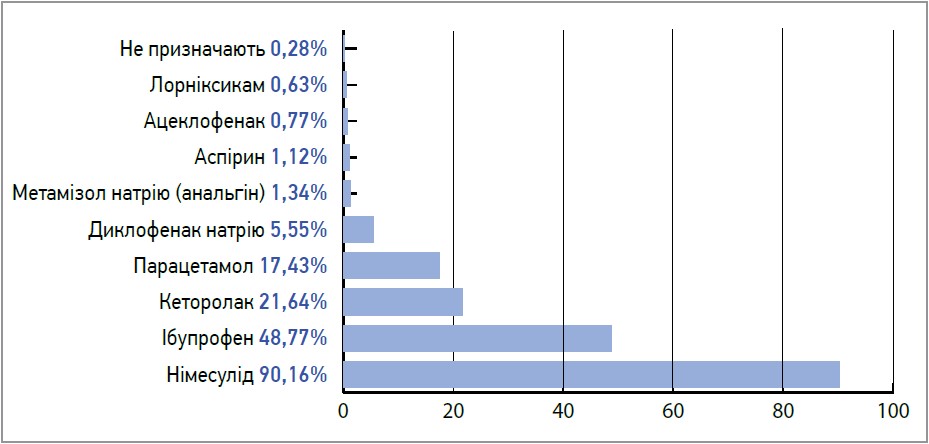
За статистичними даними, в 2020 р. частка використання німесуліду становила 85,98%; у 2021 р. – 85,89%. Станом на першу половину 2023 р. застосування цієї діючої речовини респонденти відзначили в 90,16% випадків (рис. 3).
Рис. 3. Призначення НПЗП лікарями-стоматологами в 2023 р.
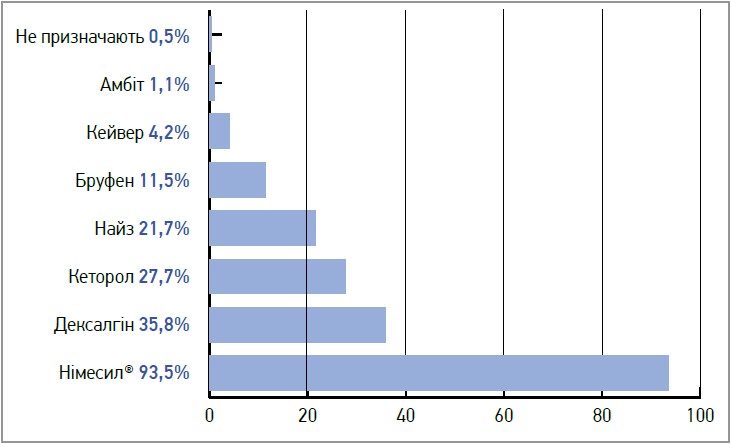
Серед брендів німесуліду та інших НПЗП, які лікарі-стоматологи найчастіше призначають своїм пацієнтам із метою усунення болю та запалення, перше місце посів Німесил® (93,5%) (рис. 4).
Рис. 4. Лікарські засоби для менеджменту болю і запалення в стоматології
Частота призначень НПЗП лікарями стоматологічного профілю була високою: 12,05% респондентів призначали НПЗП 2-3 пацієнтам на день, 19,75% – 1 хворому на день, а 48,14% – <5 пацієнтам на тиждень.
Автори дійшли висновку, що висока частота звернень до лікаря-стоматолога з больовим синдромом у щелепно-лицевій ділянці та необхідність оперативних стоматологічних втручань зумовлюють часте використання НПЗП.
У призначеннях препаратів цієї групи лідером є молекула німесуліду.
Висновки
Німесулід є добре вивченим ефективним і безпечним НПЗП, який з успіхом використовується для усунення болю в стоматологічній практиці. Механізм дії німесуліду полягає не лише в класичному для цієї групи препаратів інгібуванні ЦОГ, а й у низці інших сприятливих впливів: інгібуванні вироблення гістаміну, протидії вивільненню прозапального інтерлейкіну‑6 і синтезу та вивільненню субстанції Р, здатності зменшувати вивільнення активних форм кисню, обмеженні адгезії нейтрофілів до судинного ендотелію, пригніченні матриксних металопротеїназ.
Висока ефективність та швидке настання ефекту під дією німесуліду забезпечили цьому препарату заслужену високу популярність серед лікарів, що підтверджують результати нашого опитування. Відповідно до даних цього опитування, найширше застосовуваним у стоматології німесулідом на теренах України є бренд Німесил® («Берлін-Хемі АГ», Німеччина).
Медична газета «Здоров’я України 21 сторіччя» № 3 (564), 2024
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...