Фіксовані комбінації в терапії артеріальної гіпертензії – сучасний погляд
 На науково-практичній конференції «Медико-соціальні проблеми артеріальної гіпертензії в Україні», яка проходила 29-30 травня 2019 р. у Києві, серед інших аспектів було детально розглянуто актуальну тему комбінованої антигіпертензивної терапії. Принципами персоніфікованого підходу до лікування пацієнтів з артеріальною гіпертензією (АГ), що базуються на даних доказової медицини, поділився Юрій Миколайович Сіренко, доктор медичних наук, професор кафедри кардіології та функціональної діагностики Національної медичної академії післядипломної освіти імені П.Л. Шупика, завідувач відділення симптоматичних гіпертензій Інституту кардіології імені академіка М.Д. Стражеска НАМН України (м. Київ).
На науково-практичній конференції «Медико-соціальні проблеми артеріальної гіпертензії в Україні», яка проходила 29-30 травня 2019 р. у Києві, серед інших аспектів було детально розглянуто актуальну тему комбінованої антигіпертензивної терапії. Принципами персоніфікованого підходу до лікування пацієнтів з артеріальною гіпертензією (АГ), що базуються на даних доказової медицини, поділився Юрій Миколайович Сіренко, доктор медичних наук, професор кафедри кардіології та функціональної діагностики Національної медичної академії післядипломної освіти імені П.Л. Шупика, завідувач відділення симптоматичних гіпертензій Інституту кардіології імені академіка М.Д. Стражеска НАМН України (м. Київ).
Стандартизований показник поширеності АГ станом на 2011 р. становив 29% у міській популяції, 35 та 38% серед сільського населення для чоловіків і жінок відповідно. Останню клінічну настанову щодо терапії АГ було затверджено в Україні Наказом Міністерства охорони здоров’я (МОЗ) № 384 ще 2012 р. Проте 28 квітня 2017 р. набув чинності Наказ МОЗ України № 1422 від 29 грудня 2016 р., який дозволяє українським лікарям використовувати у своїй роботі міжнародні клінічні протоколи.
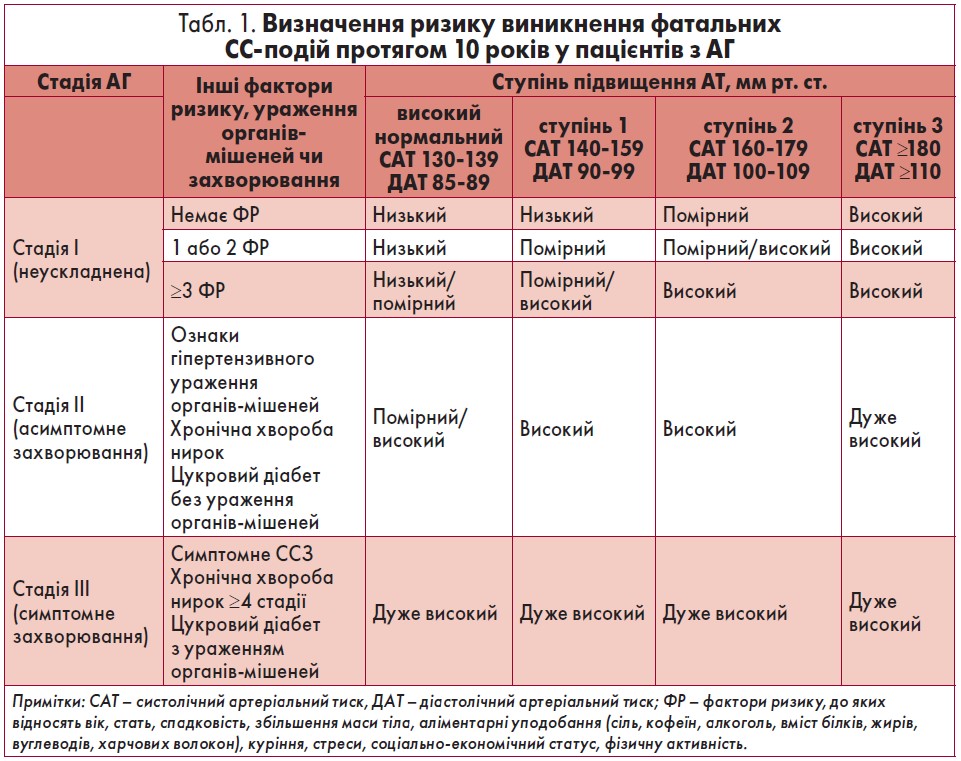
Спираючись на рекомендації Європейського товариства кардіологів (ESC) та Європейського товариства гіпертензії (ESH) від 2018 р., професор Ю.М. Сіренко наголосив, що ризик розвитку фатальних серцево-судинних (СС) подій протягом 10 років у пацієнтів з АГ залежить від рівня артеріального тиску (АТ) за наявності факторів ризику СС-ускладнень, ознак гіпертензивного ураження органів-мішеней (гіпертрофія лівого шлуночка, генералізоване звуження артерій сітківки тощо) або супутніх захворювань (табл. 1).
Жорсткий контроль рівня АТ є одним із ключових факторів, що суттєво зменшує частоту СС-ускладнень (Verdecchia et al., 2009). Відповідно до рекомендацій ESC/ESH (2018), контроль рівня АТ досягається шляхом зміни способу життя та ініціації антигіпертензивного лікування залежно від рівня початкового АТ:
- Високий нормальний АТ (130‑139/85‑89 мм рт. ст.): рекомендовано розглянути призначення антигіпертензивної терапії особам дуже високого ризику з серцево-судинними захворюваннями (ССЗ), особливо з ішемічною хворобою серця (ІХС).
- Ступінь 1 АГ (АТ 140‑159/90‑99 мм рт. ст.): необхідно негайно розпочати лікування пацієнтів високого СС-ризику із хронічною хворобою нирок (ХХН) чи гіпертензивним ураженням органів-мішеней. Медикаментозну корекцію рекомендовано виконувати хворим низького й помірного СС-ризику без ХХН та ознак гіпертензивного ураження органів-мішеней через 3‑6 місяців після невдалої спроби знизити АТ шляхом впровадження заходів із корекції способу життя.
- Ступінь 2‑3 АГ (АТ ≥160/100 мм рт. ст.): необхідно негайно розпочати лікування усіх хворих.
У рекомендаціях ESC/ESH задекларовано наступні цільові рівні АТ в осіб з АГ. Так, першою метою лікування є зниження АТ до <140/90 мм рт. ст. у всіх хворих. За умови доброї переносимості терапії слід прагнути досягнення рівня АТ 130/80 мм рт. ст., але не <120/70 мм рт. ст. (ІА). У більшості пацієнтів віком до 65 років рекомендовано знизити рівень систолічного АТ (САТ) до 120‑129 мм рт. ст. (ІА). У хворих похилого віку (>65 років) цільовий рівень САТ дорівнює 130‑139 мм рт. ст. (ІА). В усіх пацієнтів з АГ оптимальним рівнем діастолічного АТ (ДАТ) є ≤80 мм рт. ст. (ІІаВ).
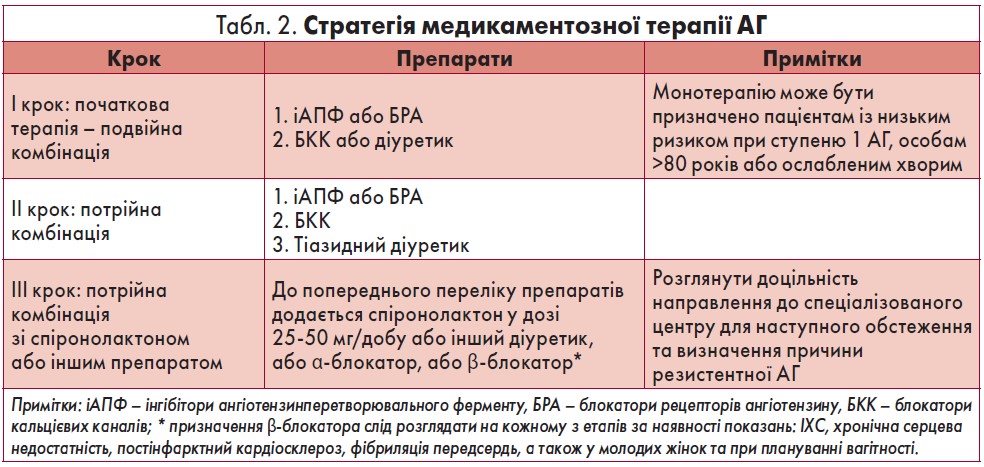
Для вибору терапевтичної тактики та корекції рівня АТ у пацієнтів з АГ професор порекомендував використовувати стратегію щодо медикаментозного лікування, яку наведено у таблиці 2 (Williams et al., 2018).
Згідно з рекомендаціями ESC/ESH (2018), терапія АГ та ІХС передбачає ті самі кроки, що наведені вище, за виключенням групи β-блокаторів, які варто призначати вже на першому етапі лікування.
Окрім того, доповідач привернув увагу до раціональності призначення саме комбінованої терапії, переваги якої полягають у:
- використанні різних механізмів дії з впливом на декілька ланок патогенезу;
- взаємній потенціації ефекту;
- збільшенні тривалості дії;
- зменшенні побічних явищ за рахунок застосування низьких доз компонентів та компенсації активації контррегуляції.
До переваг призначення комбінованого лікування на початковому етапі відносять наступні заходи:
1. Рання CC-протекція у пацієнтів високого та дуже високого ризику розвитку СС-подій (Low et al., 2003).
2. Скорочення часу титрації для досягнення цільових рівнів АТ.
3. Покращення прихильності хворих – використання комбінації порівняно з монотерапією знижує ризик припинення лікування на 71%, що пояснюється більшою ефективністю, яку пацієнт розцінює позитивно та підтримує комплаєнс (Corrao et al., 2011).
У дослідженні, що було проведене у 26 країнах Європи, Середнього Сходу, Азії та охоплювало понад 18 тис. пацієнтів із АГ на первинній ланці лікування, вивчали необхідність комбінованої терапії. Виявилося, що 30% респондентів достатньо монотерапії, 40% досягають цільового рівня АТ на подвійній комбінації та 30% потребують лікування трьома і більше лікарськими засобами (Volpe et al., 2010).
Недоліком комбінованої терапії є потреба у прийомі хворим декількох препаратів, що суттєво впливає на прихильність до лікування, особливо у пацієнтів зі зниженою когнітивною функцією та мнестичними розладами. Розв’язання цієї проблеми полягає у призначенні комбінованої фармакотерапії у вигляді одного лікарського засобу. Встановлено, що така тактика знижує ризик припинення лікування на 73% та на 24% зменшує ймовірність недотримання режиму прийому медикаментів (Corrao et al., 2010).
Вже 15 років тому в дослідженні STRATHE було показано раціональність застосування стартового комбінованого лікування у контексті підвищення ефективності та зниження частоти побічних ефектів порівняно з послідовним призначенням монотерапії (Mourad et al., 2004).
У випробуванні ACCOMPLISH на тлі використання комбінації препаратів у одній таблетці (іАПФ + БКК та іАПФ + тіазидний діуретик) ефективність лікування підвищувалася вдвічі (Jamerson et al., 2007). Комбінація із БКК виявилася ефективнішою за таку із тіазидним діуретиком у контексті зниження частоти кардіоваскулярних подій (кінцеві точки дослідження – СС-смерть, нефатальний інфаркт міокарда, нефатальний інсульт).
На додаток, Юрій Миколайович зазначив, що ще одним важливим критерієм раціонального лікування є швидкість настання ефекту. В дослідженні VALUE увагу було приділено вивченню саме цього показника (Weber et al., 2004). Виявилося, що стартова комбінована антигіпертензивна терапія та досягнення цільових меж АТ протягом першого місяця лікування дозволяють надалі суттєво знизити ризик розвитку СС-ускладнень.
Серед випробувань, у яких порівнювали ефективність фіксованих комбінацій антигіпертензивних препаратів, варто зупинитися також на ASCOT (Dahlof et al., 2005). Сумісне застосування периндоприлу (іАПФ) з амлодипіном (БКК) показало більш дієве зниження СС-ризиків (зокрема СС-смерті), ніж комбінація β-блокатора та тіазидного діуретика.
В Україні, зокрема, зареєстровано препарат АМ-АЛІТЕР із фіксованою комбінацією периндоприлу й амлодипіну в зручному дозуванні – 4/5 мг, 4/10 мг та 8/5 мг, 8/10 мг відповідно.
Переконливим є порівняння комбінації периндоприлу та індапаміду із плацебо, що проводилося у випробуванні ADVANCE (Patel et al., 2007). За отриманими даними, протягом усього дослідження середній АТ достовірно знижувався та становив 134/75 мм рт. ст. в експериментальній групі порівняно із 140/77 мм рт. ст. при прийомі плацебо. При продовженні спостереження за когортою пацієнтів (ADVANCE-ON) було з’ясовано, що порівняно із плацебо вказана комбінація препаратів знижувала загальну смертність на 9% упродовж 10 років у пацієнтів з АГ на тлі цукрового діабету 2-го типу (Zoungas et al., 2016).
Слід зауважити, що для українських пацієнтів доступний препарат ІН-АЛІТЕР, який містить 2/0,625 мг; 4/1,25 мг; 8/2,5 мг периндоприлу й індапаміду відповідно.
Лектор наголосив, що периндоприл забезпечує краще співвідношення систем брадикініну/ангіотензину ІІ у тканинах. Позитивні властивості брадикініну полягають у наступному (Ceconi et al., 2006):
- покращенні функцій ендотелію;
- підвищенні еластичності судин;
- зменшенні ремоделювання судин;
- зниженні прогресування атеросклерозу.
Крім того, наведені спікером дані численних фармакологічних досліджень, як-то PROGRESS (2001), EUROPA (2003), ASCOT (2005), PREAMI (2006), PEP-CHF (2006), ADVANCE (2007), щодо дії периндоприлу свідчать про достовірне зниження у пацієнтів ризику розвитку повторного інсульту на 28%, інфаркту міокарда – на 20%, серцевої недостатності та ремоделювання лівого шлуночка – на 38%, загальної смертності – на 9%.
У контексті вищевикладеного Юрій Миколайович зазначив, що потрійна фіксована комбінація, до складу якої входять периндоприл, амлодипін та індапамід із різними співвідношеннями доз, є корисною. Ефективність даного препарату зумовлена потенціюванням дії компонентів та високим профілем безпеки.
Незабаром на українському фармринку з’явиться препарат ТРИ-АЛІТЕР, до складу якого входять периндоприл, індапамід та амлодипін із оптимальним спектром доз діючих речовин: 4/1,25/5 мг; 4/1,25/10 мг і 8/2,5/5 мг; 8/2,5/10 мг відповідно. Завершено клінічні випробування даного лікарського засобу і встановлено, що він відповідає критеріям, які перелічив професор Сіренко, згідно із сучасними принципами лікування АГ.
Всі три українські препарати, що згадані вище, пройшли клінічні випробування за процедурою оцінки біоеквівалентності.
Професор зауважив, що вказані комбіновані препарати, а саме АМ-АЛІТЕР, ІН-АЛІТЕР і ТРИ-АЛІТЕР – лікарські засоби українського виробництва, що мають вдале співвідношення ціна/якість.
Наприкінці своєї доповіді Ю.М. Сіренко підсумував: адекватне лікування пацієнта з АГ передбачає призначення фіксованого комбінованого дво- або трикомпонентного антигіпертензивного препарату з достовірною ефективністю та високим профілем безпеки, статинів і антитромбоцитарного або антикоагулянтного препарату.
Підготувала Маргарита Марчук
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (64) червень 2019 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....