Очаговый миокардит под маской острого коронарного синдрома с подъемом сегмента ST

Благодаря широкому внедрению в клиническую практику магнитно-резонансной томографии (МРТ) сердца появилась возможность проводить дифференциальную диагностику таких распространенных заболеваний, как инфаркт миокарда и миокардит. Целью представленной работы является описание различий клинической картины указанных заболеваний, в частности специфических электрокардиографических (ЭКГ) признаков миокардита, результатов ангиографии и МРТ с контрастированием гадолинием, а также основных и вспомогательных методов обследования данных групп пациентов.
МРТ с контрастированием гадолинием является золотым стандартом для верификации диагноза «миокардит».
Острый коронарный синдром с подъемом сегмента ST (ОКС с ↑ ST), аналогично острому инфаркту с подъемом сегмента ST (по зарубежной классификации), является одной из основных проблем неотложной кардиологии. Как правило, данное состояние сопровождается типичной клинической и ЭКГ-картиной, а также наличием атеросклеротического поражения коронарного русла с дестабилизацией атеросклеротической бляшки и внутрикоронарным тромбообразованием. Благодаря распространению алгоритма ведения больных с ОКС с ↑ ST и ранней механической реваскуляризацией (стентированием коронарных артерий) были выявлены пациенты с ОКС с ST и интактными коронарными сосудами, и, как правило, это были лица молодого возраста. У данной группы пациентов отмечались специфические изменения на ЭКГ и их динамика при наличии повышения уровня кардиоспецифических ферментов, что подтверждало диагноз некроза миокарда. У больных редко наблюдались нарушения сегментарной сократимости и глобальной функции миокарда левого желудочка (ЛЖ). Развитие методов визуализации миокарда, а именно магнитно-резонансного исследования (МРИ) с контрастированием гадолинием, позволило более точно определить характер и локализацию повреждения миокарда. При проведении МРИ у пациентов с ОКС с ↑ ST и интактными коронарными сосудами в большинстве случаев подтверждалось наличие очагового воспалительного повреждения миокарда ЛЖ – острого очагового миокардита. В работах, посвященных выделению данной группы больных из общей массы пациентов с ОКС с ↑ ST, показано наличие отличий в течении и диагностических критериях при ОКС с ↑ ST и развитии типичного инфаркта миокарда и острого миокардита. Отличия пациентов с острым миокардитом начинаются с выделения возрастных групп; так, в финском национальном регистре, насчитывающем 89 399 случаев острых инфарктов миокарда и 2131 случай острого миокардита, установлено достоверное распределение пациентов по возрасту и диагнозу при выписке (рис. 1).
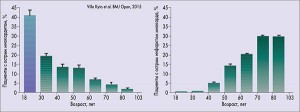 Рис. 1. Возрастное распределение пациентов с острым миокардитом (А) и инфарктом миокарда (Б) при острой боли в груди и с изменениями на ЭКГ
Рис. 1. Возрастное распределение пациентов с острым миокардитом (А) и инфарктом миокарда (Б) при острой боли в груди и с изменениями на ЭКГДифференциальной диагностике острого очагового миокардита, протекающего под маской ОКС с ↑ ST, посвящена данная работа. Выбранную группу пациентов составили лица молодого возраста (20-40 лет), поступавшие с типичными, остро возникшими жалобами на загрудинные боли давящего, жгущего характера, продолжительностью более 20 мин, появившимися впервые в жизни. При записи ЭКГ выявлен подъем сегмента ST в сочетании с клинической симптоматикой, расцененный бригадой скорой помощи как ОКС с ↑ ST. Изменения на ЭКГ в данной ситуации имели некоторые характерные отличия, которые были выделены как изменения ЭКГ первого типа и изменения ЭКГ второго типа. Изменения ЭКГ первого типа носили типичный для развивающегося инфаркта характер (рис. 2).
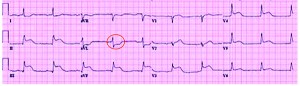 Рис. 2. Изменения ЭКГ первого типа Характерная для развивающегося инфаркта форма сегмента ST: сегмент ST смещен выше изолинии, и его дуга при повреждении обращена выпуклостью в сторону смещения; дискордантная депрессия сегмента ST в противоположных отведениях.
Рис. 2. Изменения ЭКГ первого типа Характерная для развивающегося инфаркта форма сегмента ST: сегмент ST смещен выше изолинии, и его дуга при повреждении обращена выпуклостью в сторону смещения; дискордантная депрессия сегмента ST в противоположных отведениях.Изменения ЭКГ второго типа имели некоторые особенности (рис. 3).
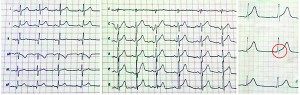 Рис. 3. Изменения ЭКГ второго типа Корытообразный подъем сегмента ST без дискордантных изменений и с характерной зазубриной в точке начала подъема сегмента ST после комплекса QRS
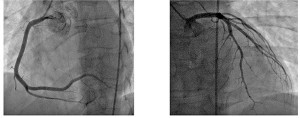
Рис. 3. Изменения ЭКГ второго типа Корытообразный подъем сегмента ST без дискордантных изменений и с характерной зазубриной в точке начала подъема сегмента ST после комплекса QRSВсем больным была проведена ургентная коронаровентрикулография (КВГ) в отделе интервенционной кардиологии и рентгенхирургии (руководитель – член-корреспондент НАМН Украины, доктор медицинских наук, профессор Ю.Н. Соколов).
При первом типе изменений на ЭКГ с помощью КВГ были выявлены типичные изменения, характерные для атеротромботического поражения коронарных сосудов, потребовавшие применения антикоагулянтов, антитромбоцитарных средств и последующего стентирования коронарной артерии (рис. 4).
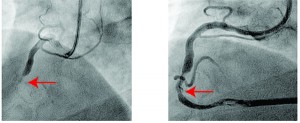 Рис. 4. Данные КВГ у пациентов с ОКС с ST до (окклюзия) и после (стеноз) реканализации коронарной артерии
Рис. 4. Данные КВГ у пациентов с ОКС с ST до (окклюзия) и после (стеноз) реканализации коронарной артерииПри проведении КВГ у пациентов со вторым типом изменений на ЭКГ отмечалось отсутствие обструктивных поражений коронарных артерий, сосуды сердца были интактны (рис. 5).
Начальные изменения в общем анализе крови характеризовались наличием лейкоцитоза при отсутствии сегментоядерного сдвига и увеличения скорости оседания эритроцитов. Характерным было наличие гипергликемии как острофазовой стрессовой реакции. При анализе лабораторных маркеров поражения миокарда регистрировалось повышение кардиоспецифических маркеров некроза миокарда (МB-фракция креатинфосфокиназы, тропонин Т, I) у всех пациентов, как при атеротромботическом поражении сосудов сердца и проведении реваскуляризации, так и при отсутствии поражения коронарных артерий.
С целью выяснения причины развития некроза в миокарде ЛЖ у пациентов с отсутствием поражения коронарных артерий при подъеме сегмента ST со вторым типом изменений на ЭКГ было проведено МРИ с контрастированием гадолинием. На основании результатов исследований удалось достоверно установить причину развития клинической картины, подъема сегмента ST и возникновения некроза миокарда. МРИ позволяет визуализировать весь миокард с очагами воспаления (которые обнаруживаются на характерных Т2-взвешенных изображениях) и зонами повреждения (выявляемыми на Т1-изображениях, полученных при контрастировании гадолинием). В исследованиях было показано, что диффузное или гетерогенное поражение с локализацией в области боковой стенки ЛЖ, субэпикардиальных или интрамуральных зон или комбинированный характер контрастирования с высокой долей вероятности указывает на наличие миокардита. В большинстве работ было показано, что именно МРИ с контрастированием гадолинием позволяет определить локализацию очагов некроза миокарда и может использоваться с целью дифференциальной диагностики развившегося некроза миокарда при миокардите и инфаркте миокарда как результате атеротромбоза.
Всем пациентам с атипичными изменениями н а ЭКГ и интактными коронарными сосудами при проведении КВГ, а также части больных с развившимся Q-инфарктом миокарда было выполнено МРИ.
МРИ проводилось в отделе ядерной медицины и лучевой диагностики под руководством доктора медицинских наук С.В. Федькив.
Воспалительную инфильтрацию в миокарде можно выявить посредством МРТ с контрастированием парамагнитными контрастирующими препаратами. Метод МРТ позволяет визуализировать участки внеклеточной воды, характерные для отека миокарда. Для определения воспаления в миокарде сначала необходимо выполнить первичную МРТ сердца, затем внутривенно ввести парамагнитный контраст и через 10-30 мин провести повторное МРИ. Контраст избирательно накапливается в участках внеклеточной воды и изменяет резонансные свойства тканей. По серии изображений миокарда до и после контрастирования можно судить о локализации и протяженности воспалительной инфильтрации и некроза в миокарде.
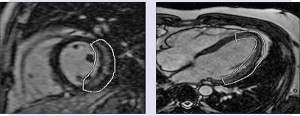
Данные МРИ, проведенного пациентам с интактными коронарными сосудами при наличии болевого синдрома и изменений на ЭКГ, полностью подтвердили диагноз миокардита, так как у всех больных были выявлены типичные для миокардита изменения миокарда. У всех пациентов при различной локализации поражения было обнаружено нарушение накопления контраста в эпикардиальных и/или интрамуральных слоях мышечной ткани сердца, по наружной стенке ЛЖ определялась зона отека. На серии постконтрастных изображений, в проекции вышеописанной зоны, отмечалось контрастирование в раннюю фазу и задержка выведения контрастного вещества в позднюю постконтрастную фазу (рис. 6).
Согласно данным МРИ в режиме релаксации Т2 были выявлены белые включения в эпикардиальном и интрамуральном слоях миокарда ЛЖ, которые соответствовали некротическим и воспалительным изменениям мышечной ткани сердца, то есть миокардиту (рис. 6).
Для инфаркта миокарда характерно увеличение времени релаксации Т1 и Т2. На снимках это выглядит как усиление сигнала. В основе этих изменений лежит отек ткани, возникающий в результате острой и необратимой ишемии. В подостром периоде сохраняется увеличение времени релаксации Т1, что обусловлено процессами воспаления и заживления. Гадолиний улучшает контрастирование поврежденных сегментов миокарда на Т1-изображениях в последовательности «спиновое эхо», что повышает чувствительность и специфичность исследования. МРИ с поздним контрастированием используется для диагностики острых и ранее перенесенных инфарктов миокарда. МРИ проводится через 15-30 мин после введения двойной дозы комплекса гадолиния с диэтилентриаминпентауксусной кислотой. При этом отмечается выраженное усиление сигнала от зоны некроза, тогда как сигнал от жизнеспособного миокарда не изменяется. К другим признакам инфаркта относятся истончение миокарда ЛЖ, замедление тока крови в полости ЛЖ, пристеночный тромбоз, аневризма ЛЖ, разрыв межжелудочковой перегородки и митральная недостаточность.
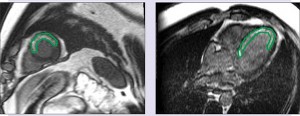
В нашем исследовании при проведении МРИ у больных с подтвержденным Q-инфарктом миокарда и изменениями при КВГ были выявлены подобные изменения в толще миокарда. В отличие от пациентов с выявленным миокардитом изменения у больных с Q-инфарктом миокарда имели радикально противоположные характеристики локализации в толще миокарда. Детектированные некротические, а также воспалительные изменения в миокарде ЛЖ локализовались в эндокардиальном, субэндокардиальном с вовлечением интрамурального слоях миокарда ЛЖ, иногда повреждение носило трансмуральный характер (рис. 7).
Выводы
Применение МРИ в дифференциальной диагностике миокардита и инфаркта миокарда при возникновении боли в грудной клетке и изменений на ЭКГ является наиболее обоснованным. Заподозрить острый миокардит, протекающий под маской ОКС с ↑ ST, можно по атипичным изменениям на ЭКГ у пациентов молодого возраста. Всем пациентам с подозрением на острый миокардит необходимо проведение КВГ и при отсутствии поражений коронарных сосудов следует осуществить исследование методом МРТ с контрастированием гадолинием. На основании результатов этих исследований можно окончательно подтвердить диагноз миокардита.
Список литературы находится в редакции.
На фото вверху:
Коллектив авторов – сотрудников отдела реанимации и интенсивной терапии (слева направо): врачи отделения реанимации Д.А. Белый, А.А. Степура; зав. отделением к.м.н. С.П. Кушнир; руководитель отдела, член-корреспондент НАМН Украины, д.м.н., профессор А.Н. Пархоменко; ст. научный сотрудник отдела Я.М. Лутай; ведущий научный сотрудник отдела, д.м.н. О.И. Иркин
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....