Діагностика та лікування гігантоклітинного артеріїту
Гігантоклітинний артеріїт (ГКА) – васкуліт великих артерій, що вражає осіб похилого віку, з найвищою захворюваністю у групі 70‑79 років. ГКА характеризується запаленням стінок артерій великого та середнього калібру, гіперплазією інтими. Це невідкладний стан, що потребує швидкого початку лікування навіть у випадках обґрунтованої підозри, перш ніж діагноз буде остаточно підтверджений. На основі найкращої практики і доказової бази 2020 р. Британське товариство ревматологів (BSR) розробило оновлені рекомендації щодо діагностики й терапії пацієнтів із ГКА. Представляємо до вашої уваги ключові положення цього документа.
Ішемія органів, які живляться від уражених артерій, залежно від локалізації зумовлює розвиток типових клінічних проявів ГКА у вигляді переміжної дисфункції жувальних м’язів, язика або кінцівок. Унаслідок артеріальної оклюзії ГКА може ускладнюватися втратою зору або інсультом [5, 6]. Наприклад, за даними дослідження, проведеного у Великій Британії, з 271 випадку ГКА частота незворотної втрати зору становила 17%, інсульту – 1% [7].
Головний біль, чутливість скальпу, переміжна дисфункція нижньої щелепи, втрата зору та інсульт класифікуються як черепні прояви ГКА [4]. Зазвичай при ГКА наявне також запалення аорти та/або її проксимальних гілок, що часто кваліфікують як «васкуліт великих артерій поза межами голови і шиї» (ВА-ГКА). Такий васкуліт може бути асимптомним або проявлятися неспецифічними загальними симптомами, як-от лихоманка чи схуднення. Візуалізаційні методи дослідження при ГКА демонструють залучення великих судин, зазвичай із деяким ступенем аортиту до 83% випадків [8]. Це запалення великих артерій може надалі призводити до розвитку стенозів, аневризм, дилатацій, дисекцій або розривів [9]. Пацієнти з ВА-ГКА звертаються до лікаря із проявами системного запального синдрому, який може набувати форми ревматичної поліміалгії (РПМ), без класичних черепних проявів ГКА [4]. Справжня поширеність такого поєднання невідома, оскільки хворим на РПМ зазвичай не призначають візуалізаційні обстеження судин.
ГКА як невідкладний стан потребує негайного початку лікування глюкокортикостероїдами (ГКС) незалежно від етапу медичної допомоги та спеціальності лікаря, який запідозрив це захворювання. Останніми роками з’явилося багато нових даних щодо діагностики та терапії ГКА, тому порівняно з попередніми рекомендаціями BSR 2010 р. нова редакція містить суттєві зміни [10]. Розроблена настанова охоплює питання надання допомоги пацієнтам із підозрою та підтвердженим діагнозом ГКА. Не враховано аспекти лікування артеріїту Такаясу та РПМ (якщо не поєднується із ГКА).
Сила рекомендацій та якість доказів
Якість доказів оцінювали згідно з методикою GRADE за наступною градацією [20, 21]:
- Докази високої якості (позначені ++++) – дуже мала ймовірність того, що подальші дослідження змінять оцінку ефекту.
- Докази середньої якості (+++) – подальші дослідження можуть змінити оцінку ефекту.
- Докази низької якості (++) – подальші дослідження з високою ймовірністю змінять оцінку ефекту.
- Докази дуже низької якості (+) – будь-яка оцінка ефекту є дуже неточною.
З огляду на якість доказів були розроблені рекомендації у формі відповідей на ключові клінічні запитання. Методика GRADE передбачає два рівні рекомендації, як-от «сильна» та «опціональна» [24]. Рівень рекомендації визначається не лише якістю доказів, але й співвідношенням потенційних бажаних і небажаних ефектів, потребами та очікуваннями пацієнтів, доступністю ресурсів. З урахуванням всіх розглянутих чинників робоча група приймала рекомендації шляхом голосування, і кожній присвоювали рівень консенсусу за 10-бальною шкалою.
Ключові принципи
? Як лікувати пацієнта з підозрою на ГКА?
Хворому з обґрунтованою підозрою на ГКА слід негайно призначити високу дозу ГКС (рівень консенсусу 9,61). Під «обґрунтованою підозрою» мається на увазі, що ГКА більшою мірою, ніж інші стани відповідає симптомам пацієнта. Ризик побічних ефектів короткочасної терапії ГКС вважається прийнятно низьким, якщо при подальшому обстеженні хворому буде встановлено інший діагноз.
? Як швидко спеціаліст має оглянути пацієнта з підозрою на ГКА?
ГКА – невідкладний стан. Клінічний маршрут особи з підозрою на ГКА слід розробити для кожного закладу охорони здоров’я, зокрема для лікарів первинної ланки та відділень невідкладної допомоги. Ідеально, якщо фахівець огляне пацієнта впродовж одного робочого дня, в будь-якому разі – не пізніше ніж трьох днів (рівень консенсусу 9,17). При підозрі на ГКА слід розпочинати терапію ГКС на первинній ланці, не чекаючи консультації фахівця. За результатами ретроспективних досліджень, первинне діагностичне обстеження та лікування в межах перших 24 годин знижує ризик втрати зору [27, 28].
? До кого слід спрямовувати осіб із підозрою на ГКА?
Ідеально, якщо пацієнта впродовж першої доби огляне ревматолог із досвідом лікування ГКА, а у разі наявності очних симптомів – також офтальмолог (рівень консенсусу 9,61).
? Які обстеження достатньо провести, щоб розпочати терапію?
Перед початком терапії ГКС або відразу ж після введення першої дози слід задокументувати симптоми та ознаки, зробити загальний аналіз крові з гемограмою, визначити С-реактивний білок (СРБ) та швидкість осідання еритроцитів (ШОЕ). При обґрунтованій підозрі на ГКА першу дозу ГКС потрібно вводити, не очікуючи на результати з лабораторії (рівень консенсусу 9,61).
? Які обстеження необхідно зробити невдовзі після початку терапії?
Пацієнтів, які розпочали лікування ГКА, слід обстежувати на предмет інших проявів захворювання, що можуть вплинути на прогноз, як-от клінічні та лабораторні ознаки запальної відповіді, ішемічні пошкодження органів, порушення зору, ознаки уражень аорти та великих судин. Також необхідно виявляти коморбідні стани, що пов’язані з ризиками терапії ГКС, зокрема цукровий діабет (ЦД), артеріальну гіпертензію, ризик переломів кісток (рівень консенсусу 9,53). Обстеження, які необхідно проводити в усіх осіб із ГКА, деталізовані в таблиці 1.
? Як має бути індивідуалізоване подальше лікування ГКА?
З огляду на повну картину захворювання, супутні стани, потреби та очікування пацієнта, можна поступово відмінити застосування ГКС та розпочати додаткову терапію, яка дозволить зменшити кумулятивну дозу ГКС (ГКС-зберігальна терапія, див. рекомендації з лікування). Залучення та інформування лікарів первинної ланки критично важливе в цьому процесі, особливо при множинних супутніх захворюваннях (рівень консенсусу 9,67). Стандартні режими терапії ГКС наведені в таблиці 2.
? Що необхідно повідомити пацієнтам із ГКА?
Усіх пацієнтів із ГКА слід поінформувати стосовно ГКА та його лікування, надати рекомендації з харчування, фізичної активності та припинення куріння (рівень консенсусу 9,47). Дієтичні рекомендації 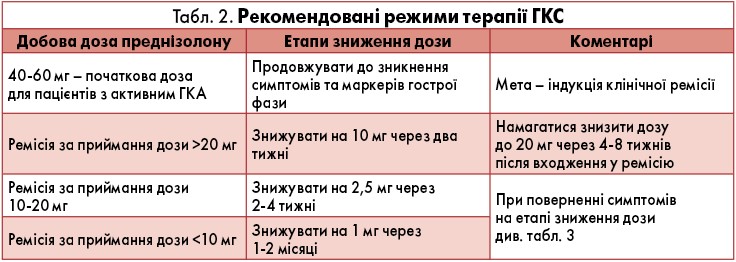 мають на меті протидію небажаним ефектам ГКС, зокрема збільшенню маси тіла, постпрандіальної гіперглікемії, ризику переломів кісток. Щодо фізичної активності, можна використовувати рекомендації для осіб із запальними артритами та остеоартритом, що, імовірно, будуть корисними і при васкулітах, але необхідно враховувати індивідуальні потреби пацієнта із ГКА [55, 56].
мають на меті протидію небажаним ефектам ГКС, зокрема збільшенню маси тіла, постпрандіальної гіперглікемії, ризику переломів кісток. Щодо фізичної активності, можна використовувати рекомендації для осіб із запальними артритами та остеоартритом, що, імовірно, будуть корисними і при васкулітах, але необхідно враховувати індивідуальні потреби пацієнта із ГКА [55, 56].
? Як планувати дії за можливих майбутніх рецидивів ГКА?
На етапі поступового зменшення дози ГКС пацієнта слід поінформувати стосовно симптомів (зокрема нових), що можуть вказувати на рецидив ГКА, і надати рекомендації, як і до кого з медперсоналу звернутися по допомогу (рівень консенсусу 9,81). Приклади дій у разі появи симптомів рецидиву наведені в таблиці 3.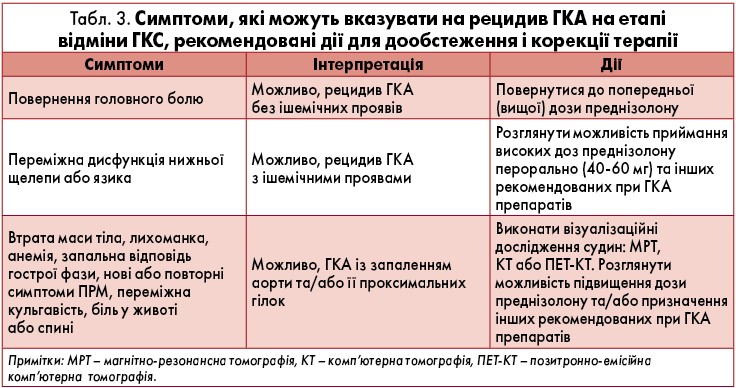
Рекомендації з використання специфічних діагностичних методів при підозрі на ГКА
У настанові 2010 р. зазначалося, що біопсія скроневої артерії є основним методом підтвердження діагнозу в усіх випадках підозри на ГКА. В новій редакції цю рекомендацію переглянуто з огляду на нові дані щодо методів візуалізації.
? Які додаткові методи для підтвердження діагнозу слід застосовувати в усіх пацієнтів із підозрою на ГКА?
Порівняно з біопсією методи візуалізації судин, такі як ультразвукове сканування, мають перевагу в тому, що дозволяють повністю дослідити обидві скроневі артерії. Більшість досліджень діагностичної точності методів візуалізації при ГКА були присвячені ультразвуковому скануванню або магнітно-резонансній томографії (МРТ) артерій голови [19, 57‑68, 71‑76]. За отриманими даними, ані клінічні критерії ГКА, зокрема Американської колегії ревматологів (ACR), ані результати біопсії скроневої артерії не визнані ідеальними референтними стандартами для оцінювання діагностичної точності ультразвукового методу, оскільки жодна із зазначених процедур сама по собі не забезпечує 100% точності при встановленні діагнозу ГКА. Клінічний діагноз базується на сукупності симптомів, ознак та показників лабораторних тестів, а поодинці їх не можна вважати маркерами ГКА.
Позитивний результат біопсії скроневої артерії демонструє типові для ГКА ознаки запалення, зокрема наявність гігантських клітин або панартеріїту, що підтверджує діагноз ГКА [69]. Хоча справжня чутливість біопсії точно не відома, прийнято вважати, що вона сягає 100% [19].
За даними досліджень, ультразвуковий метод виявився більш чутливим, але менш специфічним, ніж біопсія для діагностики ГКА [19]. Він економічно вигідний і зменшує потребу в проведенні біопсії. Загалом науковці дійшли висновку на користь використання ультразвукового сканування для виключення ГКА у випадках низької клінічної вірогідності та для підтвердження ГКА за високої клінічної вірогідності такого діагнозу.
МРТ-ознаками ГКА можуть бути набряк артеріальної стінки та підсилення сигналу від контрасту. МРТ черепних артерій буває корисною для виключення ГКА у разі негативного результату, проте може давати хибно-позитивний результат. Тому МРТ не слід застосовувати як першочерговий метод для підтвердження діагнозу ГКА.
На відміну від попередньої настанови 2010 р., в якій зазначалося про перспективність візуалізаційних методів, наразі вже достатньо нових даних, щоб визнати їхню користь в діагностиці ГКА. Пацієнтові з підозрою на ГКА слід провести принаймні одне з підтверджувальних досліджень, яким може бути біопсія скроневої артерії або ж ультразвукове сканування скроневої та підпахвової артерії. При цьому дані процедури різняться за точністю позитивного й негативного результатів, тому біопсія має вищу цінність для підтвердження діагнозу ГКА, а ультразвук – для виключення ГКА.
Отже, вибір найбільш відповідного діагностичного методу потребує попереднього оцінювання претестової вірогідності діагнозу з урахуванням клінічних проявів та лабораторних тестів, як обговорюється в інших джерелах [77]. На рисунку наведено можливий алгоритм вибору та інтерпретації даних ультразвукового дослідження (УЗД) або біопсії.
 Рисунок. Можливий алгоритм застосування УЗД і біопсії скроневої артерії для підтвердження діагнозу ГКА.
Рисунок. Можливий алгоритм застосування УЗД і біопсії скроневої артерії для підтвердження діагнозу ГКА.
При ультразвуковому скануванні найбільш вірогідною ознакою, що свідчить на користь ГКА, є нестискуваний «гало»-сигнал [78]. Ультразвукове гало зменшується в розмірах протягом першого тижня терапії ГКС. Тому чутливість ультразвуку залежить від затримки між початком ГКС та проведенням дослідження. Ультразвук найдоцільніше застосовувати в амбулаторній практиці як доступний та недорогий метод.
Біопсію скроневої артерії має виконувати хірург із досвідом проведення цієї процедури. Довжина зразка повинна становити не менш ніж 1 см після фіксації. Патолог, який оцінює зразок, має володіти досвідом діагностики ГКА. У порівняльному дослідженні біопсії та ультразвуку відмічали суттєві розбіжності в гістологічній інтерпретації між різними патологами [19]. Тому за неоднозначності результатів біопсії (наприклад, при низькому рівні запалення, обмеженому лише адвентиційною оболонкою) патологу слід обговорити їх із клініцистом, який підозрює діагноз ГКА. У разі відсутності запального інфільтрату знахідка загоєного артеріїту недостатня для діагнозу ГКА. Ізольований васкуліт vasa vasorum також не є приводом для підтвердження діагнозу. Контралатеральна біопсія здатна дещо підвищувати діагностичну цінність методу, але зазвичай у ній немає потреби. Біопсія може лишатися позитивною протягом кількох тижнів після початку терапії ГКС [79]. Якщо немає доступу до ультразвуку чи біопсії, але є нагода виконати МРТ, слід отримати 3Т-зображення черепних артерій високої роздільної здатності.
Сильна рекомендація. Пацієнтам із підозрою на ГКА слід виконати підтверджувальне дослідження, як-от біопсія скроневої артерії з довжиною зразка принаймні 1 см, УЗД скроневих і підпахвових артерій або обидві процедури, якщо це можливо (якість доказів +++, рівень консенсусу 9,33).
? Які обстеження слід провести для оцінки залучення аорти та її проксимальних гілок при ГКА?
У межах дослідження позитронно-емісійна томографія з 18F-фтордеоксиглюкозою (18F-ФДГ-ПЕТ) порівняно із клінічним діагнозом ГКА забезпечувала чутливість 67% і специфічність 100%. КТ-ангіографія асоціювалася з чутливістю 73% і специфічністю 78%. [80]. Згідно з іншими даними 18F-ФДГ-ПЕТ (за критерієм накопичення 18F-глюкози у грудній клітці) порівняно з біопсією скроневої артерії мала чутливість 54% та специфічність 86% у підтвердженні діагнозу ГКА [81]. Не знайдено досліджень МРТ у діагностиці ВА-ГКА, але є досвід її застосування для виявлення набряку стінки артерій, що є ознакою запалення, а також для точної оцінки люмінального діаметра при дилатації або стенозі великих судин у пацієнтів з артеріїтом Такаясу. МРТ із контрастуванням гадолінієм може допомогти виявити аортит, але результати дуже чутливі до терапії ГКС [84].
На додачу до візуалізації запалення у великих судинах, ФДГ-ПЕТ/КТ здатна виявляти злоякісні пухлини або інфекції, тому може бути корисною для диференційної діагностики. КТ із контрастуванням органів грудної клітки і черевної порожнини також часто застосовується у клінічній практиці як метод виключення прихованої інфекції або пухлини. Крім того, під час КТ із контрастуванням виявлення потовщення стінки аорти може допомогти в підтвердженні діагнозу ГКА, хоча й із нижчою чутливістю, ніж ФДГ-ПЕТ/КТ, а тому використовується у закладах, де ПЕТ недоступна. Ультразвукове сканування також придатне для візуалізації сонних артерій, меншою мірою – підключичних, хребтових артерій і частково аорти, але таке дослідження потребує певного досвіду оператора.
Опціональна рекомендація. 18F-ФДГ-ПЕТ, МРТ, КТ-ангіографію або ультразвукове сканування можна застосувати для оцінки залучення аорти та її проксимальних гілок при ГКА (якість доказів +, рівень консенсусу 9,36).
Рекомендації щодо лікування ГКА
? Які дози і шляхи введення ГКС найкращі для початкової терапії ГКА у пацієнтів без ішемічних порушень зору?
Клінічних досліджень щодо порівняння різних доз пероральних ГКС при ГКА проведено не було. За клінічним досвідом більшість пацієнтів відповідають на стартову терапію преднізолоном у дозі 40‑60 мг. Симптоми полегшуються впродовж перших 1‑7 днів, не беручи до уваги можливі незворотні наслідки, як-то втрата зору, інсульт чи некроз тканин. Відсутність відповіді на таку дозу має слугувати сигналом для перегляду діагнозу.
У кількох клінічних дослідженнях початкову дозу преднізолону призначали в розрахунку на масу тіла, як це робиться на практиці при інших системних васкулітах [87‑89]. Хоча переваги визначення дозування строго за вагою порівняно з фіксованою дозою не були підтверджені, масу тіла все ж слід брати до уваги при виборі початкової дози преднізолону. Супутні захворювання також варто враховувати, оскільки токсичність ГКС зростає залежно від дози. Доцільно розглянути високу дозу в межах 40‑60 мг для лікування пацієнтів, які мають ішемічні черепні прояви ГКА, зокрема ішемічні порушення зору, дисфункцію язика або щелепи з огляду на те, що доказова база є обмеженою.
У двох рандомізованих контрольованих дослідженнях (РКД) вивчали внутрішньовенну (в/в) терапію ГКС у пацієнтів із першим неускладненим епізодом ГКА (без історії нещодавної втрати зору, amaurosis fugax або транзиторної ішемічної атаки). У РКД із подвійним засліпленням пацієнти отримували в/в інфузії метилпреднізолону в дозі 15 мг/кг/добу впродовж трьох днів або плацебо та 40 мг/добу преднізолону перорально [90]. У відкритому РКД у дослідній групі однократно в/в вводили 240 мг метилпреднізолону, після чого продовжували терапію пероральним преднізолоном по 0,7 мг/кг [87]. У першій контрольній групі застосовували лише пероральний преднізон у дозі 0,7 мг/кг, у другій – в/в інфузії 240 мг метилпреднізолону, а потім 0,5 мг/кг преднізону перорально.
Докази середньої якості з першого дослідження вказують на можливість зменшити кумулятивну дозу ГКС при застосуванні початкової в/в пульс-терапії [90]. На 78-му тижні лікування медіана кумулятивної дози становила 5636 мг у дослідній групі порівняно з 7860 мг – у контрольній. Пульс-терапія в кумулятивній дозі ГКС не враховувалася. За іншими даними, переваги пульс-терапії щодо зменшення кумулятивної дози ГКС у контрольних точках 1, 2, 6 і 12 місяців не відмічалося (докази дуже низької якості) [87].
Докази низької якості свідчать про вищу ймовірність досягнення ремісії у групі застосування інфузій метилпреднізолону в пацієнтів, які отримували надалі ≤5 мг преднізону перорально [90]. Показники відносного ризику (ВР) у трьох контрольних точках становили: 2,46 на 36-му тижні, 5,11 – на 52-му, 2,57 – на 78-му. Не було розбіжності між групами пульс-терапії та контролем за частотою припинення терапії ГКС через 12 місяців, кількістю пацієнтів із принаймні одним рецидивом на 78-му тижні та частотою досягнення ремісії без ліків на 78-му тижні [87, 90]. За частотою основних побічних ефектів ГКС-терапії дослідні та контрольні групи не відрізнялися.
Таким чином, можливо отримати деякі переваги від застосування початкової пульс-терапії, зокрема у вигляді зменшення кумулятивної дози ГКС. Але зважаючи на підвищений ризик побічних ефектів, користь в/в введення ГКС у пацієнтів без гострої або переміжної втрати зору при ГКА залишається невідомою.
Опціональна рекомендація. Стандартна початкова доза ГКС для лікування ГКА має становити 40‑60 мг/добу перорально у преднізолоновому еквіваленті (якість доказів +, рівень консенсусу 9,44).
? Які дози і шляхи введення ГКС найкращі для початкової терапії ГКА за наявності ішемічних порушень зору?
Клінічні дослідження за участю пацієнтів із гострою ішемією ока не проводили. Однак за даними спостережень переважна кількість випадків втрати зору при ГКА мала місце до початку терапії ГКС. Гостра втрата зору внаслідок окулярної ішемії при ГКА потребує невідкладних дій [29]. Введення ГКС в/в (метилпреднізолону) застосовують при системних васкулітах для лікування захворювання, що загрожує життю або органам [91]. Внутрішньовенний шлях забезпечує швидку доставку ГКС до місця дії, висока доза – швидкий початок дії через негеномні ефекти ГКС, тоді як для реалізації геномних через транскрипцію генів необхідно кілька годин [92, 93]. ГКС-терапію в/в використовують також у разі гострої або переміжної втрати зору внаслідок ГКА. Якщо неможливо ввести ГКС в/в, слід приймати по 60‑100 мг преднізолону на день перорально тривалістю до трьох послідовних днів.
Опціональна рекомендація. Пацієнти із ГКА, що проявляється гострою або переміжною втратою зору, можуть спочатку отримувати метилпреднізолон в/в у дозі 500‑1000 мг впродовж трьох днів, перш ніж перейти на пероральну терапію предніз(ол)оном. Якщо немає швидкого доступу до в/в терапії, не слід затримувати початок перорального застосування предніз(ол)ону (якість доказів +, рівень консенсусу 9,00).
? Яким чином необхідно виконувати відміну ГКС при ГКА?
В одноцентровому відкритому двомісячному РКД порівнювали різні режими відміни у 35 пацієнтів із новим епізодом ГКА [94]. У перші п’ять днів доза ГКС була однаковою, а надалі застосовували різні режими зниження. Не відмічалося різниці за частотою рецидивів або втрати зору впродовж двох місяців лікування.
У багатоцентровому РКД тоцилізумабу при ГКА було дві групи плацебо [52]. В одній групі преднізон поступово відміняли протягом шістьох, в іншій – 12 місяців. Серед пацієнтів, в яких преднізон відміняли швидше, спостерігалося більше рецидивів, хоча кумулятивна доза ГКС була однаковою.
Опціональна рекомендація. Дозу ГКС слід поступово знижувати до повної відміни впродовж 12‑18 місяців та спостерігати, чи не повертаються симптоми ГКА або лабораторні маркери запалення. Швидше зменшення дози можливе у пацієнтів, які мають високий ризик розвитку побічних ефектів ГКС та/або отримують одночасно іншу терапію, що економить дозу ГКС (якість доказів +, рівень консенсусу 8,81).
? З якою кратністю слід приймати ГКС пацієнтам із ГКА?
В одноцентровому РКД із невстановленою тривалістю спостереження порівнювали ефекти перорального застосування 15 мг преднізону кожні вісім годин з однократним щоденним прийманням 45 мг преднізолону. В третій групі пацієнти отримували 90 мг преднізону через день. В усіх трьох групах терапія в перші п’ять днів розпочиналася однаково – 20 мг преднізону перорально кожні вісім годин [95]. Частота ремісій та рецидивів на 4-му тижні не відрізнялася між групами однократного приймання і розділення добової дози. Також не було різниці за частотою таких побічних ефектів ГКС, як гіперкортицизм, переломи, ЦД та глюкокортикоїдна міопатія. При порівнянні груп щоденного дозування та застосування через день на 4-му тижні в першій відмічався вищий рівень ремісій (ВР 2,67; ДІ 1,32‑5,39) та була нижчою частота рецидивів (ВР 0,11; ДІ 0,02‑0,80). Гіперкортицизм частіше траплявся у групі щоденного дозування (ВР 5,95; ДІ 1,57‑22,57), проте за частотою переломів, нових випадків ЦД та міопатії групи не відрізнялися.
Таким чином, докази, хоча й низької якості, вказують на вищу ймовірність рецидивів при використанні ГКС через день. Розподіл добової дози на кілька приймань не надає жодних переваг у лікуванні ГКА, проте несе потенційний ризик розладів добового ритму, зокрема сну [96, 97]. Отже, при ГКА раціонально призначати ГКС для приймання всієї добової дози зранку [12, 91].
Опціональна рекомендація. Краще застосовувати ГКС один раз на добу щодня, ніж через день або з поділом добової дози на кілька приймань (якість доказів +, рівень консенсусу 9,53).
? Чи слід застосовувати преднізон модифікованого вивільнення замість стандартної терапії?
Наразі немає ані результатів РКД, ані достатнього клінічного досвіду, для того щоб рекомендувати преднізон модифікованого вивільнення при ГКА (рівень консенсусу 9,72).
? Коли слід додавати інші небіологічні імуносупресанти до ГКС при лікуванні ГКА?
Ефекти метотрексату вивчали у трьох РКД. В одноцентровому 24-місячному РКД із подвійним засліпленням у 42 пацієнтів з новим епізодом ГКА оцінювали ефекти додавання метотрексату в дозі 10 мг на тиждень порівняно із плацебо до перорального преднізолону в початковій дозі 60 мг/добу [98]. В багатоцентровому 12-місячному РКД із подвійним засліпленням в осіб із новим епізодом ГКА (n=98 замість 300 запланованих) аналізували додавання метотрексату по 15 мг на тиждень проти плацебо до перорального преднізону в початковій дозі 1 мг/кг/добу [88]. У меншому одноцентровому РКД із подвійним засліпленням 21 хворому на ГКА, що вже отримував знижену дозу преднізону 30 мг/добу, додатково призначали метотрексат по 7,5 мг на тиждень або плацебо. Початкова доза ГКС лишалася на розсуд лікарів, і деякі пацієнти з очними симптомами отримували в/в пульс-терапію [99].
Об’єднані результати двох більших РКД надали докази середньої якості (+++) щодо здатності метотрексату знижувати частоту рецидивів протягом 1‑2 років (ВР 3,20; 95% ДІ 1,49‑6,87) [88, 98]. У меншому дослідженні не виявлено різниці в частоті рецидивів між групами метотрексату і плацебо [99]. У жодному випробуванні групи не відрізнялися за кумулятивною дозою ГКС та тривалістю терапії.
Стосовно переносимості метотрексату, за даними трьох досліджень не спостерігалося підвищення частоти відміни через побічні ефекти або посилення окремих несприятливих явищ, зокрема зростання активності печінкових трансаміназ, нудоти/блювання, тромбоцитопенії, оральних виразок, алопеції, діареї та дискомфорту в шлунку [88, 98, 99]. Проте слід зважати, що жодне з випробувань не мало достатньої статистичної потужності, щоб виявити різницю в частоті побічних реакцій.
До огляду додатково був включений метааналіз індивідуальних даних учасників трьох РКД, в яких вивчали ефект метотрексату [100]. У групі метотрексату порівняно із плацебо мало місце помірне зниження ризику першого і наступного рецидивів, більше ремісій без ГКС (за критерієм повної відміни ГКС протягом 24 тижнів) і зменшення кумулятивної дози ГКС (середня різниця – 1,1 г; р=0,007 на 96-му тижні) [100].
Таким чином, за даними трьох невеликих РКД можна отримати переваги від додавання метотрексату до ГКС у вигляді зниження ризику рецидиву і кумулятивної дози ГКС. У дослідженнях метотрексат вивчали в дозуваннях 7,5‑15 мг щотижня. У клінічній практиці застосовують дози до 25 мг щотижня перорально або в підшкірних ін’єкціях.
В одноцентровому 52-тижневому РКД аналізували ефекти додавання азатіоприну до терапії ГКС [101]. Оскільки у дослідження було залучено лише 18 пацієнтів із ГКА, воно не відповідало критеріям включення до огляду, тому жодних рекомендацій стосовно застосування азатіоприну не надано. Також було проведене одне відкрите РКД із дапсоном та ще два – з циклоспорином [102‑104]. Потенційна токсичність дапсону та циклоспорину, ймовірно, перевершує будь-які можливі переваги, тому їх не рекомендовано використовувати. За відсутності РКД лефлуноміду при ГКА опубліковані лише поодинокі докази його ефективності, отримані на серіях випадків та у відкритих нерандомізованих дослідженнях [105‑107]. У клінічній практиці мікофенолату мофетил або циклофосфамід час від часу призначали як імуносупресори при тяжкому ГКА за аналогією з використанням при інших системних васкулітах, але формально ці засоби при ГКА не вивчали.
Опціональна рекомендація. Метотрексат можна розглядати як додаткову терапію на етапі зниження дози ГКС у пацієнтів із високим ризиком побічних ефектів ГКС або при рецидиві. Недостатньо доказів, щоб рекомендувати будь-які інші імуносупресори при ГКА, включно з азатіоприном, лефлуномідом та мікофенолату мофетилом (якість доказів ++, рівень консенсусу 8,92).
? Які біологічні препарати можна застосовувати при ГКА на додачу до стандартної терапії?
Тоцилізумаб був схвалений для лікування ГКА у США та Європейському союзі 2017 р. на підставі результатів двох РКД [52, 89]. У дослідженні взяли участь особи з першим епізодом ГКА в житті, а також пацієнти з рецидивами [52]. Останніх включали за умови, що попередній курс лікування завершився більш ніж чотири роки тому. Тоцилізумаб додавали на етапі зниження дози преднізолону, за шість місяців до повної відміни ГКС. Учасники групи плацебо отримували терапію преднізоном за одним із двох альтернативних режимів, із поступовим зниженням дози до повної відміни впродовж шести місяців або одного року, якщо пацієнт залишався в ремісії. Якщо відбувався рецидив, дозу преднізону підвищували за рішенням лікаря.
Первинної кінцевої точки (стабільної ремісії впродовж одного року за умови повного виконання протоколу відміни ГКС, за критерієм ремісії, що включав зниження рівня СРБ) було досягнуто в 56% пацієнтів, які щотижня отримували підшкірні ін’єкції тоцилізумабу, та у 53% тих, кому тоцилізумаб вводили через тиждень. У групі плацебо стабільної ремісії вдалося досягти у 14% хворих, в яких преднізон відміняли впродовж шести місяців, та у 18% – протягом року. При порівнянні тоцилізумабу (щотижневі ін’єкції) з плацебо (плюс 6-місячний режим поступової відміни ГКС) відношення шансів на досягнення стабільної ремісії становило 4,0 (95% ДІ 1,97‑8,12; висока якість доказів). Порівняльні аналізи між іншими групами виявили схожі результати зі значеннями відношення шансів від 3,01 до 3,79.
У меншому дослідженні також відмічалося збільшення безрецидивної виживаності протягом одного року (висока якість доказів) та зменшення кумулятивної дози ГКС у групах терапії тоцилізумабом (середня різниця – 1434 мг) [89]. Незважаючи на зменшення загального навантаження ГКС внаслідок додавання тоцилізумабу, випробування не мали достатньої статистичної потужності для підтвердження зниження частоти глюкокортикоїдних побічних ефектів.
Зазначалося, що ГКС-зберігальна терапія тоцилізумабом може бути найбільш економічно доцільною в таких підгрупах пацієнтів із ГКА:
- в осіб, які потребують ескалації дози ГКС через рецидив хвороби;
- у хворих, які мають підвищений ризик несприятливих реакцій ГКС (наприклад, через супутні патології або інші фактори ризику глюкокортикоїдної токсичності).
Абатацепт вивчали як терапію ГКА у невеликому дослідженні [108]. Всі пацієнти отримували абатацепт від початку додатково до ГКС. Ті, що досягли ремісії, були рандомізовані на 12-му тижні для продовження терапії абатацептом або плацебо. Первинною кінцевою точкою був період часу до рецидиву. За цим критерієм результати дослідження з високою статистичною значущістю свідчили на користь абатацепту. Апостеріорний аналіз для порівняння частки пацієнтів, які лишалися в ремісії на 12-му місяці, не виявив значущої різниці між групами (ВР 1,50; ДІ 0,71‑3,17; середня якість доказів), імовірно, через недостатню чисельність вибірки. Наразі абатацепт не має офіційного схвалення від регуляторних органів як засіб лікування ГКА.
Інгібітори фактора некрозу пухлин (TNF) вивчали у двох РКД [109, 110]. В обох випробуваннях ефективності виявлено не було, але мало місце зростання частоти інфекцій. Третє невелике дослідження впливу етанерцепту не задовольняло критеріям включення в огляд [111]. Хоча було показане зниження кумулятивної дози ГКС у групі етанерцепту, за первинною кінцевою точкою його ефективність у лікуванні ГКА не підтвердилася. З огляду на ці результати, інгібітори TNF не можуть бути рекомендовані при ГКА.
Сильна рекомендація. Тоцилізумаб можна розглядати як терапію ГКА додатково до ГКС на етапі зниження дози, особливо у пацієнтів із високим ризиком глюкокортикоїдної токсичності або рецидивами. Інгібітори TNF не рекомендовані при ГКА (якість доказів +++, рівень консенсусу 9,61).
? Чи слід призначати антикоагулянти або антиагреганти при ГКА?
РКД із використанням ацетилсаліцилової кислоти (АСК) або інших антиагрегантів/антикоагулянтів при ГКА не проводили. У кокранівському огляді не було виявлено доказів РКД для оцінки ефективності та безпеки низької дози АСК як додаткової терапії ГКА [112]. Тож рутинне застосування антикоагулянтів або антиагрегантів при ГКА не рекомендоване через брак доказів (рівень консенсусу 9,28).
? Чи варто призначати холестерин-знижувальні засоби при ГКА?
РКД із використанням таких засобів не проводили. При прийнятті рішення стосовно призначення статинів або інших холестерин-знижувальних препаратів слід керуватися відповідними експертними настановами із вторинної профілактики коронарних та інших атеросклеротичних судинних захворювань. Таким чином, рутинне застосування холестерин-знижувальних засобів, таких як статини, при ГКА не рекомендоване через брак доказів (рівень консенсусу 9,53).
Практичне впровадження рекомендацій і можливі перепони
Ця настанова окреслює основні підходи, в межах яких рекомендовано надавати медичну допомогу пацієнтам із запідозреним ГКА. Проте індивідуальні обставини можуть чинити значний вплив, тому в складних випадках клініцисти мають погоджувати клінічні рішення з пацієнтами. Крім того, певні обмеження системи охорони здоров’я та організаційні недоліки на практиці можуть перешкоджати впровадженню рекомендацій. Зокрема, можливість швидкого підтвердження діагнозу судинним УЗД залежить від наявності не лише відповідного обладнання та спеціаліста, але й затвердженого клінічного маршруту пацієнтів із підозрою на ГКА у лікувально-профілактичних закладах, з урахуванням ургентності стану та необхідності швидкої інтерпретації даних первинного огляду.
Іншим етапом надання допомоги, що потребує додаткової організаційної роботи, є спостереження за хворим, який отримує терапію ГКС, із контрольними оглядами кожні 2‑8 тижнів у перші шість місяців. Це потребує обов’язкової співпраці спеціалізованої ланки (ревматолог) із первинною ланкою медичної допомоги.
Підготував Сергій Романюк
Оригінальний текст документа, включно зі списком літератури, читайте на сайті www.pubmed.ncbi.nlm.nih.gov
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (70) 2020 р.
СТАТТІ ЗА ТЕМОЮ Ревматологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....
Зв’язок між рівнем сироваткової сечової кислоти (ССК) і ризиком серцево-судинних захворювань (ССЗ) упродовж багатьох років є предметом вивчення дослідників. Установлено, що рівень ССК – незалежний предиктор смерті від усіх причин і серцево-судинної смерті, зокрема від гострого коронарного синдрому, інсульту та серцевої недостатності (СН). Також опубліковано багато робіт про зв’язок між ССК і функцією нирок. Попри значну кількість публікацій, деякі моменти, а саме: яким є оптимальний поріг ССК для визначення ризику ССЗ, чи необхідна корекція значень ССК для функції нирок, чи є ССК ключовим патологічним елементом метаболічної дисрегуляції, потребують прояснення....




