Модуляція слизового бар’єра кишечнику у хворих на неспецифічний виразковий коліт
За матеріалами науковопрактичної конференції з міжнародною участю
«X Український гастроентерологічний тиждень», 27-28 вересня, м. Дніпро
Запальні захворювання кишечнику, зокрема неспецифічний виразковий коліт (НВК), є мультидисциплінарною проблемою. Як в Україні, так і в усьому світі зростає кількість хворих на важкі форми НВК та хвороби Крона.
 Сучасним методам лікування НВК та можливостям ад’ювантної терапії цього захворювання присвятив свою доповідь професор кафедри терапії Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук Андрій Едуардович Дорофєєв.
Сучасним методам лікування НВК та можливостям ад’ювантної терапії цього захворювання присвятив свою доповідь професор кафедри терапії Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук Андрій Едуардович Дорофєєв.
– Запальні захворювання кишечнику становлять значну медикосоціальну проблему сьогодення. Пацієнти з такою патологією потребують зазвичай тривалого та досить недешевого лікування. Довгочасний перебіг запальних захворювань зумовлює розвиток ускладнень, а оперативні методи лікування доволі важкі й призводять до інвалідизації пацієнтів. Тож пошук методів підвищення ефективності терапії триває. Модуляція слизового бар’єра кишечнику – нова мішень для комплексного лікування НВК.
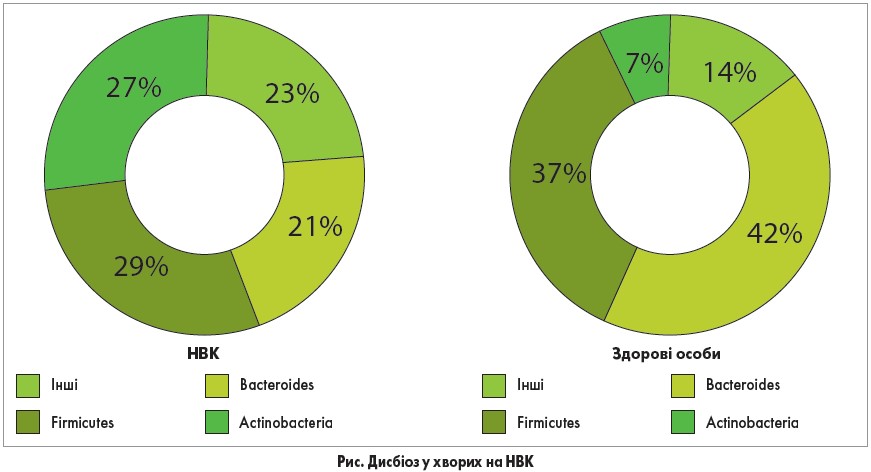
Слизовий бар’єр кишечнику – це багатофункціональна система, яка складається з кишкового мікробіому, кишкового слизу (його компонентів та метаболітів) та власне клітин епітелію товстої кишки. Кожен з цих компонентів зазнає певних змін у хворих на НВК. Зокрема, на досить значні зміни кишкового мікробіому вказують як зарубіжні дослідники, так і наші власні дослідження. Нами були визначені ентеротипи мікробіому у хворих на НВК за допомогою полімеразної ланцюгової реакції (2010). Результати цього дослідження демонструють, що в більшості пацієнтів з НВК виявляються зміни в ключових ентеротипах (рис.). У порівнянні зі здоровими особами хворі на НВК мають збільшену кількість Actinobacteria та інших бактерій, при цьому кількість Bacteroides та Firmicutes зменшується.
Зміни в кількісному та якісному складі мікрофлори зазвичай зумовлюють зміни метаболічної активності мікробіоти. Відомо, що одним із маркерів функціональної активності мікрофлори є коротколанцюгові жирні кислоти, зокрема бутират (масляна кислота). Останній має протизапальну дію: пригнічує продукцію γ-інтерферону (що є ініціатором запального процесу) та прозапальних цитокінів (туморнекротичний фактор-α, інтерлейкін‑2, 6, 8, 12 тощо), стимулює секрецію протизапальних цитокінів (туморнекротичний фактор-β, інтерлейкін‑10). Масляна кислота сприяє відновленню бар’єрних функцій, має антиканцерогенні властивості. При цьому бутират стимулює синтез муцину та секрецію слизу через підсилення експресії гена MUC2, посилює секрецію келихоподібними клітинами кишкового фактора TFF3 (муцинасоційованого пептиду, що відповідає за еластичні властивості слизу), індукує продукцію антимікробних пептидів (LL‑37, CAP‑18) та дефензимів, які перешкоджають інвазії бактерій через слизову оболонку шлунковокишкового тракту та попереджують запалення, знижує проникність слизової оболонки за допомогою посилення зв’язку між колоноцитами. Внаслідок порушення рівноваги кишкового мікробіому у хворих на НВК рівень масляної кислоти знижується, що зумовлює ушкодження слизового бар’єру кишки.
Порушення слизоутворення спостерігається у хворих на НВК у ділянках виразкування: зменшується або зупиняється утворення слизу в окремих келихоподібних клітинах частини залоз, зменшується загальна кількість келихоподібних клітин та розмірів їх вакуолей. Змінюється не лише кількість кишкового слизу, але також його зрілість і фізикохімічні параметри. Разом з порушенням слизового бар’єру зазнає запальних змін стінка кишки, спостерігається лейкоцитарна інфільтрація з формуванням мікроабсцесів.
Отже, корекція слизового бар’єра – важливий патогенетичний напрям терапії в пацієнтів з НВК. Сучасні напрями такої корекції включають:
- застосування протизапальних базисних препаратів;
- використання засобів, що модулюють кишкову мікробіоту (пробіотики, пребіотики, синбіотики, антибіотики, фекальна трансплантація);
- ад’ювантна терапія.
Арсенал протизапальних базисних препаратів для лікування запальних захворювань кишечнику залишається практично незмінним. Згідно з консенсусом Європейської організації з вивчення хвороби Крона та коліту (European Crohn’s Colitis Organisation – ECCO, 2017) для лікування проктиту застосовують препарати 5аміносаліцилової кислоти (5АСК) (месалазин) у супозиторіях 1 г 1 р/добу. Альтернативою є месалазин у формі піни або в клізмах. Супозиторії можуть доставляти діючу речовину в пряму кишку ефективніше та ліпше переносяться хворими, ніж клізми. Поєднання топічного месалазину з пероральним месалазином або топічним стероїдом є ефективнішим, ніж монотерапія. Рефрактерний проктит може потребувати комбінованого лікування імунобіологічними препаратами.
Щодо терапії лівостороннього коліту, коліт легкого та середнього ступеня важкості починають лікувати з призначення 5АСК (месалазину) у вигляді клізм 1 г/добу в комбінації з пероральним месалазином <2 г/добу. Топічна терапія стероїдом або 5АСК така ж ефективна, як монотерапія пероральними 5АСК. Топічний месалазин менш ефективний, ніж топічний стероїд. При цьому будесонід – топічний стероїд, який найчастіше використовується для лікування НВК. Висока афінність будесоніду до стероїдних рецепторів забезпечує йому високу ефективність, зіставну із системними кортикостероїдами. Афінність будесоніду до рецепторів у 60 разів вища за таку в преднізолону, тому активність будесоніду перевищує таку в класичних стероїдів. Ректальне призначення будесоніду є альтернативою месалазину при проктитах, а його комбіноване застосування показане при важких формах НВК. Якщо симптоми лівостороннього коліту не відповідають на терапію топічним стероїдом, додають системні стероїди. Важкий активний лівосторонній коліт є показанням для госпіталізації хворого.
Лікування поширеного активного НВК (панколіту) легкого або середнього ступеня важкості починають з призначення пероральних 5АСК <2 г/добу в комбінації з топічним препаратом 5АСК для посилення терапії. Одноразовий добовий прийом 5АСК такий самий ефективний, як і розподілення добової дози (на кілька прийомів). Якщо відповіді на терапію месалазином не отримано, призначають топічні та системні стероїди. Важкий розповсюджений НВК завжди є показанням для госпіталізації та проведення інтенсивної терапії.
Якщо всі перераховані вище заходи неефективні, необхідно:
- виключити інфекційні причини;
- уточнити діагноз та виключити ускладнення (провести колоноскопію, комп’ютерну або магнітнорезонансну томографію);
- посилити терапію.
Слід зазначити, що резистентність до базисної терапії має певні генетичні маркери. Нами проведено дослідження 187 хворих з різних областей України, у яких вивчали варіанти поліморфізму генів, що можуть відповідати за резистентність до терапії. Серед обстежених 14,9% були резистентними до стандартної терапії та достовірно частіше мали певні варіанти поліморфізму генів, що сприяють активації запалення (Asp299Gly гена TLR4; SNP Thr399lle гена TLR4 тощо).
Як можна посилити терапію? Серед можливих варіантів – підвищення дози месалазину та топічних стероїдів, додавання азатіоприну, 6меркаптопурину, метотрексату, циклоспорину або препаратів біологічної терапії.
Як ад’ювантну терапію використовують засоби для контролю абдомінального болю, лікування позакишкових проявів коліту та корекцію порушень всмоктування.
Оскільки перебіг НВК супроводжується значними порушеннями стулу з діареєю та мальабсорбцією, синдром порушення всмоктування на тлі хронічного запалення кишечнику може мати вирішальну роль у формуванні позакишкових проявів, ускладнень захворювання та зниженні якості життя хворих. Мальабсорбція в пацієнтів з НВК зумовлена порушенням порожнинного, пристінкового та внутрішньоклітинного травлення. Важкість цих порушень корелює з розповсюдженістю та інтенсивністю запального процесу. Тому, окрім базисної терапії, у хворих на НВК застосовують ферментні препарати, що поліпшують порожнинне та пристінкове травлення й зменшують прояви синдрому мальабсорбції.
Найбільш фізіологічним є використання ступінчастої терапії з поступовим підвищенням (step-up) або зниженням (step-down) дози ферментного препарату. У пацієнтів з НВК застосовують переважно останній варіант – призначають максимальну терапевтичну дозу ферментів, яку поступово зменшують. Бажано, щоб препарати для лікування мали оптимальне співвідношення ферментів, але різну дозу ліпази для забезпечення ступінчастої схеми. Оптимальним вважається вибір препаратів одного і того самого виробника. Зазначеним вимогам на українському фармацевтичному ринку відповідають ферментні препарати BerlinChemie Menarini Group, серед яких представлені високо, середньо та низькодозові препарати Пангрол® 25 000, Мезим® форте 20 000, Пангрол 10 000 та Мезим® форте 10 000. Покрокове застосування ферментних препаратів з поступовим зменшенням дози поліпшує кишкову функцію, що забезпечує насамперед підвищення якості життя пацієнтів. У дослідженнях було показано, що ад’ювантна ферментотерапія у хворих на НВК підвищує тривалість ремісії, покращує соціальну активність, тому забезпечує високу прихильність пацієнтів до лікування. Ферментотерапія може бути рекомендована як доповнення до базисного лікування НВК.
Отже, модуляція слизового бар’єра кишечнику – один з напрямів терапії НВК, мета якої не лише подолати симптоми, а й контролювати запалення. Неефективність базисної терапії є генетично детермінованою та в частини пацієнтів потребує підсилення. Ад’ювантна терапія при НВК спрямована на лікування абдомінального болю та позакишкових проявів, а також на корекцію порушеного травлення та мальабсорбції. Ступінчаста терапія мальабсорбції за допомогою ферментних препаратів Пангрол® 25 000, Мезим® форте 20 000, Пангрол 10 000 та Мезим® форте 10 000 може бути рекомендована для корекції порушень всмоктування, подовження періоду ремісії, підвищення якості життя пацієнтів.
Підготувала Марія Марчук
Медична газета «Здоров’я України 21 сторіччя» № 20 (441), листопад 2018 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...