Місце нестероїдних протизапальних препаратів у лікуванні хронічного простатиту та синдрому хронічного тазового болю
Хронічний простатит (ХП) на сучасному етапі є одним із найбільш розповсюджених захворювань сечостатевої системи у чоловіків. За даними різних авторів, частота ХП у чоловічій популяції становить від 3 до 35% (Горпинченко І. І., Мигов В. Г. та ін., 2013). Серед чоловіків до 50 років ХП є найбільш поширеним урологічним захворюванням, а притаманні йому симптоми є частою причиною звернення за урологічною допомогою.
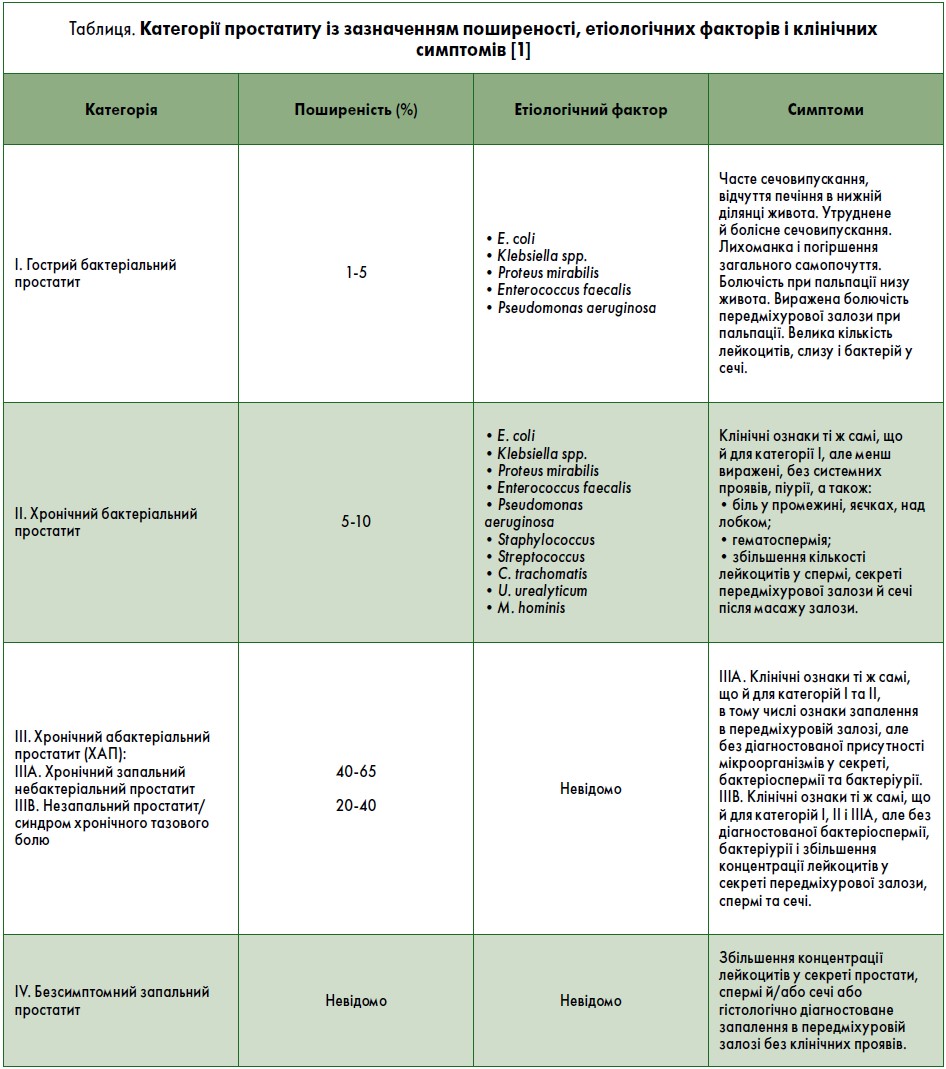
Хоча б один раз у житті 35‑50% чоловіків повідомляли про наявність симптомів нижніх сечових шляхів (СНСШ), характерних для простатиту. У 8‑11% європейців і 3‑16% американців простатит є рецидивуючим захворюванням (Smith C. P., 2016; Polackwich A. S. et al., 2016). Сучасна класифікація простатиту була розроблена у США Національним інститутом здоров’я (National Institutes of Health, NIH) і Національним інститутом діабету, травлення і хвороб нирок (National Institute of Diabetes and Digestive and Kidney Diseases, NIDDK) у 1995 році (NIDDK Workshop Committee, 1995). Відповідно до неї виділяють 4 категорії простатиту: гострий бактеріальний, бактеріальний ХП, хронічний абактеріальний (ХАП)/синдром хронічного тазового болю (СХТБ) і безсимптомний. Кожна з цих категорій має різний профіль СНСШ. У таблиці представлені адаптовані (Rees J. et al., 2015; Grabe M. et al., 2015; Krieger J. N. et al., 2008; Nickel J. C., 2011) категорії простатиту на основі класифікації NIH, NIDDK.
Етіологія та патогенез ХАП/СХТБ: сучасні уявлення
Етіологія ХАП/СХТБ залишається остаточно нез’ясованою [2]. На сьогоднішній день багато зарубіжних дослідників доходять висновку про багатофакторність етіопатогенезу ХП II і III категорій (Wagenlehner F. M., 2009; Тюзиков И. А. и др., 2012). Як найбільш імовірні причини ХАП/СХТБ розглядаються наступні фактори:
- інфекційний (наявність патологічного мікроорганізму, який із тих чи інших причин не може бути виділений стандартними культуральними методами);
- детрузорно-сфінктерна дисфункція (зокрема, уретро-простатичний рефлюкс сечі внаслідок неадекватного розслаблення шийки сечового міхура під час процесу сечовипускання з наступним розвитком асептичного запалення), або дисфункціональне сечовипускання;
- імунологічний дисбаланс (підвищення рівня прозапальних і зниження кількості протизапальних цитокінів як свідчення аутоімунного процесу);
- інтерстиційний цистит;
- різні неврологічні порушення, в тому числі патологія пудендального нерва.
Згідно з висновками науковців (Мазо Е. Б., 2004; Davis S. N. et al., 2011), у патогенезі ХАП/СХТБ важлива роль належить неврологічним порушенням тонусу м’язів тазового дна, патологічним змінам кровотоку в них, що в результаті призводить до спастичного скорочення м’язів, м’язового напруження і формування міофасциального синдрому, який супроводжується постійною больовою імпульсацією і дизурією.
Відсутність єдиного, переконливого з позицій доказової медицини, етіологічного фактора ХАП/СХТБ зумовлює мультидисциплінарний характер цієї нозології з різноманітними патогенетичними механізмами і можливостями їх корекції [2, 3]. Публікації останніх років дозволяють зробити висновок про те, що важливу роль у механізмі розвитку запалення при ХАП/СХТБ відіграють місцеві запальні і нейрогенні фактори (Коган М. И., 2011). Ряд авторів вважають головною причиною розвитку ХАП/СХТБ порушення локальної гемодинаміки в передміхуровій залозі (як артеріального, так і венозного генезу), що призводить до активації запального процесу та його хронізації незалежно від наявності патогенної та умовно-патогенної мікрофлори в діагностично значущих концентраціях [4].
Діагностика хронічного простатиту
Діагностичне обстеження пацієнтів із підозрою на простатит має проводитися відповідно до алгоритму, рекомендованого Європейською асоціацією урологів (ЄАУ). Клінічне обстеження включає оцінку стану пацієнта із застосуванням опитувальника, наприклад «Індекс симптомів хронічного простатиту» (NIH-CРSI), який дозволяє з’ясувати характеристики болю (локалізацію, інтенсивність, частоту і тривалість), СНCШ (обструктивні та симптоми подразнення), наявність інших проявів (підвищення температури, інші больові синдроми) та вплив цих симптомів на життєдіяльність і якість життя (ЄАУ, 2016).
Лабораторні дослідження при підозрі на простатит включають наступне:
- загальний аналіз і посів сечі;
- виключення інфекцій, що передаються статевим шляхом (C. trachomatis, U. urealyticum, M. hominis та ін.);
- урофлоуметрію і визначення залишкової сечі;
- 4-склянкову пробу (за E. M. Meares та T. A. Stamey) (рисунок);
- мікроскопію секрету простати або першої порції сечі, отриманої після масажу простати;
- культуральні дослідження секрету передміхурової залози, сечі, отриманої після масажу простати, й/або сперми.
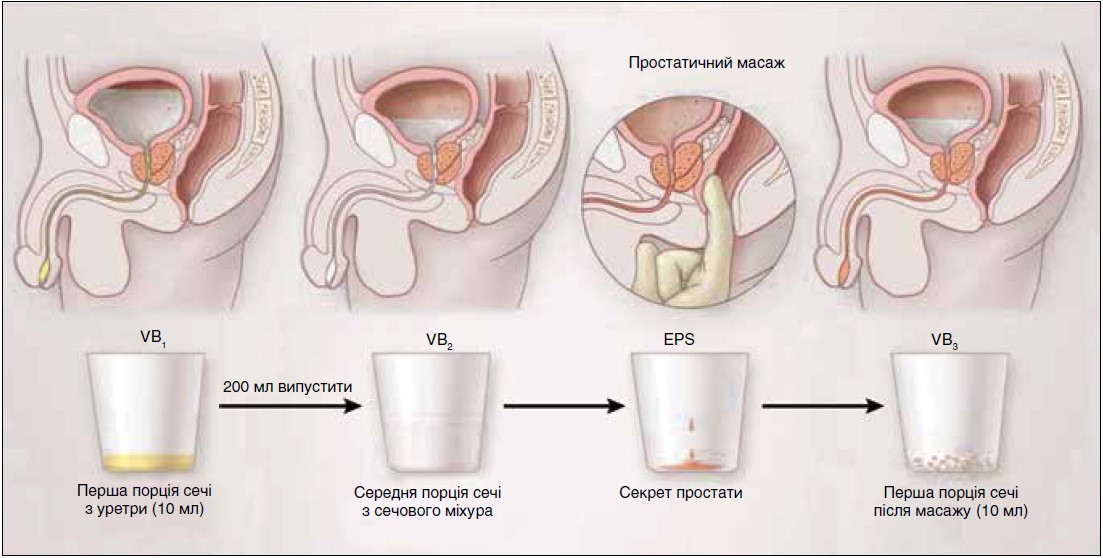 Рис. Схема виконання 4-склянкової проби
Рис. Схема виконання 4-склянкової проби
Висіяний бактеріальний штам вважається збудником захворювання, якщо концентрація колонієутворюючих одиниць у секреті простати або у сечі, отриманій після масажу залози, перевищує концентрацію в середній або першій порції сечі в 10 і більше разів (Anothaisintawee T. et al., 2011).
Хоча проведення ультразвукового дослідження не входить до переліку обов’язкових діагностичних заходів, рекомендованих ЄАУ, на думку багатьох авторів, його слід проводити з наступних причин [1, 5, 6]:
- отримання інформації про наявність фіброзу і кальцифікатів простати, що важливо враховувати при лікуванні;
- виявлення порушень дренажної функції сім’яних пухирців, що часто пов’язано з больовою симптоматикою;
- встановлення порушень кровообігу в залозі та малому тазі, що відіграє суттєву роль у патогенезі ХП/СХТБ;
- виявлення осередків, підозрілих відносно малігнізації.
Терапія хронічного простатиту
Лікування з доведеною ефективністю розроблено для хворих із ХП II категорії, тобто викликаного певним інфекційним агентом. У цьому випадку призначається антибіотикотерапія (ЄАУ, 2016). Лікування простатиту III категорії/СХТБ також починають із курсу антибіотиків тривалістю 2‑4 тижні [1]. Майже в половині випадків це призводить до зниження кількості лейкоцитів у секреті простати та спермі, що свідчить про те, що нібито абактеріальний ХП насправді викликаний мікроорганізмами, які не виявляються при стандартному посіві. Відповідно до результатів крупномасштабних багатоцентрових досліджень такими патогенами є C. trachomatis, M. species і U. urealyticum (Choi Y. S. et al., 2013; Chen X. et al., 2016).
Згідно з рекомендаціями ЄАУ перший курс застосування антибактеріальної терапії (хінолони або тетрациклін) призначають для нелікованих пацієнтів із тривалістю больового синдрому <1 року як мінімум упродовж 6 тижнів. Цій групі чоловіків також рекомендують α1-адреноблокатори, пентосан полісульфат та нестероїдні протизапальні засоби (НПЗЗ). Ефективність останніх у даної категорії хворих була доведена в дослідженнях J. C. Nickel et al. (2006), W. P. Zhao et al. (2009). Автори встановили, що ефективність протизапальних препаратів у хворих на ХП/СХТБ виявилася на 80% вищою порівняно з плацебо. НПЗЗ інгібують біосинтез простагландинів внаслідок блокади ключового фермента – циклооксигенази (ЦОГ) і, відповідно, пригнічують синтез простацикліну, тромбоксану та простагландинів. При їх застосуванні спостерігається зменшення проникності капілярів, покращення мікроциркуляції, а також пригнічення міграції лейкоцитів в уражені ділянки тканин, підвищення стабільності лізосомальних клітинних мембран. Саме тому НПЗЗ, окрім аналгетичного ефекту, характеризуються широким спектром дії – вираженим протизапальним, антиагрегантним, капіляропротекторним ефектами тощо (Picot D. et al., 1994).
Загальновизнаним еталоном при вивченні терапевтичного потенціалу та безпеки як нових, так і традиційних НПЗЗ вважається диклофенак – неселективний представник даної групи лікарських засобів, що є похідним фенілоцтової кислоти [7]. Більшість позитивних ефектів НПЗЗ (зменшення запалення, болю, лихоманки) пов’язують з інгібуванням ЦОГ‑2, а розвиток побічних реакцій – із гальмуванням синтезу ЦОГ‑1. Диклофенак натрію пригнічує обидва ізоферменти ЦОГ, але більшою мірою ЦОГ‑2. Інгібування ЦОГ‑1 у диклофенаку виражене менше порівняно з ібупрофеном і напроксеном, у зв’язку з чим диклофенак рідше викликає ураження травного тракту. Водночас інгібування ЦОГ‑1 (хоча й менш виражене, ніж у інших неселективних НПЗЗ) може пояснювати більшу ефективність диклофенаку порівняно з селективними інгібіторами ЦОГ‑2 (мелоксикам, целекоксиб) у ситуації, коли в патогенезі захворювання бере участь і ЦОГ‑1. Такий збалансований ефект диклофенаку забезпечує високу терапевтичну активність при хорошій переносимості лікування.
Іншим механізмом дії диклофенаку є блокада продукції прозапальних факторів (зниження продуктів розпаду арахідонової кислоти, зменшення рівня вільних радикалів і концентрації інтерлейкіну‑6, підвищення вмісту інтерлейкіну‑10) із феноменом стримування міграції лейкоцитів у вогнище запалення.
Диклофенак характеризується комплексним впливом на різні механізми сприйняття больових відчуттів внаслідок як центрального, так і периферичного антиноцицептивного ефекту, що проявляється ефективним зменшенням больового синдрому. На сьогодні препарати НПЗЗ, у тому числі й диклофенак натрію, випускаються у різних лікарських формах (капсули, ін’єкції, супозиторії), що дозволяє широко їх застосовувати відповідно до потреб і наявності у пацієнтів супутніх захворювань. Застосування НПЗЗ у вигляді супозиторіїв має певні переваги, оскільки діюча речовина препарату абсорбується у нижній частині прямої кишки й через нижні гемороїдальні вени потрапляє в кровотік, минаючи печінку (Горячев Д.В., 2003). Цей спосіб введення забезпечує надходження в організм діючої речовини у повному обсязі незалежно від прийому їжі та супутньої медикаментозної терапії (наприклад, антацидами). До того ж, згідно з висновками авторів, які вивчали біодоступність та швидкість надходження діючих речовин у кров, час досягнення максимальної концентрації препарату при використанні ректальних супозиторіїв менший порівняно з пероральним прийомом. Так, для супозиторіїв із диклофенаком натрію відмічено швидше досягнення максимальної концентрації лікарської речовини у крові з рівнем біодоступності 126% порівняно з кишковорозчинними таблетками (Гребенева Л.С., 1997).
Слід зазначити, що апробація диклофенаку була проведена практично в усіх областях клінічного застосування НПЗЗ [8], у тому числі й в урологічній практиці. В. Н. Ткачук та співавт. досліджували ефективність і безпеку диклофенаку в дозі 100 мг/добу при лікуванні 39 хворих на ХАП із вираженим больовим синдромом. Даний препарат призначали на 15‑20 днів у режимі монотерапії. Після лікування відзначено суттєве зниження вираженості больового синдрому, а у 23 хворих (58,9%) – зникнення болю до закінчення курсу лікування.
Середній сумарний бал вираженості болю (за шкалою NIH у модифікації О. Б. Лорана й А. С. Сегала) до лікування становив 13,05±0,27, а після – 2,94±0,04. Відзначено також істотне підвищення якості життя – з 10,96±0,09 перед терапією до 2,15±0,03 після лікування. У хворих після лікування також спостерігали поліпшення васкуляризації передміхурової залози. Небажані ефекти такої терапії були незначущими [9].
Аналогічні результати були отримані при лікуванні диклофенаком натрію (препарат Диклоберл®) хворих на хронічний неспецифічний простатит (Горпинченко І. І., Гурженко Ю. М., 2009) [10]. Ефективність диклофенаку натрію також була доведена у хворих із СХТБ у складі комплексної терапії [11]. Автори дійшли висновку, що, враховуючи протизапальний і анальгетичний ефект диклофенаку, зумовлений його впливом на різні рівні й ланки патогенезу больового синдрому як на центральному, так і на периферичному рівні, цей препарат доцільно застосовувати у лікуванні хворих на ХАП/СХТБ як у вигляді монотерапії, так і у складі комбінованої терапії [10, 11].
З огляду на результати попередніх досліджень у 2017 році на базі відділення сексопатології та андрології ДУ «Інститут урології НАМН України» вивчали ефективність комбінації методу екстракорпоральної ударно-хвильової терапії (ЕУХТ) та НПЗЗ у корекції болю при ХП/СХТБ у пацієнтів із ХП категорії IIIB [12]. ЕУХТ була проведена 57 чоловікам (середній вік – 38,2±2,1 року) із симптомами СХТБ на фоні хронічного калькульозного простатиту. Всі пацієнти були розподілені на три групи. У І групі (n=27) пацієнти отримували супозиторії Диклоберл® 100 мг 1 раз на день протягом 20 днів. У ІІ групі (n=19) – супозиторії Диклоберл® 100 мг 1 раз на день протягом 20 днів і Німесил® 100 мг всередину вранці після їжі протягом 5 днів. У ІІІ групі (n=11) – токоферолу ацетат 400 мг 1 раз на день протягом 30 днів всередину після їжі. Тривалість захворювання становила від 8 міс до 5,2 року. Було встановлено, що застосування диклофенаку натрію в супозиторіях у пацієнтів із ХП/СХТБ при проведенні ЕУХТ сприяло достовірному зниженню болю за шкалою NIH-CPSI у 30-денний термін лікування на 48,4±1,8% (р<0,05) і супроводжувалося високою комплаєнтністю (за даними пацієнта – 77,7%, за даними лікаря – 81,4%). Також було встановлено, що застосування комбінації супозиторіїв Диклоберл® із пероральним прийомом німесуліду сприяло зниженню показників NIH-CPSI на 55,7±2,1% від вихідного, а комплаєнтність становила, за даними пацієнта, 84,1%, за даними лікаря – 89,3% (р<0,05).
Отже, проведення екстракорпоральної ударно-хвильової терапії у пацієнтів із калькульозним простатитом і синдромом хронічного тазового болю є ефективним способом купірування больового синдрому, а НПЗЗ (Диклоберл® і Німесил®) достовірно покращують результати лікування.
На сьогодні питання етіології, патогенезу та терапії хворих на ХАП/СХТБ залишаються остаточно не з’ясованими й потребують проведення подальших досліджень. При цьому ефективність препаратів НПЗЗ у складі комплексної терапії цієї патології доведена багатьма дослідниками упродовж тривалого часу. Виражений протизапальний та аналгетичний ефекти, швидке усунення больового синдрому, висока безпека, різноманітні форми випуску та високий комплаєнс визначають доцільність використання диклофенаку натрію (препарат Диклоберл®) у хворих на ХАП/СХТБ.
Література
Божедомов В. А. Современные возможности лечения хронического простатита // Андрология и генитальная хирургия. – 2016. – Т. 17. – С. 10‑22.
Долгов А. Б., Попков В. М., Чураков А. А. Хронический абактериальный простатит/синдром хронической тазовой боли: современный взгляд на аспекты патогенеза // Современные проблемы науки и образования. – 2016. – № 4.
Белоусов И. И. Диагностика и лечение невоспалительной формы хронического абактериального простатита: автореф. дисс. … д-ра мед. наук. – Ростов-на-Дону, 2014. – 47 с.
Kaplan S. L., Volpe M., Te A. A. Prospective 1-year trial using saw palmetto versus finasteride in the treatment of category III prostatitis // J. Urol (Baltimort). – 2004. – Vol. 171. – P. 284‑288.
Божедомов В. А., Семенов А. В., Пацановская Г. М. и др. Репродуктивная функция мужчин при хроническом простатите: клинико-анамнестические и микробиологические аспекты // Урология. – 2015;(1):70‑8.
Lotti F., Corona G., Mondaini N. et al. Seminal, clinical and colour-doppler ultrasound correlations of prostatitis-like symptoms in males of infertile couples. Andrology 2014;2(1):30‑41.
Каприн А. Д., Костин А. А., Попов С. В. Нестероидные противовоспалительные препараты в лечении хронического абактериального простатита/синдрома хронической тазовой боли // Медицинский совет. – 2017. – № 16.
Каратеев А. Е., Яхно Н. Н., Лазебник Л. Б., Кукушкин М. Л., Дроздов В. Н., Исаков В. А., Насонов Е. Л. Применение нестероидных противовоспалительных препаратов. – М.: ИМА-ПРЕСС, 2009. – 168 с.
Ткачук В. Н. Хронический простатит. – М.: МДВ, 2006. – 112 с.
Горпинченко И. И., Гурженко Ю. Н. Опыт использования неспецифических противовоспалительных препаратов (Диклоберл) при лечении больных хроническим неспецифическим простатитом с наличием и отсутствием алгического синдрома // Здоровье мужчины. – 2009. – № 4 (31). – С. 103‑110.
Гурженко Ю. Н., Мигов В. Г. Исследование эффективности комбинированного лечения синдрома хронической тазовой боли с использованием нестероидных противовоспалительных препаратов и альфа-адреноблокаторов // Здоровье мужчины. – 2011. – № 3. – С. 51‑56.
Cпиридоненко В. В. Синдром хронической тазовой боли у пациентов с калькулезным простатитом: поиск оптимальной терапии // Здоровье мужчины. – 2017. – № 1 (60). – С. 74‑78.
Підготувала Марія Ареф’єва
СТАТТІ ЗА ТЕМОЮ Урологія та андрологія
У лютому відбулася щорічна Всеукраїнська науково-практична конференція «Малоінвазивні технології в урології», присвячена актуальним проблемам сучасної урології. Пропонуємо огляд найцікавіших доповідей, що прозвучали в рамках заходу....
Інфекції сечовивідних шляхів (ІСШ) у всьому світі посідають провідне місце серед інфекційних захворювань дорослого населення. Поряд із тим серед фахівців зростає занепокоєння щодо триваючого зростання стійкості бактерій до більшості антибіотиків. Експерти провідних міжнародних товариств наголошують на необхідності розсудливого і виваженого призначення антимікробних препаратів. Про основні принципи раціональної антибіотикотерапії в урології, зокрема при проведенні діагностичних і хірургічних втручань, ми попросили розповісти завідувача відділу відновної урології та новітніх технологій ДУ «Інститут урології ім. акад. О.Ф. Возіанова НАМН України», доктора медичних наук, професора В’ячеслава Миколайовича Григоренка. ...
Процедура трансректальної біопсії простати супроводжується високим ризиком інфекційних ускладнень, тому проведення антимікробної профілактики при цьому втручанні є обов’язковим. Однак зростання антибіотикорезистентності, а також нещодавні рекомендації щодо обмеження призначень фторхінолонів значно звужують спектр можливих варіантів такої профілактики. Міжнародною мультидисциплінарною групою експертів на основі літературних джерел та клінічного досвіду було розроблено ряд настанов стосовно запобігання інфекційним ускладненням при біопсії простати та обґрунтовано доцільність і переваги призначення з цією метою фосфоміцину ...
Кількість людей, які страждають і помирають від вірусного гепатиту В (ВГВ), можна порівняти з кількістю хворих на коронавірусну хворобу 2019 року (COVID‑19), яка наразі викликає велике занепокоєння в усьому світі. Тому вкрай важливим залишається питання передачі вірусу, у тому числі через статеві клітини. Попередніми дослідженнями встановлено, що гени ВГВ, інтегровані в людські сперматозоїди, здатні до реплікації та експресії після передачі ембріонам. Однак досі це явище не було підтверджено клінічними дослідженнями у пацієнтів. Автори вивчали особливості інтеграції ВГВ у геном сперматозоїдів пацієнтів та аналізували можливі клінічні наслідки для потомства ...