Роль мометазону фуроату в лікуванні гострого риносинуситу
Гострий риносинусит – одна з найчастіших форм перебігу гострих респіраторних інфекцій, що проявляється неспецифічними симптомами (гарячка, нежить, чхання, кашель).
 На І Міжнародному конгресі «Раціональне використання антибіотиків у сучасному світі. Antibiotic Resistance STOP!» проблемі діагностики та лікування гострого риносинуситу була присвячена доповідь завідувача кафедри оториноларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктора медичних наук, професора Василя Івановича Поповича.
На І Міжнародному конгресі «Раціональне використання антибіотиків у сучасному світі. Antibiotic Resistance STOP!» проблемі діагностики та лікування гострого риносинуситу була присвячена доповідь завідувача кафедри оториноларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктора медичних наук, професора Василя Івановича Поповича.
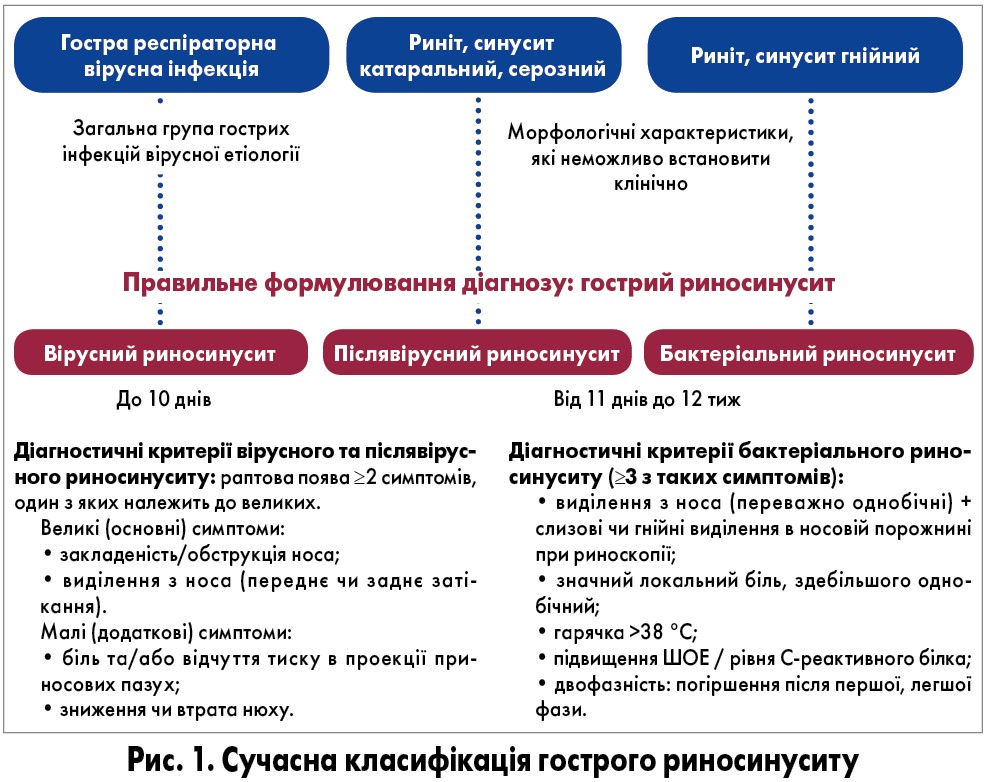
Як правильно формулювати діагноз гострого риносинуситу?
Для ефективного лікування діагноз має чітко відповідати клінічним проявам і формулюватися відповідно до сучасної класифікації. У разі тривалості хвороби до 10 днів йдеться про вірусний гострий риносинусит. З 11-го дня захворювання розглядається післявірусний гострий риносинусит – вірус уже не відіграє вирішальної ролі, але ще відсутня бактеріальна інфекція. Окремою нозологічною одиницею є бактеріальний гострий риносинусит, який має інші діагностичні критерії (рис. 1).
Що спільного та відмінного мають вказані форми гострого риносинуситу?
Усі форми гострого риносинуситу об’єднує риногенна концепція Мессерклінгера, що визначає хворобу як запалення слизової оболонки носа та приносових пазух, ініціювальним фактором якого стає інфекційне (переважно вірусне, досить рідко – бактеріальне чи грибкове) навантаження, але визначальним патогенетичним чинником є дисфункція співусть, які з’єднують пазухи з носовою порожниною.
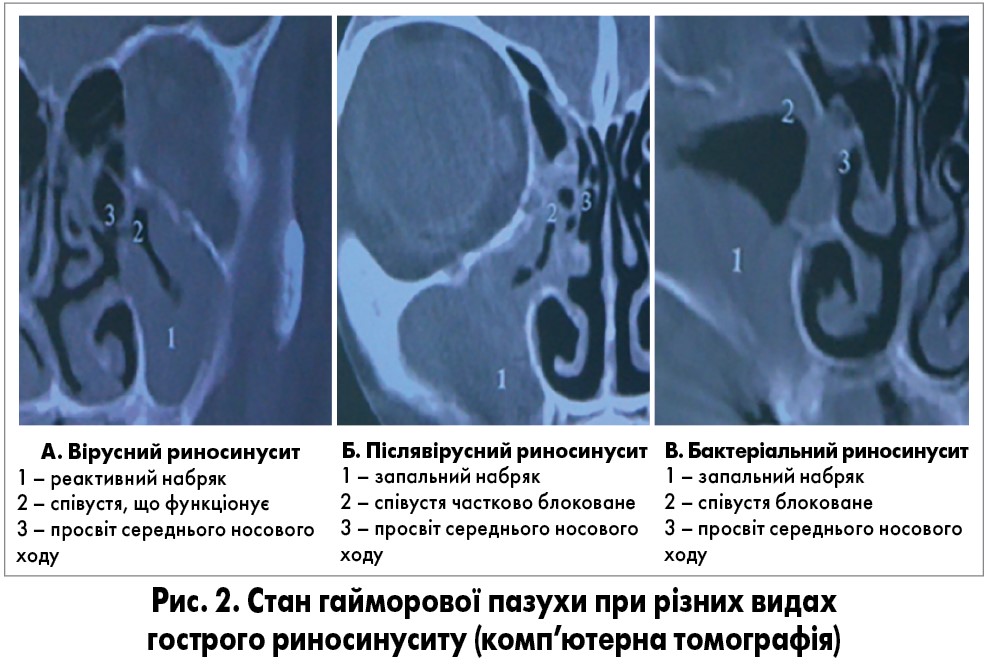
При вірусному гострому риносинуситі спостерігається виражений набряк слизової оболонки, спричинений токсичним впливом вірусу, просвіт пазухи щілиноподібний, але співустя залишається функціональним (рис. 2А). Посилення запального процесу зменшує вираженість набряку, просвіт пазухи стає ширшим, але співустя дуже слабко функціонує. За таких умов виникає набряк слизової оболонки співустя. Це особливості післявірусного гострого риносинуситу (рис. 2Б). При гнійному процесі співустя повністю заблоковане (рис. 2В). У результаті порушуються вентиляція та дренаж, спостерігаються застій секрету й ушкодження епітелію. Отже, створюються передумови для зміни мікробіоценозу, патогенізації сапрофітної флори та запалення власної пластинки. Класичними збудниками бактеріального гострого риносинуситу є «пекельна трійка»: Streptococcus pneumoniae, Haemophilus influenzae та різні види Moraxella.
Отже, хоча вказані форми гострого риносинуситу принципово відрізняються за етіологічним чинником, вони мають спільні ланки патогенезу – набряк слизової оболонки, порушення реології секрету, імунодефіцит, що призводять до дисфункції співусть і порушення евакуації секрету.
Що є основним об’єктом терапевтичного впливу при гострому риносинуситі?
Оскільки співустя приносових пазух передньої групи (верхньощелепна, фронтальна й етмоїдальна) відкриваються в середній носовий хід, основним об’єктом терапевтичного впливу при риносинуситі є остіомеатальний комплекс (ОМК) – простір у решітчастому лабіринті, утворений такими анатомічними структурами: латеральна поверхня переднього кінця середньої носової раковини; гачкоподібний відросток; півмісяцева щілина; решітчаста булла.
Які препарати призначати для патогенетичного лікування гострого риносинуситу?
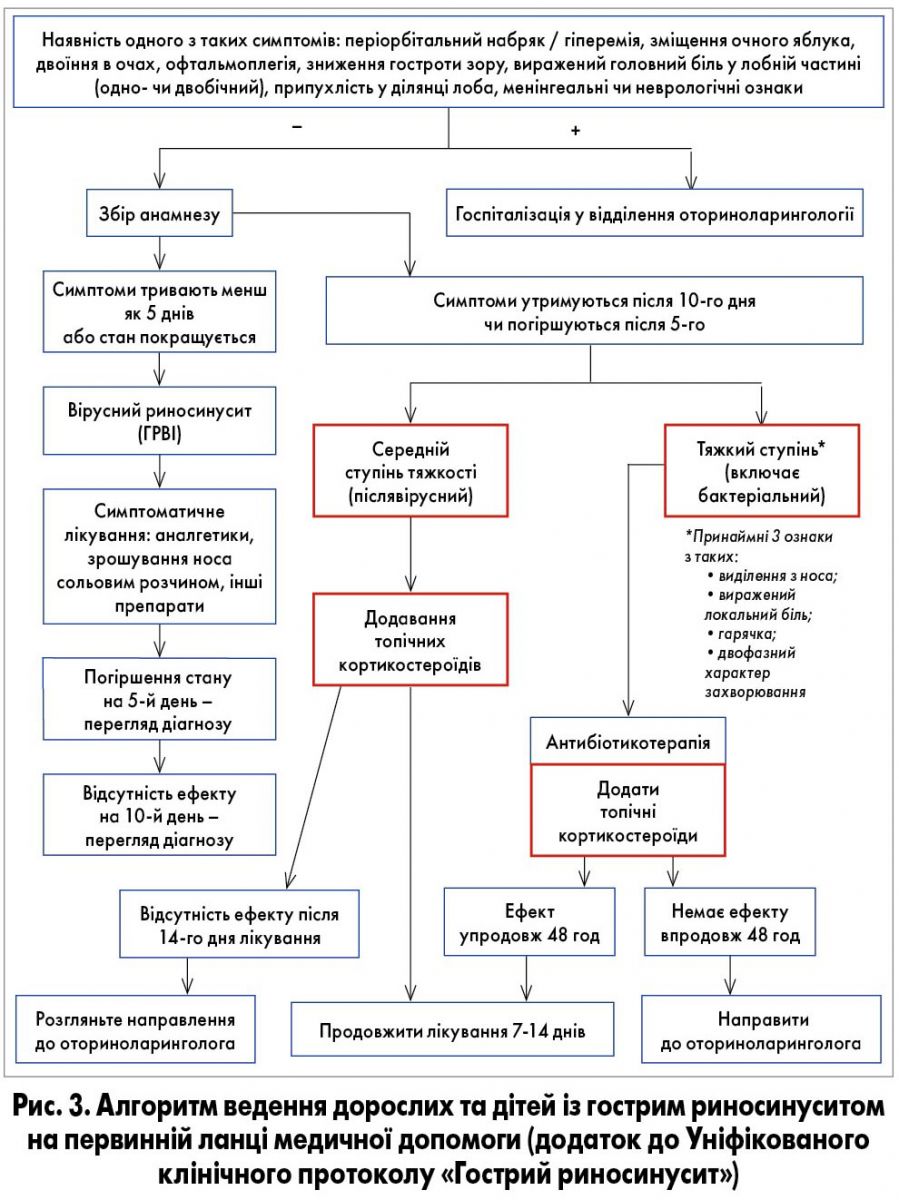
Для зменшення набряку традиційно використовують топічні деконгестанти. Проте дослідження, котрі вивчали ефективність їх впливу на прохідність співусть та ОМК методами комп’ютерної чи магнітно-резонансної томографії, встановили, що ці препарати діють лише на слизову оболонку носової порожнини та не впливають на функціональний стан співусть, оскільки не здатні проникати в середній носовий хід. Відповідно до сучасних настанов, деконгестанти визнано препаратами з недоведеною ефективністю й не рекомендовано для патогенетичного лікування гострого риносинуситу (Уніфікований клінічний протокол «Гострий риносинусит», Наказ МОЗ України від 11.02.2016 № 85).
Топічні кортикостероїди, до яких належить мометазону фуроат, продемонстрували потужні та швидкі протизапальний і протинабряковий ефекти. Ці препарати показані в разі післявірусного гострого риносинуситу та як допоміжний засіб при лікуванні антибіотиками гострих епізодів синуситів у дорослих і дітей віком від 12 років (рис. 3). Використання топічних кортикостероїдів у лікуванні вірусного риносинуситу обмежене у зв’язку з можливістю стимуляції реплікації вірусу.
Які застереження існують щодо використання топічних кортикостероїдів, окрім вірусного гострого риносинуситу?
З огляду на можливість сповільнення загоєння ран, цей клас препаратів не слід призначати після оперативних втручань або травм носа до їх повного загоєння. Топічні кортикостероїди необхідно застосовувати з обережністю в осіб з активним або латентним туберкульозом легень, а також при нелікованій грибковій, бактеріальній, системній вірусній інфекції чи при інфекції Herpes simplex з ураженням очей.
Які переваги має мометазону фуроат порівняно з іншими топічними кортикостероїдами?
Невелика за розміром молекула дексаметазону дуже легко проникає крізь слизову оболонку в кровоносне русло. Маючи 100% біодоступність, дексаметазон легко проявляє системну дію, а отже, підвищує ризик виникнення побічної дії кортикостероїдів. Є ціла група препаратів місцевої дії, до складу яких входять невеликі дози дексаметазону, котрі не здатні спричиняти системні прояви. Однак потрапляння субпорогових доз у кровоносне русло призводить до формування резистентності до ліків, у тому числі до антибіотиків.
Натомість мометазону фуроат має набагато більшу молекулу з ліпофільною структурою, а його біодоступність при застосуванні у формі назального спрея не перевищує 0,1%. Завдяки низькій абсорбції в шлунково-кишковому тракті й інтенсивному метаболізму в процесі першого проходження через печінку при випадковому заковтуванні препарат виводиться з калом практично в незміненому вигляді (період напіввиведення – 5,8 год), а його концентрація в плазмі крові не перевищує нижній рівень кількісного аналізу – 50 нг/л. Причому в такій концентрації, за даними досліджень in vitro, зв’язування з білками крові становить 98-99%, тобто мометазону фуроат практично не проявляє активності в плазмі, оскільки повністю зв’язаний із білками.
Завдяки таким властивостям мометазону фуроат затримується в слизовій оболонці носової порожнини та діє топічно, що унеможливлює прояви системної побічної дії й формування резистентності. У дослідженні, в якому використовували гамма-сцинтиграфію для виявлення локалізації міченого радіоізотопом мометазону фуроату після інтраназального введення, встановлено, що препарат локалізується в ділянці середнього носового ходу та практично не змінює своєї позиції через 20 і 60 хв після введення (рис. 4).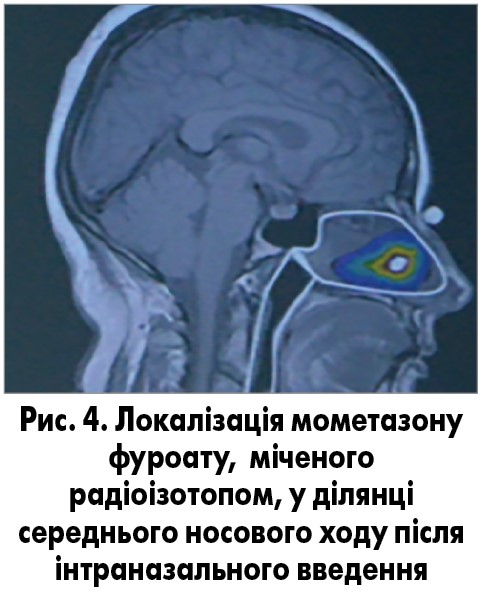
Які механізми впливу мометазону фуроату при гострому риносинуситі та чи доведена його ефективність?
Тривала експозиція впливу на слизову оболонку середнього носового ходу зумовлює реалізацію протизапального та протинабрякового ефектів. Препарат значно зменшує синтез/вивільнення медіаторів запалення, зокрема лейкотрієнів, інтерлейкіну‑1 (ІЛ‑1), ІЛ‑6 і фактора некрозу пухлини, причому його активність у 10 разів перевищує активність інших стероїдів, у тому числі беклометазону дипропіонату, бетаметазону, гідрокортизону та дексаметазону. Мометазону фуроат у 6 разів активніше пригнічує продукцію Th2-цитокінів ІЛ‑5, ІЛ‑4, ніж беклометазону дипропіонат і β-метазон.
Ефективність мометазону фуроату в дозі 200 мкг на добу (по 1 впорскуванню в кожну ніздрю 2 рази на добу) при гострому синуситі підтверджена клінічними випробуваннями. Такий режим терапії значно краще зменшував симптоми, ніж плацебо й амоксицилін. У разі застосування в режимі 1 раз на добу мометазону фуроат виявився ефективнішим порівняно з плацебо. При досягненні бажаного ефекту (послаблення симптомів) дозу препарату рекомендують наполовину зменшити; й навпаки, за відсутності ефекту дозу можна вдвічі збільшити.
Які ще показання до застосування мометазону фуроату при захворюваннях носа?
Насамперед мометазону фуроат використовується в лікуванні алергічного риніту, зокрема для усунення симптомів сезонного та цілорічного риніту в дорослих і дітей віком від 2 років, і для профілактики сезонного риніту середнього та тяжкого перебігу в дорослих і дітей віком від 12 років.
Мометазону фуроат використовують також для лікування назальних поліпів і пов’язаних із ними симптомів у пацієнтів віком від 18 років. У клінічних дослідженнях у пацієнтів із назальними поліпами мометазону фуроат у формі спрея продемонстрував значну ефективність стосовно зняття закладеності носа, зменшення розмірів поліпів, відновлення нюху порівняно з плацебо.
Що можна сказати про профіль безпеки мометазону фуроату?
Окрім високої ефективності, мометазону фуроат має високий профіль безпеки навіть за умови тривалого використання при симптоматичному та профілактичному лікуванні сезонного й цілорічного алергічного риносинуситу, що значно підвищує терміни його використання при гострому риносинуситі. Препарат не впливає на функцію гіпоталамо-гіпофізарно-наднирникової системи в дорослих і дітей, не спричиняє сповільнення росту в дітей чи атрофічних змін у слизовій оболонці. Так, після лікування протягом 12 міс спостерігалася нормалізація гістологічної картини слизової оболонки носа без ознак атрофії. Крім того, назальний спрей зручний у використанні, що поліпшує прихильність пацієнта до терапії.
Найчастішим небажаним ефектом при застосуванні назальних стероїдних спреїв є носові кровотечі. У разі використання мометазону фуроату ці прояви виникали частіше, ніж у групі плацебо (8 проти 5%), але значно рідше, ніж під час застосування інших інтраназальних кортикостероїдів (до 15%).
Який із препаратів мометазону фуроату, присутніх на вітчизняному ринку, має найбільше переваг?
У дослідженнях, які продемонстрували ефективність мометазону фуроату, застосовували оригінальну речовину. В Україні є ціла низка препаратів, які містять мометазону фуроат. Однак, як свідчать результати порівняльного дослідження біовейвер, препарат Флікс («Дельта Медікел Промоушнз АГ») продемонстрував абсолютну відповідність оригінальному препарату в біоеквівалентних дозах.
Чи можна коротко підсумувати алгоритм лікування гострого риносинуситу із застосуванням інтраназального спрея Флікс?
Пацієнтам із гострим риносинуситом і тривалістю симптомів до 5-10 днів необхідно призначати лікування з доведеною ефективністю відповідно до уніфікованого клінічного протоколу. Через 36-48 год необхідно провести повторний огляд пацієнта, оцінити ефективність лікування та за потреби змінити тактику (рис. 3). У разі післявірусного гострого риносинуситу потрібно призначати мометазону фуроат у вигляді спрея (Флікс); при бактеріальному – антибактеріальну терапію, що відповідає спектру збудників, у комбінації з Фліксом. Така терапія ґрунтується на доказах, дає змогу відновити функцію співустя приносових пазух, уникнути ускладнень, системної побічної реакції кортикостероїдів і необґрунтованого призначення антибактеріальних препаратів, а отже, зупинити катастрофічне зростання антибіотикорезистентності.
Які висновки можна зробити щодо властивостей, ефективності та безпеки препарату Флікс?
Можна з упевненістю сказати, що інтраназальний спрей Флікс цілком відповідає ефективності оригінальної молекули мометазону фуроату. Протинабряковий і протизапальний ефекти мометазону перевищують такі інших топічних кортикостероїдів; низька системна біодоступність, особливості молекулярної будови та фармакокінетики унеможливлюють прояви побічної дії (атрофія/виразкування слизової, негативний вплив на кістковий метаболізм і гормональний баланс) навіть при тривалому використанні.
Підготувала Ольга Королюк
Медична газета «Здоров’я України 21 сторіччя» № 17 (462), вересень 2019 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...