Новий погляд на профілактичне застосування ацетилсаліцилової кислоти в пацієнтів із цукровим діабетом
Поширеність цукрового діабету (ЦД) невпинно зростає в усьому світі й у багатьох країнах, що розвиваються, наразі вже сягає 10% (Fras Z., 2019). Згідно з оцінками, 2017 року у Європі близько 60 млн дорослих хворіли на ЦД 2 типу, причому в половини з них захворювання залишалося недіагностованим (Cosentino F. et al., 2019).
Експерти Міжнародної федерації діабету (IDF, 2017) прогнозують, що у 2045 р. на ЦД 2 типу страждатимуть понад 600 млн осіб і ще стільки ж матимуть предіабет (IDF, 2017). При цьому, як добре відомо, безпосередньою причиною смерті більшості (>70%) пацієнтів із ЦД стають серцево-судинні захворювання (ССЗ) та їхні ускладнення (Bulugahapitiya U. et al., 2009).
Традиційно в осіб з діабетом для терапії та профілактики ССЗ застосовується ацетилсаліцилова кислота (АСК), яка інгібує активність циклооксигенази‑1 і тромбоксан А2-залежну агрегацію тромбоцитів. Наразі ефективність АСК у вторинній профілактиці ССЗ та їхніх ускладнень, у тому числі в пацієнтів із ЦД, не викликає жодних сумнівів. Разом із тим питання про баланс користі та ризику застосування АСК з метою первинної профілактики ССЗ при ЦД усе ще залишається дискусійним. Попередні настанови або не надавали специфічних вказівок із цього приводу (ESC/EASD, Ryden L. et al., 2013) або ж рекомендували призначати АСК у низьких дозах на підставі індивідуальної оцінки вихідного ризику ССЗ та ризику кровотеч (ADA/АНА/ACCF, Pignone М. et al., 2010).
Наприкінці серпня поточного року сталася важлива подія: Європейське товариство кардіологів (European Society of Cardiology, ESC) і Європейська асоціація з вивчення цукрового діабету (European Association for the Study of Diabetes, EASD) спільно видали нові рекомендації з лікування та профілактики ССЗ у пацієнтів із ЦД або предіабетом (Cosentino F. et al., 2019). Оновлення цього документа віддзеркалює важливі результати, отримані протягом останніх років у масштабних клінічних дослідженнях. Замість поділу пацієнтів на осіб для первинної та вторинної профілактики рекомендації пропонують стратифікувати їх за серцево-судинним ризиком (середній, високий і надзвичайно високий) на підставі наявності супутніх захворювань і тривалості ЦД (табл. 1).
У більшості пацієнтів із ЦД тривалість захворювання становить понад 10 років і наявний щонайменше 1 фактор ризику, а отже, з позиції вищевикладених критеріїв стратифікації ризику цілком очевидно, що такі хворі мають високий кардіоваскулярний ризик (10-річний ризик смерті від ССЗ – 5-10%). Виняток становлять лише молоді пацієнти (віком <35 років) із ЦД 1 типу з короткою тривалістю його перебігу (<10 років) і пацієнти із ЦД 2 типу віком <50 років із тривалістю ЦД до 10 років та без великих факторів ризику, які мають помірний ризик. Пацієнти, у яких уже є діагностовані ССЗ, ураження органів-мішеней або відразу декілька (≥3) великих факторів ризику, цілком обґрунтовано відносяться до групи дуже високого кардіоваскулярного ризику. Крім того, встановлено, що з дуже високим кардіоваскулярним ризиком асоційований ЦД 1 типу в осіб віком 40 років при ранньому початку (у віковому періоді 1-10 років), особливо в жінок (Rawshani A. et al., 2018). При цьому показано, що за наявності ЦД приналежність до жіночої статі не захищає від передчасного розвитку ССЗ, як це спостерігається в загальній жіночій популяції без ЦД (Ritsinger V. et al., 2018; Prospective Studies Collaboration and Asia Pacific Cohort Studies Collaboration, 2018).
! З урахуванням цього в нових настановах ESC/EASD (2019) наголошується, що в пацієнтів із високим (тривалість ЦД понад 10 років і наявність хоча б одного фактора ризику) та надзвичайно високим кардіоваскулярним ризиком (тривалість ЦД понад 20 років або наявність ССЗ чи ураження органів-мішеней) доцільним є призначення АСК з метою первинної профілактики серцево-судинних подій. Ця рекомендація має найвищий рівень доказів – А (табл. 2).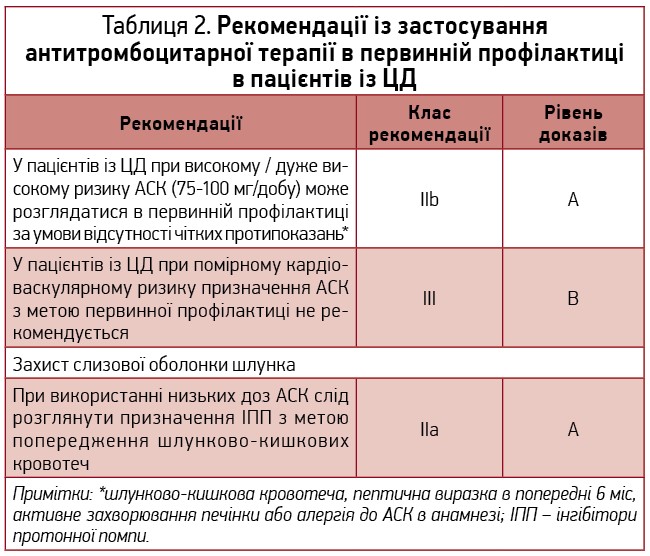
Які ж дані дозволили експертам надати саме такі рекомендації? У 2018 р. були надруковані дані 2 знакових досліджень з оцінки ролі АСК у первинній профілактиці ССЗ у пацієнтів із ЦД – ASCEND (A Study of Cardiovascular Events in Diabetes, Bowman L. et al., 2018) та ASPREE (Aspirin in Reducing Events in the Elderly, McNeil J.J. et al., 2018). Дослідження ASCEND продемонструвало, що застосування АСК знижувало частоту серйозних судинних подій, проте асоціювалося з масивними кровотечами; натомість у дослідженні ASPREE не було встановлено впливу АСК на ризик ССЗ і кровотеч у підгрупі осіб із ЦД. Отже, дані зазначених досліджень зберегли неоднозначність у цьому питанні. Утім, як відомо, набагато більш вагому з позиції доказової медицини інформацію для формування клінічних рекомендацій надають висновки, зроблені на підставі систематичних оглядів і метааналізів декількох рандомізованих контрольованих клінічних досліджень.
На докладний огляд заслуговують результати метааналізу 12 рандомізованих контрольованих досліджень за участю 34 227 пацієнтів із ЦД без ССЗ, опубліковані S. Seidu і співавт. у червні цього року на сторінках авторитетного журналу Cardiovascular Diabetology. Автори метааналізу відібрали в базах даних MEDLINE, Embase, Кокранівській бібліотеці та літературі надруковані до січня 2019 р. дослідження, у яких АСК порівнювали з плацебо (або відсутністю лікування) в осіб із ЦД без ССЗ на момент включення. Медіана тривалості лікування становила 5 років. Як первинні кінцеві точки розглядалися тяжкі небажані серцево-судинні події (major adverse cardiac events (МАСЕ) – нефатальний інфаркт міокарда, нефатальний інсульт і смерть від серцево-судинних причин) та смерть від усіх причин. Вторинні кінцеві точки включали інші кардіоваскулярні події (зокрема, смерть від ІХС, фатальний і нефатальний інсульт, реваскуляризацію міокарда, раптову коронарну смерть, транзиторну ішемічну атаку) та небажані явища (будь-яка кровотеча, шлунково-кишкова кровотеча, рак, алергічні реакції й аритмії).
Як засвідчили результати цього метааналізу, застосування АСК у ході 10 клінічних досліджень (n=34 058) супроводжувалося достовірним (0,89; 95% ДІ 0,83-0,95) зниженням ризику тяжких небажаних серцево-судинних подій (МАСЕ) порівняно з плацебо або відсутністю лікування. Показник числа хворих, яких слід пролікувати для попередження одного МАСЕ протягом 5 років середнього періоду спостереження (number needed to treat – NNT), склав 95 (95% ДІ від 61 до 208). Застосування АСК не впливало на інші кінцеві точки (в тому числі на смертність від усіх причин); однак спостерігалося достовірне зниження частоти інсульту на тлі застосування АСК у дозі ≤100 мг/добу (0,75; 95% ДИ 0,59-0,95) протягом більш ніж 5 років. У цьому метааналізі не було виявлено достовірного впливу застосування АСК на частоту масивних й інших кровотеч.
Таким чином, ключовим результатом метааналізу S. Seidu і співавт. є встановлення того факту, що застосування АСК асоціювалося зі зниженням ризику тяжких небажаних серцево-
судинних подій (МАСЕ) на 11%. Гетерогенність включених до метааналізу досліджень була загалом низькою або відсутньою щодо більшості наслідків, за винятком порівняння частоти інфаркту міокарда, дані щодо якого характеризувалися помірною гетерогенністю. Застосування АСК було асоційоване зі зниженням ризику інфаркту міокарда на 30% при лікуванні протягом ≤5 років, проте при більшій тривалості терапії такої переваги встановлено не було.
Результати цього аналізу рандомізованих контрольованих досліджень, до якого були включені й дані 2 найсвіжіших досліджень – ASCEND та ASPREE, можуть мати такі практичні наслідки для реальної клінічної практики. Як уже зазначалося, порівняно із застосуванням АСК із метою вторинної профілактики серцево-судинних подій її призначення з метою первинної профілактики є широко обговорюваним і дискусійним питанням. Отримані в ході цього метааналізу результати надають важливі аргументи в цій дискусії, адже вони демонструють, що АСК може чинити позитивний вплив у людей із ЦД саме як засіб первинної профілактики, що не супроводжується диференційним впливом на ризик кровотеч. Однак фактично більшість даних із досліджень профілактичного застосування АСК у загальній популяції та популяції вторинної профілактики свідчить про те, що основним небажаним ефектом такої терапії є саме шлунково-кишкова кровотеча (Berger J. S. et al., 2008). Терапія низькими дозами АСК, що проводиться протягом тривалого часу, асоційована з абсолютним збільшенням частоти шлунково-кишкових кровотеч (Derry S., Loke Y. K., 2000). Також повідомлялося про більш високий ризик кровотеч в осіб похилого віку й осіб із низьким кардіоваскулярним ризиком (Patrono C. et al., 2005). Хоча отримані в ході метааналізу дані свідчать про протилежне, реальні дані в загальній популяції демонстрували вищі показники частоти кровотеч у людей із ЦД на тлі терапії АСК (Hernandez-Diaz S., Garcia Rodriguez L. A. et al., 2006).
Отже, якщо розглядати ці результати разом, усе ще залишаються два питання про роль терапії АСК у первинній профілактиці ССЗ при ЦД: чи врівноважуються абсолютні судинні переваги АСК потенційним ризиком кровотечі та у яких групах пацієнтів переваги АСК переважають ризики кровотечі? У нещодавньому всебічному огляді G. Lippi і співавт. (2019) роблять висновок про те, що ризики застосування АСК у первинній профілактиці ССЗ можуть бути більшими, ніж переваги, особливо в загальній популяції осіб похилого та старечого віку. Результати цього метааналізу свідчать про те, що можуть існувати важливі відмінності в ефекті АСК залежно від її дози, тривалості лікування, а також від такого фактора ризику, як куріння, проте ці результати базуються на обмежених даних з підгрупових аналізів.
Експерти Американської діабетологічної асоціації (ADA, 2015) також рекомендують призначати низькі дози АСК для первинної профілактики ССЗ у дорослих із ЦД 1 та 2 типу, які мають підвищений кардіоваскулярний ризик, натомість при низькому ризику низькодозова терапія АСК не показана, оскільки потенційний ризик кровотеч, імовірно, переважатиме потенційні переваги. Клінічне рішення про призначення низької дози АСК є комплексним процесом і має бути індивідуалізованим із позиції вихідного ризику ССЗ і кровотеч у кожного конкретного пацієнта, оскільки цей ризик може істотно відрізнятися в різних людей. Варто також враховувати вподобання самого пацієнта і форму випуску препарату АСК. Аналізуючи переваги та ризики первинної профілактики серцево-судинних подій за допомогою АСК, слід зазначити, що для гастророзчинної форми було підтверджено більш високу біодоступність, суттєво нижчу імовірність резистентності до терапії та можливість ефективного застосування менших доз препарату (Derle E. et al., 2016; Leggio M. et al., 2018).
Таким чином, наявні на сьогодні доказові дані свідчать про те, що АСК усе ж має потенційні переваги в профілактиці кардіоваскулярних подій у пацієнтів із ЦД. Утім, ці переваги можуть нівелюватися підвищенням ризику кровотеч. Диференційовані ефекти, які чинить АСК на ризик кардіоваскулярних подій і шлунково-кишкових кровотеч, можуть залежати від дозування та лікарської форми препарату, а також від тривалості терапії.
Довідка «ЗУ»
Міжнародні та національні кардіологічні товариства рекомендують застосовувати АСК у дозі від 75 мг як для профілактики тромбозів і ССЗ (наприклад, гострого коронарного синдрому) в осіб із факторами КВ-ризику (вік, стать, АГ, ЦД, гіперхолестеринемія, ожиріння, сімейний анамнез ССЗ), так і з метою зниження частоти тромботичних ускладнень у пацієнтів із гострою та хронічною формами ІХС, захворюваннями периферичних артерій, а також з порушеннями мозкового кровообігу в анамнезі.
Для зменшення вірогідності резистентності при призначенні АСК у низьких дозах слід віддавати перевагу препарату без кишковорозчинної оболонки, що забезпечує початок всмоктування діючої речовини в шлунку.
Призначаючи довгострокову терапію для профілактики серцево-судинних катастроф, лікар повинен бути впевнений у якості препаратів.
В Україні представлені препарати АСК європейського виробництва (Німеччина) компанії Takeda – Кардіомагніл (таблетки, вкриті плівковою оболонкою; одна таблетка містить 75 мг АСК) та Кардіомагніл Форте (таблетки, вкриті плівковою оболонкою; одна таблетка містить 150 мг АСК).
Підготувала Олена Зотова
За підтримки ТОВ «Такеда Україна».
UA/MAGNH/1119/0044
Медична газета «Здоров’я України 21 сторіччя» № 21 (466), листопад 2019 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




