Больовий синдром при сечокам’яній хворобі: переваги застосування комбінованих препаратів
У статті розглянуто переваги поєднаного застосування нестероїдних протизапальних препаратів (НПЗП) та спазмолітиків в усуненні больового синдрому при сечокам’яній хворобі.
Ключові слова: сечокам’яна хвороба, ниркова колька, знеболення, кеторолаку трометамін, пітофенону гідрохлорид, фенпіверинію бромід.
Сечокам’яна хвороба (нефролітіаз) – це патологічний стан, що характеризується наявністю конкрементів у сечовидільній системі (нирки та сечовід) [1]. Розповсюдженість нефролітіазу складає від 5 до 12%, при цьому ймовірність наявності конкрементів залежить від віку, статі, раси та географічного положення. Клінічна картина зазвичай супроводжується розвитком гострої ниркової кольки, хоча в деяких пацієнтів захворювання може перебігати безсимптомно [2].
Етіопатогенез нефролітіазу
Більшість ниркових каменів формуються у відповідь на зростання концентрації розчинених у сечі речовин, таких як кальцій, сечова кислота, оксалати та натрій, а також унаслідок зниження рівня інгібіторів кристалізації – цитрату та магнію. До того ж розвитку нефролітіазу може сприяти зниження об’єму добового діурезу та аномально низький або високий рівень рН сечі [2].
Фактори ризику сечокам’яної хвороби відрізняються залежно від різновиду ниркових конкрементів. Так, кальцієві камені найчастіше утворюються при підвищеному екзогенному надходженні кальцію та тваринних білків, високих показниках індексу маси тіла, а також при застосуванні деяких лікарських засобів (тріамтерен, індинавір та ацетазоламід). Утворення струвітних конкрементів може виникати внаслідок ураження сечовивідних шляхів уреаза-продукуюючими бактеріями (Proteus). Уратні камені виникають при подагрі та інших станах, які супроводжуються гіперурикемією з наступним розвитком гіперурикозурії. Цистинові камені найчастіше розвиваються на фоні генетичних дефектів реабсорбції амінокислот (цистину, орнітину, аргініну, лізину).
Характер больового синдрому
Обструкція сечовивідних шляхів конкрементами призводить до виникнення ниркової кольки. Остання характеризується появою гострого болю у поперековій ділянці, який іррадіює в ділянку лобкового симфізу, зовнішніх статевих органів та у внутрішню поверхню стегон. До того ж больовий синдром може супроводжуватися нудотою і блюванням, дизурією, ознобом та лихоманкою (у випадку інфекції), іноді – макроскопічною гематурією. Однак за відсутності обструкції сечовивідних шляхів конкрементом сечокам’яна хвороба може перебігати безсимптомно [3].
Механізм виникнення болю при нирковій кольці
Закупорка у сечоводі викликає збільшення напруги у стінці сечовивідних шляхів, стимулюючи синтез простагландинів і спричиняючи розширення судин. Це призводить до діурезу, який ще більше посилює тиск у нирках. Простагландини також викликають спазм гладких м’язів сечоводу, що призводить до хвиль болю (кольок), які відчуває пацієнт. Такий біль при нирковій кольці, як правило, розвивається раптово й часто описується пацієнтами як «найгірший біль, який вони коли-небудь відчували».
Тактика ведення пацієнтів із сечокам’яною хворобою
Ниркова колька, викликана обструкцією конкрементом нирки або сечоводу розміром <10 мм без ознак та симптомів інфекції, потребує консервативного лікування, яке включає: достатню гідратацію, адекватне знеболення (внутрішньовенне введення опіоїдів або НПЗП та спазмолітиків) і, за потреби, застосування протиблювотних препаратів [2]. Відповідно до настанов Європейської асоціації урології, в якості препаратів першої лінії лікування больового синдрому в пацієнтів із гострою нирковою колькою рекомендовано застосовувати НПЗП [4]. Натомість використання опіоїдних анальгетиків слід розглядати як терапію другої лінії.
Відомо, що застосування НПЗП дозволяє ефективно полегшити симптоми гострого болю, пов’язаного з наявністю каменя у просвіті сечовивідних шляхів. При цьому, за даними метааналізу 36 досліджень, лікарські засоби даної групи порівняно з опіоїдами або парацетамолом демонстрували більш тривалий знеболювальний ефект, знижуючи потребу в подальшій аналгезії, та мали меншу частоту розвитку побічних ефектів [5]. НПЗП слід використовувати в найбільш ранні терміни, у лікарській формі, яка забезпечує їх швидке й максимально повне надходження в організм. Відповідно, перевагу слід віддавати внутрішньовенному введенню, а за його неможливості – внутрішньом’язовому або ректальному.
Зважаючи на наявність у патогенезі болю, зумовленого нирковою колькою, спазму гладкої мускулатури, не менш важливе значення у веденні пацієнтів із даним типом болю відіграють міотропні спазмолітики та гангліоблокатори. Спазмолітичні препарати чинять етіопатогенетичний і симптоматичний вплив, спрямований на зниження тонусу гладких м’язів. Так, розслаблення гладкої мускулатури сечовивідних шляхів дозволяє усунути спастичний компонент болю, а також відновити уро- й гемодинаміку. Крім того, спазмолітики покращують відходження дрібних конкрементів розміром до 0,7-10 мм та зменшують набряк тканин при тривалому стоянні конкременту [6, 7]. Роль спазмолітиків у лікуванні больового синдрому в пацієнтів із нирковою колькою є допоміжною. Відповідно, дані препарати мають використовуватися обов’язково в комбінації із НПЗП.
Ефективність комбінованого застосування НПЗП та спазмолітиків при усуненні больового синдрому в пацієнтів із нирковою колькою не викликає сумнівів. Так, результати дослідження K.B. Golhar (1999) продемонстрували явний синергізм застосування таких спазмолітиків, як пітофенону гідрохлорид та фенпіверинію бромід, разом із НПЗП, що проявлявся зниженням рівня простагландинів, а також вираженості спазму, пов’язаного з кольками [8].
На вітчизняному фармацевтичному ринку комбінація високоефективного НПЗП та спазмолітиків представлена препаратом Неоспастил® (ПрАТ «Фармацевтична фірма «Дарниця»). Неоспастил® є інноваційною, що не має аналогів в Україні, розробкою вітчизняних фармацевтів. Він сприяє ефективному й швидкому усуненню больового синдрому при нирковій кольці. Даний препарат являє собою комбінацію НПЗП із вираженими знеболювальними властивостями – кеторолаку трометаміну та спазмолітиків – фенпіверинію броміду та пітофенону гідрохлориду.
Кеторолак – це нестероїдний агент із сильним аналгезуючим ефектом і помірною протизапальною активністю. Він успішно застосовується в ситуаціях, коли потрібне швидке й потужне знеболення. За клінічною ефективністю парентеральні дози кеторолаку від 10 до 30 мг були зіставні в дослідженнях із морфіном для парентерального введення у дозі 10-12 мг [9]. Крім того, кеторолак добре поєднується з наркотичними анальгетиками, що дозволяє істотно зменшити дозу опіоїдів і знизити ризик розвитку побічних ефектів у випадках, коли застосування останніх все таки не уникнути.
Варто зауважити, що короткочасне застосування кеторолаку у стандартних дозах було пов’язано із задовільним профілем безпеки [10]. Так, у дослідженні L. Gabrielle та співавт. (2019) парентеральне застосування разових доз кеторолаку для знеболення не асоціювалось із підвищеною частотою несприятливих серцево-судинних, шлунково-кишкових або ниркових подій у пацієнтів літнього віку.
Крім кеторолаку трометаміну активними компонентами препарату Неоспастил® є міотропний спазмолітик пітофенону гідрохлорид та холінолітик фенпіверинію бромід. Перший володіє папавериноподібною дією із прямим спазмолітичним впливом на гладку мускулатуру. Другий за рахунок М-холіноблокуючого впливу чинить додаткову міотропну дію на тонус і моторику гладкої мускулатури сечовивідних шляхів і, таким чином, сприяє їх додатковому розслабленню.
Ефективність та безпека препарату Неоспастил® були встановлені у ході реалізації програми клінічних досліджень, проведеної відповідно до вимог чинного законодавства України та Європейського Союзу.
Зокрема, у ході пілотного дослідження з вивчення безпеки та підбору дозування Неоспастилу (FFD_NEOPAST_DAR-1f-09.12, 2016) було продемонстровано, що цей препарат володіє адекватним знеболювальним ефектом, забезпечує швидке (до 40 хв) настання аналгезії, а також збільшує тривалість безбольового періоду. При цьому зареєстровані під час дослідження побічні реакції були несерйозними, передбачуваними, легкого або середнього ступеня тяжкості й не вимагали втручання або зміни дози досліджуваного лікарського засобу.
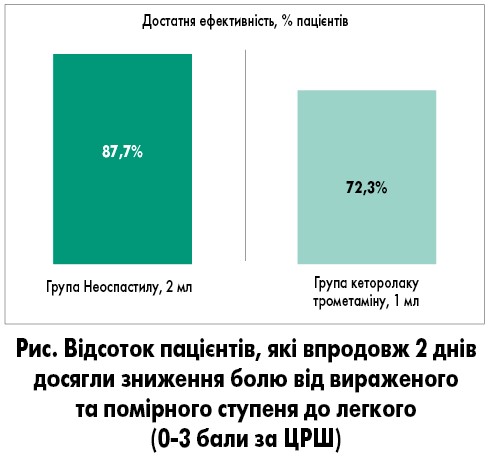
У свою чергу, у результаті багатоцентрового рандомізованого простого сліпого порівняльного дослідження з оцінювання ефективності, безпеки та переносимості Неоспастилу ІІ-ІІІ фази (FFD_NEOPAST_DAR-2f-09.16, 2018) було встановлено:
- статистично значущу перевищуючу ефективність Неоспастилу порівняно з монотерапією кеторолаком: частота досягнення достатньої ефективності для Неоспастилу 2 мл і кеторолаку трометаміну 1 мл становила 87,7 та 72,3% відповідно (рисунок). Достатньою ефективністю вважалося досягнення вираженості болю за цифровою рейтинговою шкалою (ЦРШ) рівня 0-3 бали протягом періоду курсового застосування препарату, який починається через 1 год ±30 хв після його першого застосування й закінчується через 8 год після останнього;
- перевищуючу частоту досягнення достатньої ефективності лікування Неоспастилом 1 мл порівняно з комбінацією метамізолу натрію моногідрату, пітофенону гідрохлориду та фенпіверинію броміду 2 мл – 79,4% проти 42,49% відповідно.
- різке зниження вираженості болю за ЦРШ відразу після першої ін’єкції Неоспастилу;
- зниження вираженості больового синдрому в обох разових дозах (1 мл і 2 мл), але з тенденцією до більш вираженої ефективності в дозі 2 мл;
- безпечність і добру переносимість Неоспастилу, оскільки препарат не викликав серйозних і/або тяжких побічних реакцій і не призводив до клінічно значущих змін клініко-лабораторних показників.
Неоспастил® випускається у формі розчину для ін’єкцій, по 2 мл в ампулі. Після внутрішньом’язового введення аналгезуюча дія препарату проявляється приблизно через 30 хв, натомість максимальний знеболювальний ефект настає через 1-2 год. Тривалість аналгезії складає в середньому 8-12 год. Рекомендована доза лікарського засобу при станах, які супроводжуються спазмом гладкої мускулатури внутрішніх органів, зокрема і при нирковій кольці, становить 1-2 мл (15-30 мг у перерахунку на кеторолаку трометамін) кожні 8 год. Рекомендованим є призначення мінімальної ефективної дози препарату. Максимальна тривалість лікування має становити 2 дні.
Отже, оптимальна комбінація трьох основних компонентів препарату Неоспастил® дозволяє досягти комплексної фармакодинамічної дії у вигляді усунення больового синдрому та спазму гладкої мускулатури сечовивідних шляхів і, відповідно, покращити загальний стан пацієнтів, які страждають від ниркової кольки. Не менш важливими факторами, що виявляють визначальний вплив на вибір саме препарату Неоспастил®, є його доступність та оптимальне співвідношення «ціна/якість». Враховуючи вищенаведені аргументи, Неоспастил® може посісти гідне місце в лікуванні больового синдрому при спазмах гладкої мускулатури внутрішніх органів в урологічній практиці.
Список літератури знаходиться в редакції.
Підготувала Лілія Нестеровська
Тематичний номер «Урологія. Нефрологія. Андрологія» № 3 (20), 2020 р.
СТАТТІ ЗА ТЕМОЮ Урологія та андрологія
У лютому відбулася щорічна Всеукраїнська науково-практична конференція «Малоінвазивні технології в урології», присвячена актуальним проблемам сучасної урології. Пропонуємо огляд найцікавіших доповідей, що прозвучали в рамках заходу....
Інфекції сечовивідних шляхів (ІСШ) у всьому світі посідають провідне місце серед інфекційних захворювань дорослого населення. Поряд із тим серед фахівців зростає занепокоєння щодо триваючого зростання стійкості бактерій до більшості антибіотиків. Експерти провідних міжнародних товариств наголошують на необхідності розсудливого і виваженого призначення антимікробних препаратів. Про основні принципи раціональної антибіотикотерапії в урології, зокрема при проведенні діагностичних і хірургічних втручань, ми попросили розповісти завідувача відділу відновної урології та новітніх технологій ДУ «Інститут урології ім. акад. О.Ф. Возіанова НАМН України», доктора медичних наук, професора В’ячеслава Миколайовича Григоренка. ...
Процедура трансректальної біопсії простати супроводжується високим ризиком інфекційних ускладнень, тому проведення антимікробної профілактики при цьому втручанні є обов’язковим. Однак зростання антибіотикорезистентності, а також нещодавні рекомендації щодо обмеження призначень фторхінолонів значно звужують спектр можливих варіантів такої профілактики. Міжнародною мультидисциплінарною групою експертів на основі літературних джерел та клінічного досвіду було розроблено ряд настанов стосовно запобігання інфекційним ускладненням при біопсії простати та обґрунтовано доцільність і переваги призначення з цією метою фосфоміцину ...
Кількість людей, які страждають і помирають від вірусного гепатиту В (ВГВ), можна порівняти з кількістю хворих на коронавірусну хворобу 2019 року (COVID‑19), яка наразі викликає велике занепокоєння в усьому світі. Тому вкрай важливим залишається питання передачі вірусу, у тому числі через статеві клітини. Попередніми дослідженнями встановлено, що гени ВГВ, інтегровані в людські сперматозоїди, здатні до реплікації та експресії після передачі ембріонам. Однак досі це явище не було підтверджено клінічними дослідженнями у пацієнтів. Автори вивчали особливості інтеграції ВГВ у геном сперматозоїдів пацієнтів та аналізували можливі клінічні наслідки для потомства ...




