Субклінічний гіпотиреоз і предіабет
 Під час чергової сесії науково-освітнього проєкту «Школа ендокринолога», що відбулася 9-12 червня, учасники заходу мали змогу спостерігати за діалогом експертів, присвяченим питанню сполучення і взаємовпливу субклінічного гіпотиреозу та предіабету. В обговоренні взяли участь завідувачка кафедри ендокринології Івано-Франківського національного медичного університету, доктор медичних наук, професор Надія Василівна Скрипник і завідувачка кафедри внутрішньої медицини № 1 Тернопільського національного медичного університету ім. І. Я. Горбачевського, доктор медичних наук, професор Надія Василівна Пасєчко.
Під час чергової сесії науково-освітнього проєкту «Школа ендокринолога», що відбулася 9-12 червня, учасники заходу мали змогу спостерігати за діалогом експертів, присвяченим питанню сполучення і взаємовпливу субклінічного гіпотиреозу та предіабету. В обговоренні взяли участь завідувачка кафедри ендокринології Івано-Франківського національного медичного університету, доктор медичних наук, професор Надія Василівна Скрипник і завідувачка кафедри внутрішньої медицини № 1 Тернопільського національного медичного університету ім. І. Я. Горбачевського, доктор медичних наук, професор Надія Василівна Пасєчко.
При лікуванні пацієнтів з поєднанням цих станів важливо визначити, яка саме патологія є первинною, а яка – опосередкованим наслідком. Незважаючи на наявність чітких рекомендацій та алгоритмів дій, для оптимальної лікарської тактики (особливо в складних ситуаціях) необхідні досконале клінічне мислення і детальний розбір кожного індивідуального пацієнта.
За даними Колорадського епідеміологічного дослідження, з віком кількість осіб з підвищенням показника тиреотропного гормона (ТТГ) прогресивно зростає (особливо серед жінок). У віці 35-55 років частка жінок з гіпотиреозом практично вдвічі перевищує чисельність чоловіків з аналогічним станом. Загалом за останні 20 років поширеність патологічних станів щитоподібної залози (ЩЗ) зросла в 2,5 рази. Під спостереженням ендокринологів України перебувають 4,7 млн хворих з різноманітними тиреоїдними захворюваннями (це лише офіційна статистика): на думку експертів, у реальному житті ті чи інші порушення роботи ЩЗ спостерігаються в 44-76% населення України (Вернигородський В.С.).
Відповідно до ретроспективного аналізу даних Національного обстеження здоров’я та харчування (NHANES, США), серед осіб із субклінічним гіпотиреозом порушення вуглеводного обміну (цукровий діабет (ЦД) і предіабет) зустрічаються значно частіше, ніж у пацієнтів з нормальним станом ЩЗ (у кожного третього хворого). Серед пацієнтів з еутиреоїдним станом гіперглікемія супроводжує лише 17,9% випадків.
Оскільки значна частина регіонів України є йододефіцитною, питання гіпотиреозу має надзвичайно високу актуальність. Доведено, що гормони ЩЗ здатні впливати на утилізацію глюкози. На тлі йодного дефіциту з’являється явний або субклінічний гіпотиреоз, який зумовлює порушення мікроциркуляції з розвитком гіпоксії, активацію перекисного окиснення ліпідів, ендотеліальну дисфункцію, а також погіршення утилізації глюкози. В таких умовах водночас порушується периферична дейодизація – відщеплення одного атома йоду від тироксину з утворенням трийодтироніну. На тлі гіпотиреозу перебудовується ліпідний профіль крові (зростає його атерогенність), унаслідок чого розвивається неалкогольний стеатогепатит з подальшою активацією глюконеогенезу та глікогенолізу і, навпаки, зі зниженням активності гліколізу. Важливою мішенню гіпотиреозу є вісцеральна жирова тканина, порушення функціонування якої зумовлює лептинорезистентність. Хронічному гіпотиреозу притаманні також ознаки хронічного неспецифічного запалення з підвищенням умісту прозапальних цитокінів (фактора некрозу пухлини-α, інтерлейкіну‑6, С-реактивного білка тощо). Вищезазначені ланки патогенезу, зрештою, спричиняють інсулінорезистентність та індукований гіпотиреозом метаболічний синдром (Скрипник Н.В., Вацеба Т.С., 2017).
Навіть субклінічний гіпотиреоз підвищує серцево-судинний ризик за рахунок дисліпідемії, потовщення комплексу інтима-медіа, ендотеліальної дисфункції, розвитку діастолічної дисфункції міокарда. В метааналізі N. Rodondi та співавт. (2006) продемонстровано, що субклінічний гіпотиреоз асоціюється з підвищеним ризиком розвитку ішемічної хвороби серця. Водночас автори виявили, що збільшення рівня ТТГ асоціюється з підвищенням рівня ліпідів у сироватці крові та зростанням імовірності розвитку серцево-судинних захворювань (ССЗ), а також, навпаки, компенсація гіпотиреозу сприяє нормалізації ліпідного профілю та, ймовірно, зменшенню ризику асоційованих з дисліпідемією ССЗ.
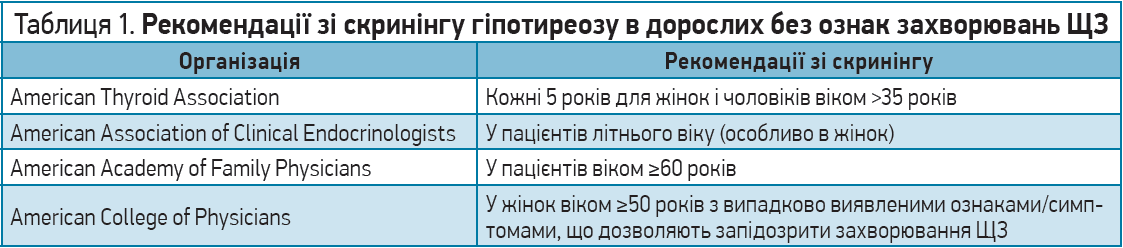
Рекомендації щодо скринінгу гіпотиреозу, надані різними фаховими організаціями, значно відрізняються (табл. 1), що ще раз підкреслює важливість індивідуальної оцінки кожного клінічного випадку.
Щодо гіпотиреозу повинні бути обізнані не лише ендокринологи, а й лікарі інших спеціальностей. Наразі значну увагу цій проблемі приділяють гінекологи, які проводять визначення гормонів ЩЗ усім жінкам, котрі планують вагітність.
Що стосується лікування первинного гіпотиреозу, то на сьогодні воно є однозначно зрозумілим: препарат вибору – синтетичний левотироксин. Мета гормонозамісної терапії – відновлення фізичного стану та психологічної рівноваги, а також підтримка рівня ТТГ у межах референтних значень. Після призначення замісної терапії рівень ТТГ слід проконтролювати через 6-8 тиж і відкоригувати дозу для досягнення стабільного рівня ТТГ. Згодом рівень ТТГ можна контролювати 1 р/4-6 міс, надалі – щороку (Okosieme O. et al., 2016).
Частка пацієнтів з гіпотиреозом залишаються незадоволеними терапією левотироксином і, незважаючи на нормальний рівень ТТГ, у них спостерігаються стійкі симптоми зниження функції ЩЗ; цими симптомами не слід нехтувати (необхідно призначити додаткові обстеження). В деяких випадках може знадобитися повторна перевірка факту наявності в пацієнта гіпотиреозу.
Оптимальним кроком для збільшення дози при титруванні є 12,5 мкг, тому зручним у користуванні препаратом є оригінальний левотироксин Еутирокс® (Merck, Німеччина), представлений у широкій дозовій лінійці (25, 50, 75, 100, 125, 150 мкг) (Рекомендації Американської тиреоїдної асоціації (АТА), 2017).
Для полегшення сприйняття питання доповідачки навели учасникам клінічний випадок пацієнтки віком 42 роки, яка скаржиться на підвищену стомлюваність, погіршення пам’яті, схильність до закрепів і лабільність артеріального тиску.
Об’єктивно: шкірні покриви без особливостей, визначається пастозність нижніх кінцівок, ЩЗ без пальпаторних змін. Індекс маси тіла – 26 кг/м2, окружність талії – 90 см, артеріальний тиск – 145/105 мм рт. ст., частота серцевих скорочень – 67 уд./хв. Лабораторні показники: ТТГ – 6,2 мОд/мл, тироксин (Т4) вільний – 19 пмоль/л, антитіла до тиреопероксидази – 43 Од/мл, глікемія натще – 6,2 ммоль/л, глікований гемоглобін – 6,1%.
Цій пацієнтці необхідно прагнути до зниження ТТГ до цільового рівня <2,5 мОд/л за допомогою замісної терапії левотироксином. Дотримання таких меж є особливо важливим у випадках, коли жінка планує вагітність. Призначаючи левотироксин, у даному випадку слід розпочинати з дози 12,5 мкг/добу, в подальшому титруючи дозу до досягнення необхідного показника ТТГ. Згодом під час вагітності слід контролювати ТТГ відповідно до триместр-специфічних норм (ATA, 2017).
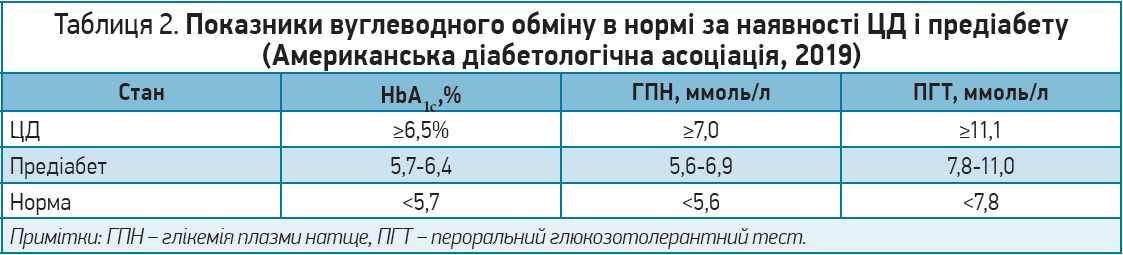
Окрім підвищення рівня ТТГ, отже, й гіпотиреозу, в цієї пацієнтки спостерігається порушення вуглеводного обміну. Відповідно до сучасного визначення, предіабет – порушення обміну вуглеводів, яке асоціюється з високим ризиком розвитку ЦД і характеризується рівнями глюкози плазми крові, недостатніми для встановлення діагнозу діабету (табл. 2).
Цьому стану притаманна підвищена глікемія натще та/або порушення толерантності до глюкози. Предіабет є незалежним чинником ризику розвитку ССЗ. У випадку предіабету від початку метаболічних змін до клінічної маніфестації ЦД минає у середньому 5 років. Небезпечною цю проблему робить те, що на момент установлення діагнозу ЦД 2 типу в 20% пацієнтів уже наявні мікро- та макросудинні ускладнення (Standards of Medical Care of Diabetes, 2020). Саме тому стан пацієнтки з наведеного клінічного випадку слід ретельно моніторувати та 1 раз на півроку проводити тест толерантності до глюкози.
Ризик прогресування предіабету до ЦД 2 типу асоціюється з підвищенням ТТГ і зниженням вільного Т4 (навіть у межах нормальних значень). Що вищим є ТТГ і що нижчим – Т4, то більша ймовірність переходу предіабету в маніфестний діабет (Chaker L. et al., 2016).
Вітчизняне скринінгове дослідження, проведене в м. Харкові, виявило, що осіб з гіпотиреозом та ожирінням слід обов’язково обстежувати щодо предіабету. За гіпотиреозу знижується кровоток у м’язовій та жировій тканинах, на тлі чого зменшується поглинання глюкози, отже, розвивається інсулінорезистентність, яка, своєю чергою, знижує ефективність впливу гормонів ЩЗ на метаболізм. Останнє пов’язано з тим, що дія трийодтироніну залежить не лише від його вмісту в плазмі крові, а й від активності дейодиназ, а на тлі інсулінорезистентності експресія та активність йодтироніндейодинази 2 типу знижуються (Brenta G., 2010).
Частою причиною гіпотиреозу є автоімунний тиреоїдит. У такому випадку хронічне запалення низької інтенсивності запускає каскад метаболічних змін (у т. ч. порушення толерантності до глюкози). Слід зауважити, що прозапальні медіатори спричиняють також епігенетичні розлади, збільшуючи ймовірність розвитку новоутворень (Fernandes J.V. et al., 2015).
Під час оцінки ризику розвитку діабету та предіабету слід урахувати такі чинники, як вік >45 років, надлишкова маса тіла або ожиріння, сімейний анамнез ЦД чи анамнез гестаційного ЦД, артеріальна гіпертензія, низька фізична активність, наявність синдрому полікістозних яєчників і ССЗ. У діагностиці застосовується також шкала FINDRISK. При оцінці <12 балів за цією шкалою 10-річний ризик розвитку ЦД становить 1 зі 100, при оцінці 12-14 балів – 1 із 6, а при оцінці 15-20 балів – 1 із 2.
На жаль, корекція факторів ризику не гарантує переходу предіабету в нормоглікемію. За даними дослідження ACOORH, близько 70% випадків предіабету є незворотними, тому однієї модифікації способу життя для запобігання розвитку маніфестного ЦД недостатньо; може знадобитися фармакотерапія.
Метформін довів свою здатність запобігати розвитку діабету чи відтерміновувати його. За даними відомого дослідження DPP/PPOS, за 2,8 року спостереження метформін знижував частоту розвитку ЦД на 31% (порівняно із плацебо), причому більший ефект спостерігався в осіб з ожирінням, а також у пацієнтів з вищим показником глікемії натще (Aroda V. R. et al., 2017).
Неінтервенційне дослідження впливу метформіну пролонгованої дії (Глюкофаж® XR, Merck, Німеччина) на глікемію виявило, що в 50% пацієнтів із предіабетом, які приймали Глюкофаж® XR у дозі 1000-1500 мг/добу впродовж 12 тиж, вдалося досягти цільових показників HbA1c. Слід зауважити, що Глюкофаж® XR є єдиним в Україні препаратом метформіну, в якого серед показань до застосування – профілактика ЦД.
У наш час важливим є також те, що терапія метформіном асоціюється з достовірним зменшенням смертності в пацієнтів із ЦД і коронавірусною хворобою (COVID‑19). На тлі прийому метформіну смертність на 74% менша за показники в хворих, які не приймають цього препарату (Шестакова М. В. і співавт., 2020).
Отже, гіпотиреоз (у т. ч. субклінічний) та предіабет мають спільні патогенетичні ланки, а коморбідний перебіг цих захворювань підвищує ризик розвитку ускладнень. Вчасна діагностика дисфункції ЩЗ і розладів толерантності до глюкози в поєднанні з активною їх корекцією за допомогою гормонозамісної терапії (Еутирокс®) та метформіну (Глюкофаж® XR) дозволяє покращити стан пацієнтів, а також запобігти прогресуванню ендокринно-метаболічних розладів у майбутньому.
Підготувала Лариса Стрільчук
UA-GLUC-PUB-082021-083
Медична газета «Здоров’я України 21 сторіччя» № 15 (508), 2021 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
21 березня в рамках II Міжнародної школи «Сучасний лікар: від теорії до практики» професор кафедри ендокринології Львівського національного медичного університету ім. Данила Галицького, лікар-ендокринолог вищої категорії, доктор медичних наук Вікторія Олександрівна Сергієнко представила доповідь, присвячену хронічним ускладненням цукрового діабету (ЦД). Зокрема, було акцентовано увагу на причинах розвитку діабетичної полінейропатії (ДП), розглянуто клінічні варіанти цього ускладнення, діагностичні підходи та основні принципи лікування. Пропонуємо огляд цієї доповіді у форматі «запитання – відповідь»....
Останніми десятиліттями в усьому світі спостерігалося значне зростання поширеності цукрового діабету (ЦД), що зумовило серйозні наслідки стосовно якості життя населення, а також спричинило певний тягар для системи охорони здоров’я та економічні витрати [1]. За даними Діабетичного атласу Міжнародної діабетичної федерації (International Diabetes Federation Diabetes Atlas), у 2021 р. ≈537 млн людей мали ЦД і, за прогнозами, до 2045 р. цей показник досягне 783 млн [2]. Значна захворюваність і підвищена смертність асоційовані з пов’язаними із ЦД макросудинними (інфаркт міокарда, інсульт) і мікросудинними (сліпота, ниркова недостатність, ампутації) ускладненнями [3]....
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....