Кардіопротекторний ефект донатора оксиду азоту в пацієнтів з артеріальною гіпертензією
 Останнє десятиліття ознаменувалося інтенсивним розвитком фундаментальних та клінічних досліджень щодо ролі судинного ендотелію в генезі серцево-судинних захворювань (ССЗ). Сьогодні увага дослідників прикута до вивчення ролі дисфункції ендотелію (ДЕ) в патогенезі ССЗ, а також до пошуку способів її ефективної корекції.
Останнє десятиліття ознаменувалося інтенсивним розвитком фундаментальних та клінічних досліджень щодо ролі судинного ендотелію в генезі серцево-судинних захворювань (ССЗ). Сьогодні увага дослідників прикута до вивчення ролі дисфункції ендотелію (ДЕ) в патогенезі ССЗ, а також до пошуку способів її ефективної корекції.
Клінічне значення дисфункції ендотелію при артеріальній гіпертензії (АГ)
Уперше термін «ендотелій» був запропонований швейцарським патоморфологом Вільгельмом Гісом у 1865 р.; його було введено як додатковий до терміна «епітелій». Вільгельм Гіс терміном «ендотелій» позначив епітелій, що розвинувся із середнього зародкового листка. Французький анатом та ембріолог Луї-Антуан Ранвьє зазначив, що під терміном «ендотелій» слід визначати будь-який одношаровий плаский епітелій (незалежно від його походження). Таке трактування цього терміна зберігалося до 30-х років XX сторіччя: ним позначали шар клітин, що покриває внутрішню поверхню серця, кровоносних, лімфатичних судин, серозних, синовіальних і мозкових оболонок, задньої камери ока, респіраторних шляхів [1].
Відповідно до сучасних уявлень, ендотелій являє собою клітинний бар’єр, що забезпечує одночасно роздільну, транспортну та обмінну функції між головними компартментами тіла людини – кров’ю і міжклітинною рідиною тканин, який також є автокринним, паракринним, ендокринним органом із численними регуляторними функціями. Ендотелій бере участь у регуляції судинного тонусу, гемостазу, імунної відповіді, міграції клітин крові до судинної стінки, синтезі факторів запалення та їхніх інгібіторів, здійсненні бар’єрної функції. Остання характеризується підтриманням балансу між вазодилатацією і вазоконстрикцією, взаємодією між факторами росту тканин і чинниками, що впливають на запальні процеси й визначають взаємодію анти- та прооксидантної, а також анти- і протромботичних систем. Отже, функціональний стан ендотелію є одним із ключових факторів, що впливає на перебіг атеросклеротичного ураження судинного русла.
ДЕ являє собою насамперед дисбаланс між продукцією вазодилататорних, ангіопротекторних, антипроліферативних факторів, з одного боку (простациклін, тканинний активатор плазміногена, С-тип натрійуретичного пептиду, ендотеліального гіперполяризувального фактора), а також вазоконстриктивних, протромботичних, проліферативних факторів, з іншого боку (ендотелін, супероксид-аніон, тромбоксан А, інгібітор тканинного активатора плазміногена) [2]. Сьогодні ДЕ розглядають як ключовий момент у патогенезі атеросклерозу. Так, порушення вазодилатаційної активності периферичних судин є одним із численних проявів ДЕ, яка різко знижується в хворих на АГ, аж до розвитку вазоконстрикторних реакцій, що згодом спричиняє неадекватну відповідь судинного русла та сприяє стійкому підвищенню артеріального тиску (АТ). Останній фактор зумовлює ураження органів-мішеней та супроводжується розвитком ускладнень, кінцевими точками яких є гіпертрофія лівого шлуночка, інсульт, інфаркт міокарда, хронічна ниркова недостатність тощо. Отже, ДЕ та АГ тісно пов’язані між собою і розвиваються паралельно, тому лише зниження рівня АТ без корекції ДЕ при лікуванні АГ не може вважатися успішно вирішеним клінічним завданням.
Роль оксиду азоту (NO) в патогенезі АГ
Серед біологічно активних речовин, що виробляються ендотелієм, найважливіша – NO, який на сьогодні є найдосліджуванішою молекулою, залученою до патогенезу ССЗ [3]. У 1980 р. R. F. Fuchgott і J. V. Zawadski уперше продемонстрували, що лише в разі наявності ендотеліальних клітин збільшення дози ацетилхоліну спричинило релаксацію судини, яка зазнала попередньої констрикції під впливом норадреналіну, тоді як за відсутності ендотеліальних клітин спостерігалася або вазоконстрикція, або відсутність релаксації [4]. Це зумовило відкриття ендотелійрелаксувального фактора, котрий пізніше був ідентифікований як NO [5]. Сьогодні відомо, що NO слугує не лише як потужний вазодилататор; водночас він гальмує процеси ремоделювання судинної стінки, запобігає адгезії та агрегації тромбоцитів, адгезії моноцитів, захищаючи в такий спосіб судинну стінку від патологічної перебудови, тобто в нормальних фізіологічних умовах NO є антиатерогенним фактором.
За різних ССЗ здатність ендотеліальних клітин звільняти релаксувальні фактори, в т. ч. і NO, знижується, що асоційовано з різними причинами: порушення експресії та транскрипції NO-синтази, прискорений метаболізм NO, зниження доступності запасів L-аргініну, попередника NO (чи комбінацією цих факторів). Одночасно збільшується утворення судинозвужувальних факторів і формується ДЕ. За дефіциту NO відбуваються як ослаблення вазодилатації, так і запускання процесів ремоделювання судинної стінки, адгезії, агрегації тромбоцитів / моноцитів. Отже, ініціюються атерогенні процеси, тому дефіцит NO стає проатерогенним фактором.
Судинне старіння та артеріальна жорсткість
Останнім часом особливий інтерес наукового світу прикутий до проблеми артеріальної жорсткості (артеріосклерозу) при ССЗ. Першими передумовами, які зумовили інтерес дослідників до артеріальної жорсткості, стали дослідження, котрі продемонстрували, що наявність факторів ризику ССЗ не пояснює розвитку кардіоваскулярних подій у молодих осіб. Так, під час дослідження 542 тис. пацієнтів із первинним інфарктом міокарда без попередніх ССЗ у 14% випробуваних не було виявлено жодного з 5 реєстрованих традиційних факторів ризику, при цьому смертність у групі становила 15% [6]. У 2008 р. P. M. Nilsson створив концепцію синдрому раннього судинного старіння (Early Vascular Aging Syndrome, EVA) – передчасний та прискорений розвиток структурних і функціональних вікових змін у судинах [7]. Згідно з літературними даними, підвищення судинної жорсткості та ДЕ відіграють одну із ключових ролей у розвитку EVA-синдрому [8].
Загальний пусковий фактор розвитку патологічних процесів у судинній стінці – ДЕ, за якої наявний порушений баланс медіаторів вазодилатації (NO) та вазоконстрикції (ендотелін‑1), унаслідок чого і підвищується судинний тонус [9]. На ранніх етапах підвищення судинного тонусу має винятково функціональний характер, що спричиняє збільшення периферичного судинного опору в артеріях м’язового типу, а це, своєю чергою, зумовлює розвиток АГ [10]. Тривале існування ДЕ та підвищеного тонусу артерій спричиняє гіпертрофію і гіперплазію гладком’язових клітин судинної стінки, активацію синтезу сполучнотканинного матриксу, потовщення медії артерій, що зумовлює порушення еластичних властивостей судин [11]. Отже, фармакотерапія ДЕ може уповільнити патологічне старіння судин і затримати чи запобігти подальшим серцево-судинним катастрофам. L-Аргінін як попередник NO відіграє важливу роль у корекції ДЕ та затриманні судинного старіння людини [12].
Кардіопротекторна роль L-аргініну
На сучасному етапі вважається, що лікувально-профілактичні заходи, спрямовані на зниження ризику ускладнень при ССЗ, можуть бути ефективними щодо зменшення вираженості ДЕ. З поліпшенням функціонального стану ендотелію пов’язують клінічні ефекти багатьох класів лікарських засобів, а також корекцію факторів ризику ССЗ та оптимізацію способу життя. З огляду на те що основним патофізіологічним механізмом у разі АГ є ДЕ та зниження біодоступності NO, введення додаткового субстрату для посилення продукції NO може надати додаткових переваг в органопротекції при АГ.
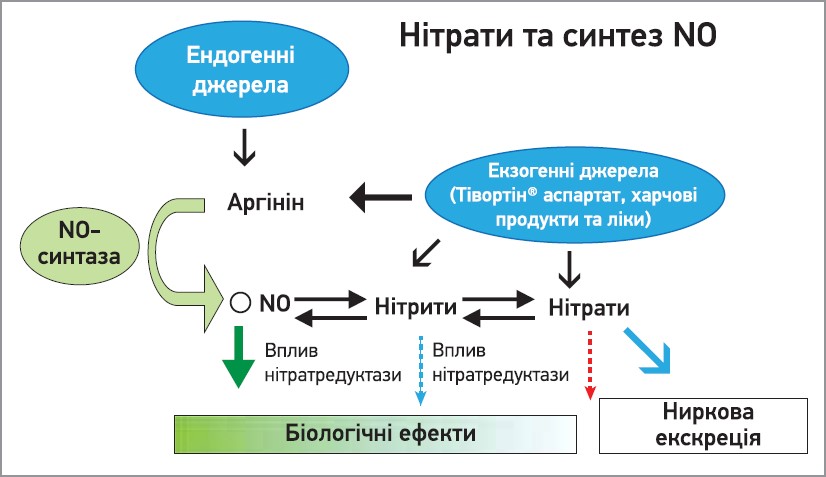
Біосинтез NO відбувається під дією ферменту NO-синтази з лівообертального ізомеру аргініну – L-аргініну, який, на відміну від правообертального D-ізомеру, є фізіологічно активним (рис.) [13, 14]. Результати численних досліджень продемонстрували сприятливий вплив L-аргініну на продукцію NO, а також на функцію ендотелію як при короткостроковому, так і при тривалому застосуванні. За результатами низки клінічних досліджень, введення L-аргініну покращувало ендотелійзалежну вазодилатацію в разі гіперхолестеринемії й атеросклерозу [15, 16]. У дослідженні Л. А. Міщенко (2021) визначено, що додавання L-аргініну пацієнтам з АГ на етапі обрання антигіпертензивної терапії може сприяти поліпшенню функції ендотелію, мозкового та ниркового кровотоку, відновленню цереброваскулярної реактивності, зменшенню судинного тонусу, а також мікроальбумінурії [17]. Метааналіз 13 рандомізованих контрольованих досліджень (РКД), присвячених впливу L-аргініну на ліпідний профіль і маркери запалення, переконливо продемонстрував здатність цієї молекули значно знижувати рівень тригліцеридів та АТ [18]. У дослідженні W. H. Yin і співавт. (2016) у 31 пацієнта зі стабільною ішемічною хворобою серця на тлі перорального прийому L-аргініну протягом 4 тиж установлено покращення ендотеліальної функції та зниження окислення [19]. Результати нещодавнього дослідження визначили, що внутрішньовенне застосування 4,2% розчину L-аргініну гідрохлориду в поєднанні з пероральним прийманням L-аргініну аспартату в комплексному лікуванні хронічної ішемії нижніх кінцівок на тлі атеросклерозу судин чинить помітний позитивний клінічний ефект [20]. Проспективне подвійне сліпе РКД установило значне поліпшення потік-опосередкованої дилатації (з 1,7±3,4 до 5,9±5,4; р=0,008) у 18 пацієнтів з есенціальною гіпертензією на тлі прийому 6 /добу L-аргініну [21]. Перше дослідження опису гемодинамічних механізмів гіпотензивного ефекту L-аргініну проведено в плацебо-контрольованому перехресному РКД S. G. West і співавт. (2005), результати якого продемонстрували, що при застосуванні 12 г/добу L-аргініну в пацієнтів зменшився серцевий викид (на 0,4 л/хв), діастолічний АТ (на 1,9 мм рт. ст.), рівень гомоцистеїну в плазмі (на 2, 0 мкмоль/л) та збільшився період напруги шлуночків (на 34 мс) [22].
Рис. Біосинтез NO та нітратів з L-аргініну
Фармацевтичний ринок України пропонує препарати виробництва фармацевтичної компанії «Юрія-Фарм»: Тівортін® – розчин для інфузій, у флаконі по 100 мл і по 200 мл (100 мл містять 4,2 г аргініну гідрохлориду) та Тівортін® аспартат – розчин для перорального використання, у флаконах по 100 і 200 мл (5 мл розчину містять 1 г L-аргініну аспартату).
Тівортін® – лівообертальний донатор NO з доведеною клінічною ефективністю для захисту органів-мішеней. L-Аргінін – незамінний субстрат для синтезу NO, який є фізіологічним ангіопротектором і фізіологічним вазодилататором. Завдяки нормалізації функції ендотелію L-аргінін сприяє захисту органів-мішеней при АГ. Сировина для Тівортіну виготовляється на японському заводі та має рослинне походження. За результатами дослідження Z. Bahadoran і співавт. (2016) було зроблено висновок, що L-аргінін рослинного походження може запобігати розвитку ССЗ (на відміну від L-аргініну тваринного походження, який може бути предиктором їхнього розвитку) [21].
Спосіб застосування:
Тівортін® вводять внутрішньовенно крапельно зі швидкістю 10 крапель/хв у перші 10-15 хв, далі швидкість введення можна збільшити до 30 крапель/хв;
добова доза препарату – 100 мл розчину, може бути збільшена до 200 мл.
Курс терапії:
1-й етап: 10 днів внутрішньовенно крапельно Тівортін® 4,2% розчин для інфузії 100 мл 1-2 р/добу;
2-й етап: Тівортін® аспартат per os по 5 мл 2 р/добу протягом до 2 міс.
Отже, корекція ДЕ має бути рутинною та обов’язковою частиною терапевтичної і профілактичної програми при лікуванні пацієнтів із ССЗ. Мультипланова роль L-аргініну в метаболізмі обумовлює широкий спектр його терапевтичних ефектів, сприяючи захисту органів-мішеней за АГ. Результати наведених досліджень визначають потребу застосування препаратів Тівортін® і Тівортін® аспартат при комплексному лікуванні пацієнтів з АГ.
Література
- Марунич Р. Ю., Горницька О. В., Гудзенко А. В. та ін. (2021). Роль ендотелію в регуляції агрегатного стану крові в нормі при атеросклерозі та артеріальній гіпертензії. Фізіол. журн., Т. 67, № 3.
- Vane J. R., Anggård E. E., Botting R. M. (1990). Regulatory functions of the vascular endothelium. N Engl J Med. Jul 5; 323 (1): 27-36. doi: 10.1056/NEJM199007053230106.
- Smith O. (1998). Nobel Prize for NO research. Nat Med 4, 1215. https://doi.org/10.1038/3182.
- Furchgott R. F., Zawadzki J. V. (1980). The obligatory role of endothelial cells in the relaxation of arterial smooth muscle by acetylcholine. Nature. Nov 27; 288 (5789): 373-6. doi: 10.1038/288373a0.
- Palmer R.M., Ferrige A.G., Moncada S. (1987). Nitric oxide release accounts for the biological activity of endothelium – derived relaxing factor. Nature; 327: 524-6.
- Lim P. O., Young W. F., MacDonald T.M. (2001). A review of the medical treatment of primary aldosteronism. J Hypertens. Mar; 19 (3): 353-61. doi: 10.1097/00004872-200103000-00001.
- Canto J. G., Kiefe C. I., Rogers W. J. et al. (2011). Number of coronary heart disease risk factors and mortality in patients with first myocardial infarction. JAMA. Nov 16; 306 (19): 2120-7. doi: 10.1001/jama.2011.1654.
- Nilsson P. M. Early vascular aging (EVA): consequences and prevention. Vasc Health Risk Manag.; 4: 547-52. doi: doi.org/10.2147/VHRM.S1094.
- Schmitt M., Avolio A., Qasem A. et al. (2005). Basal NO locally modulates human iliac artery function in vivo. Hypertension. Jul; 46 (1): 227-31. doi: 10.1161/01.HYP.0000164581.39811.bd.
- Schillaci G., Verdecchia P., Porcellati C. et al. (2000). Continuous relation between left ventricular mass and cardiovascular risk in essential hypertension. Hypertension. Feb; 35 (2): 580-6. doi: 10.1161/01.hyp.35.2.580.
- Tomiyama H., Ishizu T., Kohro T. et al. (2018). Longitudinal association among endothelial function, arterial stiffness and subclinical organ damage in hypertension. Int J Cardiol. Feb 15; 253: 161-166. doi: 10.1016/j.ijcard.2017.11.022.
- Perticone F., Ceravolo R., Candigliota M. et al. (2001). Obesity and body fat distribution induce endothelial dysfunction by oxidative stress: protective effect of vitamin C. Diabetes. Jan; 50 (1): 159-65. doi: 10.2337/diabetes.50.1.159.
- Соколова Л. К., Пушкарьов В. М., Тронько М. Д. (2019). L-аргінін у нормі та патології. Ендокринологія. Vol. 24. № 4. 373-385. doi: 10.31793/1680-1466.2019.24-4.373.
- Weckman A. M., McDonald C.R., Baxter J. B. et al. (2019). Perspective: L-arginine and L-citrulline Supplementation in Pregnancy: A Potential Strategy to Improve Birth Outcomes in Low-Resource Settings. Adv Nutr. Sep 1; 10 (5): 765-777. doi: 10.1093/advances/nmz015.
- Quyyumi A. A., Dakak N., Diodati J. G. et al. (1997). Effect of l-arginine on human coronary endothelium-dependent and physiologic vasodilation. J. Am. Coll. Cardiol., 1997 – Vol. 30 – p. 1220-1227.
- Lerman A., Burnett J. C.J., Higano S. T. et al. (1998). Long-term l-arginine supplementation improves small-vessel coronary endothelial function in humans. Circulation, Vol. 97, p. 2123-2128.
- Міщенко Л. А. (2020). Органопротекторні можливості L-аргініну в лікуванні пацієнтів з артеріальною гіпертензією. «Здоров’я України 21 сторіччя» № 23 (492).
- Sepandi M., Abbaszadeh S., Qobady S. et al. (2019). Effect of L-Arginine supplementation on lipid profiles and inflammatory markers: A systematic review and meta-analysis of randomized controlled trials. Pharmacol Res. Oct; 148: 104407. doi: 10.1016/j.phrs.2019.104407.
- Yin W. H., Chen J. W., Tsai C. et al. (2005). L-arginine improves endothelial function and reduces LDL oxidation in patients with stable coronary artery disease. Clin Nutr. Dec; 24 (6): 988-97. doi: 10.1016/j.clnu.2005.07.003.
- Кутовой А. Б., Люлько И. В., Амро А. и др. (2014). L-Аргинин в комплексной терапии хронической ишемии нижних конечностей при атеросклерозе. Серце і судини, № 3, С. 89-92.
- Lekakis J. P., Papathanassiou S., Papaioannou T. G. et al. (2002). Oral L-arginine improves endothelial dysfunction in patients with essential hypertension. Int J Cardiol. Dec; 86 (2-3): 317-23. doi: 10.1016/s0167-5273(02)00413-8.
- West S. G., Likos-Krick A., Brown P. et al. (2005). Oral L-arginine improves hemodynamic responses to stress and reduces plasma homocysteine in hypercholesterolemic men. J Nutr. Feb; 135 (2): 212-7. doi: 10.1093/jn/135.2.212.
- Bahadoran Z., Mirmiran P., Tahmasebinejad Z. et al. (2016). Dietary L-arginine intake and the incidence of coronary heart disease: Tehran lipid and glucose study. Nutr Metab (Lond). Mar 15; 13: 23. doi: 10.1186/s12986-016-0084-z.
Медична газета «Здоров’я України 21 сторіччя» № 3 (520), 2022 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....