Антибіотикотерапія при вогнепальних пораненнях
Лікування мінно-вибухових та вогнепальних поранень сьогодні є надзвичайно актуальною темою для медиків не лише на сході та півдні, а й в усіх регіонах України. Особливості антибіотикотерапії при вогнепальних пораненнях висвітлив у ході науково-практичної конференції «Міждисциплінарний альянс: хірургія та анестезіологія» завідувач кафедри анестезіології та інтенсивної терапії Національного медичного університету ім. О.О. Богомольця (м. Київ), президент Асоціації анестезіологів України, доктор медичних наук, професор Сергій Олександрович Дубров.
Ключові слова: антибіотики, антибактеріальна терапія, вогнепальні поранення, мінно-вибухові поранення, компартмент-синдром, цефалоспорини.
За даними Центрів із контролю й профілактики захворювань (СDС), протягом 2019 року у США від вогнепальних поранень померло 39 707 осіб. В Україні чіткої статистики таких уражень немає, але у зв’язку з російсько-українською війною кількість загиблих внаслідок вогнепальних поранень стрімко зросла. У лютому 2021 року ООН представила підрахунки випадків вогнепальних поранень у зоні проведення антитерористичної операції з 2014 по 2022 рік, згідно з якими за цей період постраждало понад 44 тис. осіб (із них 23% – цивільні громадяни нашої країни), а загинуло – понад 13 тис. осіб. Досвід війни на сході України свідчить, що вдосконалена вогнепальна зброя (системи залпового вогню, касетні боєприпаси, керовані вибухові пристрої високоточної дії тощо) спричиняє особливо тяжкі поранення.
Основні види бойових уражень:
- мінно-вибухові травми, що включають множинні або ізольовані ураження голови, тулуба, кінцівок (включно з їх травматичною ампутацією);
- множинні або ізольовані кульові ураження (переважно снайперські).
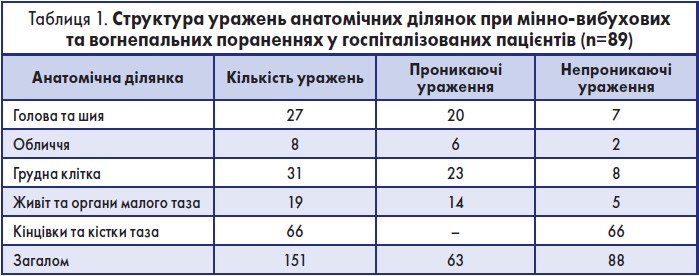
Вогнепальні ураження класифікують за етіологією (кульові, осколкові, стріловидні, мінно-вибухові), локалізацією (голова, шия, хребет, груди, живіт, таз, кінцівки), характером поранення (сліпе, наскрізне, дотичне) та глибиною ураження (ушкодження внутрішніх органів, судин, кісток, нервів). Близько третини всіх вогнепальних поранень припадає на ділянку голови, а на першому місці за частотою ураження залишаються кінцівки (табл. 1).
Незважаючи на те що у пацієнтів із вогнепальними ураженнями застосовується хірургічна тактика Damage Control, часто при подальшому лікуванні виникають різноманітні ускладнення. Не завжди можна швидко доправити пораненого до лікувального закладу, оскільки інколи пошук та визволення з-під завалів тривають по кілька днів. І це стосовно цивільних осіб, натомість як на фронті усе значно складніше, адже евакуація займає надзвичайно багато часу.
Доповідач зазначив, що необхідно враховувати й певні особливості вогнепальних ран. Зокрема, утворення навколо ранового каналу зони некротичних тканин, у яких можливі різноманітні розлади та наявність сторонніх тіл. Ймовірна також поява нових (додаткових) вогнищ некрозу в найближчі години та дні після поранення. Крім того, слід зважати на нерівномірну протяжність ураження та змертвіння тканин за межами ранового каналу внаслідок слабкості його будови.
У пацієнтів із вогнепальними ураженнями внаслідок ішемії, некрозу, концентрації патогенної мікрофлори з наступним вивільненням токсинів, утворенням інтерстиційного набряку та підвищенням гідростатичного тиску виникають порушення мікроциркуляції у кістково-фасціальних футлярах.
Виділяють декілька зон розладів кровообігу:
- зона тотальної зупинки мікроциркуляції з розвитком первинного некрозу тканин;
- зона субтотальної зупинки (75%) мікроциркуляції з подальшим повним її припиненням із формуванням вторинного некрозу тканин на 3-тю добу;
- зона вогнищевих змін зі зниженням кровообігу на 55% з подальшим відновленням на 14-ту добу, а при ускладненому перебігу – утворення ділянок вторинного некрозу;
- зона функціональних розладів зі зниженням кровотоку на 23% із подальшою нормалізацією кровообігу на 7-му добу.
Основні ускладнення вогнепальних ран включають геморагічний шок, компартмент-синдром, жирову емболію, інфекційні та гнійні ускладнення (місцева інфекція, сепсис). Професор С.О. Дубров наголосив, що під час евакуації пацієнтів у Київській області було чимало випадків тяжкого сепсису та септичного шоку.
Також у результаті мінно-вибухових та вогнепальних поранень часто виникає компартмент-синдром – патологічний стан, коли підвищення тиску у замкнутих кістково-фасціальних футлярах призводить до зменшення перфузії тканин кров’ю нижче критичного значення (необхідного для життєдіяльності), що викликає зменшення кисню у тканинах, а в подальшому спричиняє їх некроз (табл. 2).
Діагностика компартмент-синдрому базується на клінічній картині та вимірюванні підфасціального тиску (техніка Whiteside). Зазвичай клінічно цей синдром характеризується «4 Р»:
- Раin – сильний біль у кінцівці, який не відповідає тяжкості травми;
- Раllоr – збліднення шкіри;
- Раralysіs – неможливість рухів пальцями та біль при пасивному розгинанні пальців;
- Раresthesia – парестезії.
Лікування компартмент-синдрому легкого ступеня може проводитися консервативно. Воно включає усунення етіологічного чинника, встановлення положення кінцівки «на рівні серця» й проведення медикаментозної терапії. Компартмент-синдром середнього та тяжкого ступенів потребує хірургічного лікування, а саме проведення фасціотомії.
Професор С.О. Дубров наголосив, що гнійно-септичні ускладнення вогнепальних поранень розвиваються у 50-75% випадків. При інфікуванні вогнепальних ран м’яких тканин різної локалізації найчастішими збудниками виступають Рseudomonas aeruginosa (22,5%), Proteus mirabilis (21,3%), Staphylococcus aureus (23,8%), Streptococcus pyogenes (18,8%) та Escherichia coli (13,8%) (Хоменко І.П., 2018). Приєднання патогенної мікрофлори до ранового процесу підвищує летальність на 12%.
Патогенна мікрофлора, яка приєднується залежно від локалізації ранового процесу, включає:
- шкіра, м’які тканини, м’язи, кістки – групи стафілококів, стрептококів та клостридії;
- внутрішньочерепні – стафілококи та грамнегативні палички;
- грудна порожнина – емпієма (стафілококи), пневмонія (Staphylococcus, Streptococcus, P. aeruginosa);
- внутрішньочеревні – Еnterococcus, грамнегативні палички та анаеробні мікроорганізми.
Доповідач зазначив, що не існує універсальних препаратів для лікування вогнепальних та мінно-вибухових поранень. Тому при цих ураженнях гостро стоїть питання вибору антибактеріальної терапії. Перш за все мають бути враховані умови надання медичної допомоги: якщо лікувальний заклад первинного рівня, тобто знаходиться на лінії фронту й допомога надається одразу після ураження, – немає потреби у використанні препаратів широкого спектра дії або групи резерву. У такому разі враховується патогенність імовірної мікрофлори, яка в позалікарняних умовах, швидше за все, є умовно-патогенною. Й антибіотиками вибору у цьому випадку мають бути захищені або незахищені цефалоспорини. Також необхідно мати на увазі, що при мінно-вибухових пораненнях існує високий ризик контамінації анаеробною флорою, тому також необхідно призначати препарати, активні проти анаеробів, такі як метронідазол, орнідазол тощо.
Особливості антибіотикотерапії при вогнепальних ураженнях передбачають наступні підходи:
- хірургічне лікування та антибіотикотерапію необхідно розпочинати якнайшвидше;
- проведення первинної хірургічної обробки рани;
- вибір антибіотика залежить від ділянки ушкодження;
- тривалість антибіотикотерапії має складати не менше 7 днів;
- корекція антибіотикотерапії здійснюється за результатами антибіотикограми.
Первинна хірургічна обробка рани – видалення нежиттєздатних тканин як субстрату ранової інфекції – запобігає розвитку у рані мікрофлори й сприяє відновленню життєздатності тканин у стані парабіозу. При профілактичному використанні антибіотиків первинна хірургічна обробка має бути проведена протягом 24-48 год, без використання антибіотиків – від 12 до 24 год.
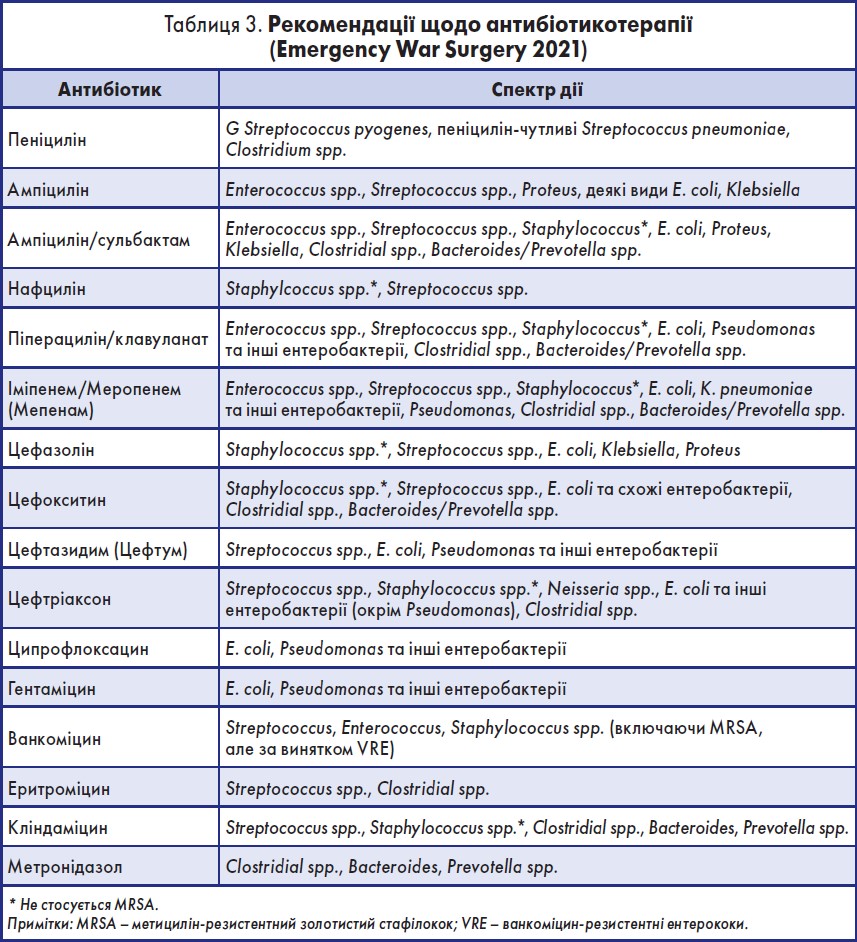
Рекомендації з антибіотикотерапії згідно з Emergency War Surgery 2021 (табл. 3) включають майже всі наявні сьогодні антибактеріальні препарати, однак в Україні та країнах Європи незахищені β-лактами (ампіцилін, пеніцилін) є малоефективними навіть для профілактики ранової інфекції.
Карбапенеми, зокрема такі, як меропенем (Мепенам, порошок для розчину для ін’єкцій, виробництва АТ «Київмедпрепарат»), мають широкий спектр дії та високу активність щодо грампозитивної та грамнегативної флори, але варто пам’ятати, що це препарати резерву й застосовувати їх як емпіричну терапію недоцільно.
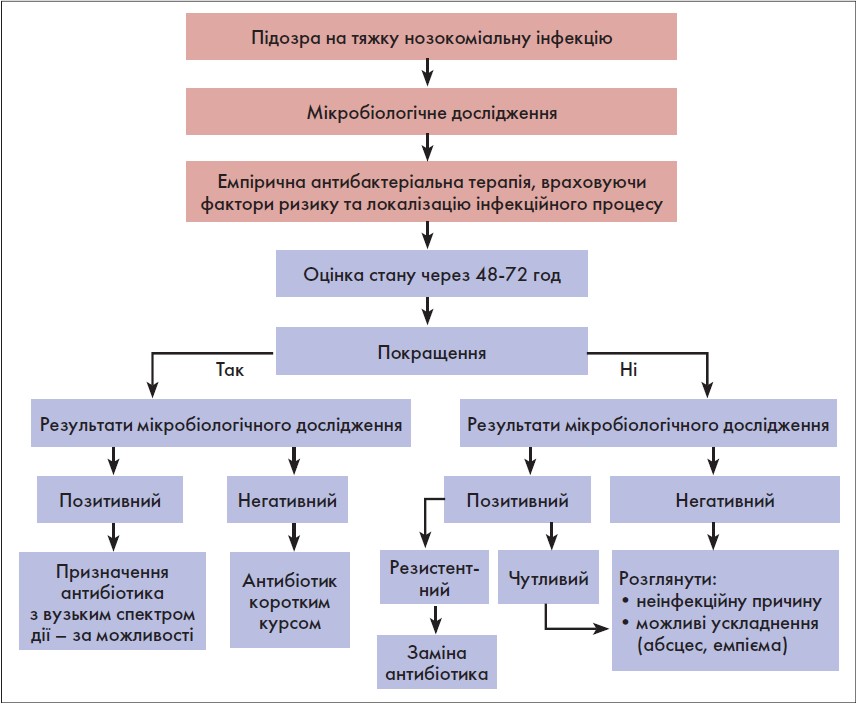
Антисиньогнійні цефалоспорини, такі як цефтазидим (Цефтум, порошок для розчину для ін’єкцій, виробництва АТ «Київмедпрепарат»), мають широкий спектр дії, і до того ж резистентність до цих препаратів є нижчою, ніж, наприклад, до незахищених цефалоспоринів. Тому їх можна розглядати як першу лінію емпіричної антибактеріальної терапії, а вже наступним кроком має бути вибір тактики ескалації або деескалації, залежно від результатів антибіотикограми (рисунок).
Рис. Схема деескалаційної антибіотикотерапії
При тяжких пораненнях препаратами вибору є захищені цефалоспорини, зокрема комбінація цефоперазону й сульбактаму (Гепацеф Комбі, порошок для розчину для ін’єкцій, виробництва АТ «Київмедпрепарат»).
При виборі препарату слід також обґрунтовувати призначення й не застосовувати антибіотики, які мають схожий спектр активності, наприклад меропенем із левофлоксацином. Потрібно враховувати, що карбапенеми (Мепенам) не потребують додаткового призначення антианаеробних препаратів, на відміну від інших груп антибіотиків.
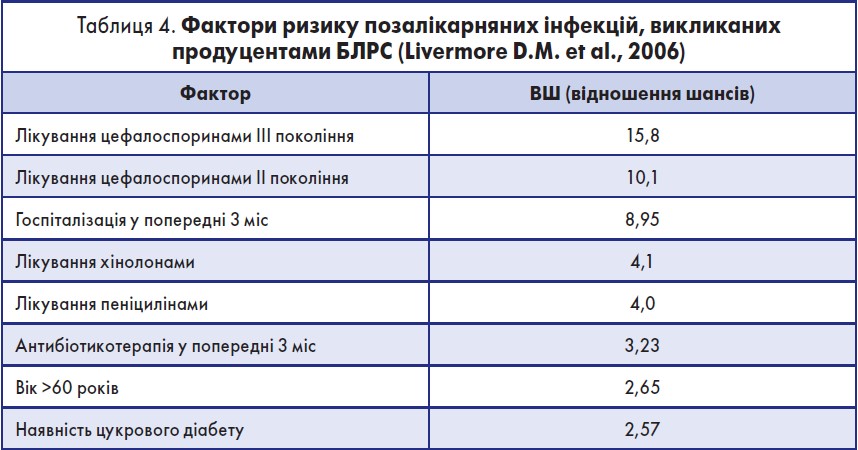
Професор С.О. Дубров наголосив, що проблема резистентності до антибіотиків стоїть дуже гостро через продукцію ентеробактеріями β-лактамаз розширеного спектра дії (БЛРС). У зоні Євросоюзу реєструється близько 33 тис. летальних випадків на рік внаслідок інфекцій, викликаних резистентними бактеріями. Спостерігається стабільна тенденція до зростання частоти, летальності та рівня резистентності (табл. 4). При цьому 39% усіх випадків стійкості спричинені бактеріями, резистентними до антибіотиків «останньої лінії» (карбапенеми, колістин).
У 2016-2018 роках 88,6% усіх штамів Е. соli та 85,3% усіх штамів К. рneumoniae були продуцентами БЛРС – ферментів, що зумовлюють резистентність цих бактерій до β-лактамних антибіотиків (пеніцилінів, цефалоспоринів, у т.ч. ІІІ та ІV поколінь).
Таким чином, постантибіотична ера, ймовірно, вже настала (ЕСDРС, 2018). З огляду на це боротьба з антибіотикорезистентністю передбачає дотримання таких підходів:
- попередження інфекцій та запобігання їх поширенню;
- ефективна діагностика й лікування інфекцій;
- раціональне використання антибіотиків.
Саме раціональна антибактеріальна терапія та уникнення бездумного використання антибіотиків резерву сприяють більш ефективному лікуванню інфекцій бактеріальної етіології.
Отже, вогнепальні та мінно-вибухові поранення часто супроводжуються інфекційними ускладненнями й потребують призначення антибіотиків. Раціональний вибір цих препаратів з урахуванням можливого спектра збудників та їх резистентності дозволяє підвищити ефективність терапії та зменшити поширення стійкості до антибіотиків.
Підготувала Анастасія Романова
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 3 (50), 2022 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...