Современные подходы к ведению розацеа

Розацеа – хроническое воспалительное заболевание кожи, характеризующееся покраснением, появлением на коже лица небольших и поверхностных расширенных кровеносных сосудов (телеангиэктазии), папул, пустул и отека. Обязательными критериями для установления диагноза являются вовлечение центральной лицевой области (лоб, нос, щеки, подбородок) с сохранением непораженной кожи в периоральной и периокулярной областях, а также отсутствие открытых комедонов (т. н. черных точек). Заболевание прогрессирует при отсутствии лечения и усугубляется при топической терапии стероидами.
Классификация и эпидемиология
В настоящее время используется классификация, предложенная в 2012 г. экспертным комитетом Национального общества розацеа. В зависимости от клинических характеристик выделяют четыре подтипа розацеа:
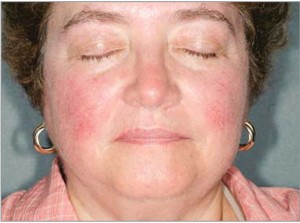
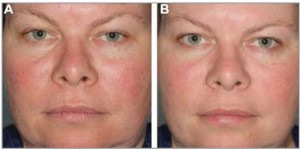
I подтип – эритематозно-телеангиэктатическая розацеа: приливы (ощущение жара и покраснение кожи лица) и персистирующая центральная лицевая эритема (рис. 1);
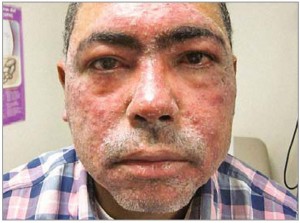
II подтип – папулопустулезная розацеа: стойкая эритема, транзиторные папулы и пустулы в центральной лицевой области (рис. 2);
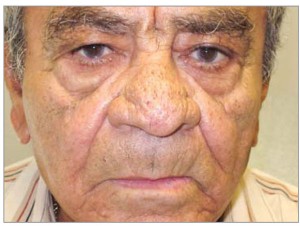
III подтип – фиматозная розацеа: утолщенная с неровными контурами кожа ушных раковин, щек, подбородка (гнатофима), лба (метофима) и носа (ринофима) (рис. 3);
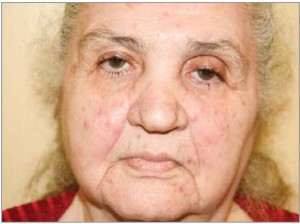
IV подтип – окулярная розацеа: ощущение сухости, жжения, зуд в глазах, повышенная чувствительность к свету, «налитые кровью» глаза; ассоциированное розацеа кожи может присутствовать или отсутствовать (рис. 4).
Распространенность розацеа в разных популяциях варьирует от 1 до 22%, заболевание чаще обнаруживается у женщин. Наиболее распространенным является I подтип, затем следует II подтип. Ринофима наблюдается преимущественно у мужчин в возрасте старше 40 лет. В отличие от лицевой розацеа окулярный подтип диагностируется с одинаковой частотой у мужчин и женщин.
Естественное течение и патофизиология
Несмотря на достижения современной науки, патофизиология розацеа остается преимущественно теоретической и требует дальнейшего изучения. Продолжаются дискуссии о том, чем являются варианты заболевания: различными фенотипами или же стадиями в рамках единого патологического прогрессирования. Гистологически при розацеа обнаруживаются расширенные лимфатические и кровеносные сосуды, а также периваскулярная инфильтрация CD4 Т-хелперами, макрофагами и тучными клетками. В здоровой коже активация toll-подобных рецепторов (TLR) кератиноцитов под действием фрагментов патогенных клеток стимулирует клетки макроорганизма с развитием координированного защитного ответа, что сопровождается высвобождением антимикробных пептидов (АМП), таких как кателицидины и дефензины. Изначально АМП представляют собой пропептиды и остаются неактивными до того, как будут преобразованы протеазами до активных фрагментов. При розацеа генетическая предрасположенность может обусловливать неадекватный ответ на различные внешние стимулы посредством TLR, в частности на высокие и низкие температуры, повышенную бактериальную колонизацию кожи, воздействие ультрафиолетового излучения.
АМП LL-37 – первый идентифицированный у человека кателицидин – высвобождается кератиноцитами и преобразуется кожной сероновой протеазой (калликреином-5) в иммуногенную антимикробную форму. Экспрессия LL-37 индуцируется активацией витамина D (под действием ультрафиолета), что сопровождается эритемой. Это объясняет тот факт, что первичной локализацией розацеа является лицо, кожа которого подвергается высокой экспозиции солнечного света. LL-37 играет важную роль в патогенном воспалительном ответе, нарушенной антимикробной активности и сосудистой дисфункции при розацеа.
Еще одним триггером протеазной активации кателицидинов является повышающая регуляция TLR-2 в кератиноцитах под действием Demodex folliculorum – комменсального сапрофитного клеща, колонизирующего сально-волосяные фолликулы кожи. D. folliculorum высвобождает антиген, который повышает чувствительность TLR-2 с развитием воспаления. С розацеа также ассоциируются такие микробные агенты, как Bacillus oleronius, Staphylococcus epidermidis, Helicobacter pylori и Clamydophila pneumoniae. Точные механизмы, посредством которых эти микроорганизмы способствуют развитию розацеа, не установлены.
Лечение
На сегодня ни один метод терапии не гарантирует полного излечения от розацеа. Тем не менее фармакологические агенты, используемые в комбинации с медицинскими устройствами, могут обеспечивать значительное улучшение состояния, не достижимое ранее. Поскольку розацеа является хроническим воспалительным заболеванием с периодами рецидивов и ремиссии, главная цель терапии состоит в купировании обострений с помощью быстродействующих методов с последующим закреплением результата посредством модификации образа жизни и длительной комбинированной терапии. В профилактике рецидивов и долгосрочном контроле заболевания значимая роль отводится избеганию триггеров, в частности воздействия ультрафиолетового излучения.
Топическая терапия. Бримонидина тартрат – агонист α2-адреноцерепторов, единственный одобренный FDA препарат для местного лечения персистирующего покраснения лица при розацеа. Механизм действия связан с уменьшением вазодилатации кожи. В исследовании длительностью 1 год бримонидина тартрат 0,5% гель, применяемый 1 р/сут, продемонстрировал высокую эффективность и безопасность независимо от сопутствующих методов лечения. Уменьшение эритемы наблюдалось через 30 мин – 3 ч после нанесения геля и сохранялось на протяжении всего периода применения.
Еще одним эффективным препаратом для уменьшения лицевой эритемы является оксиметазолин (сильный агонист α1- и частичный агонист α2-адренорецепторов); в настоящее время он проходит клинические исследования при эриметазно-телеангиэктатической розацеа. У взрослых пациентов с рефрактерной эритемой, ассоциированной с розацеа, оксиметазолин 0,05% назальный раствор, наносимый на кожу лица, значительно уменьшал эритему уже через 1 ч после аппликации с последующим прогрессивным улучшением, сохранявшимся в течение суток (рис. 5).
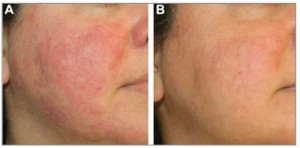 Рис. 5. До лечения (A) и на следующий день после лечения (B) топическим оксиметазолином в комбинации с увлажняющим кремом (2 аппликации в день)
Рис. 5. До лечения (A) и на следующий день после лечения (B) топическим оксиметазолином в комбинации с увлажняющим кремом (2 аппликации в день)При папулопустулезной розацеа FDA одобрены топические препараты метронидазола и азелаиновой кислоты. Их эффективность, безопасность и благоприятное соотношение стоимость/эффективность продемонстрированы в рандомизированных контролированных исследованиях. В ряде небольших исследований также показана эффективность комбинированных препаратов, содержащих сульфацетамид натрия 10% и серу 5%. Однако эти препараты используются нечасто ввиду неприятного запаха и высокого ирритативного потенциала.
При розацеа, рефрактерной к вышеуказанным препаратам, могут использоваться альтернативные топические агенты, не одобренные FDA. К ним относятся топические ингибиторы кальциневрина (такролимус, пимекролимус), макролиды (эритромицин, клиндамицин, азитромицин), ретиноиды, пеметрин и бензоилпероксид. Пеметрин в виде 5% крема является особенно эффективным при обширной колонизации D. folliculorum.
Новый препарат ивермектин, синтезированный из природного антипаразитарного соединения авермектина, доступен в пероральной и топической формах. Препарат обладает противовоспалительным и противоклещевым действием, эффективен при хроническом демодекозном блефарите.
Бензоилпероксид в монотерапии и в комбинации с антибиотиком (например, клиндамицином) может применяться у пациентов с папулопустулезной розацеа.
Дополнительно к фармацевтическим препаратам могут использоваться натуральные косметические средства, обладающие увлажняющими, противовоспалительными и антиоксидантными свойствами. К ним относятся средства, содержащие ниацинамид, экстракты овса, ромашки девичьей, солодки, чая, кофе, алоэ, ромашки аптечной, куркумы и некоторых грибов. Клинически значимые результаты получены при использовании топического лосьона, содержащего кофеин, глюконат цинка, бисаболол, экстракт коры эперуа серповидной и пальмитоидтрипептид-8. Кроме того, эффективность продемонстрировали топический гель с 4% экстрактов квассии горькой и низкомолекулярный гиалуронат натрия в виде 0,2% крема.
Системная терапия. Единственным препаратом, одобренным FDA для системной терапии папулопустулезной розацеа, является доксициклин 40 мг с пролонгированным высвобождением. Установлено, что доксициклин в субантимикробных концентрациях подавляет активность ряда матриксных металлопротеиназ, снижает активность калликреина-5 и, соответственно, продукцию LL-37. Доксициклин может применяться в монотерапии и в комбинации с топическими средствами.
Альтернативными препаратами для системной терапии при папулопустулезном и окулярном акне (не одобрены FDA) являются тетрациклины (доксициклин и миноциклин в антибактериальных дозах), макролиды (эритромицин, клиндамицин и азитромицин), метронидазол, изотретиноин (в особенно тяжелых случаях при всех подтипах акне; рис. 6) и цинка сульфат (в качестве дополнительного средства). Следует учитывать, что тетрациклины противопоказаны при беременности и лактации и не должны назначаться детям.
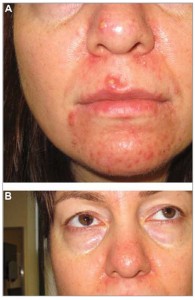 Рис. 6. До (А) и после начала (В) пероральной терапии изотретиноином по поводу тяжелого периорального дерматита (акне-розацеа)
Рис. 6. До (А) и после начала (В) пероральной терапии изотретиноином по поводу тяжелого периорального дерматита (акне-розацеа)Лазеро- и светотерапия. При розацеа чаще всего применяются импульсный лазер на красителях (PDL, 585-596 нм), интенсивный импульсный лазер (IPL, 500-1200 нм), титанилфосфат-калиевый лазер (KTP, 532 нм) и твердотелый лазер Nd:YAG (1064 нм). CO2-лазер и твердотелый лазер Er:YAG индуцируют значительно более высокую температуру с вапоризацией, вследствие чего используются для аблятивной коррекции ринофимы и других проявлений фиматозной розацеа (рис. 7).
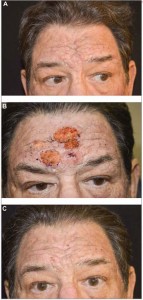 Рис. 7. До (А), непосредственно по завершении (В) и через 2 нед после (С) аблятивной терапии СО2-лазером по поводу метафимы
Рис. 7. До (А), непосредственно по завершении (В) и через 2 нед после (С) аблятивной терапии СО2-лазером по поводу метафимыБотулотоксин. В небольшом исследовании длительностью 2 года пациенты с розацеа получали инъекции ботулотоксина А (100 ед. на 7 мл физиологического раствора) по 0,05 мл на очаг. Результаты показали значительное уменьшение эритемы после 2-4 нед лечения, сохранявшееся на протяжении наблюдения (рис. 8).
Качество жизни
Качество жизни пациентов с розацеа значительно снижено не только вследствие косметических проблем, но и по причине болезненных и ирритативных симптомов, связанных с этим заболеванием. У больных с розацеа наблюдаются повышенные уровни тревоги и депрессии, трудности с повседневным функционированием, более тяжелые общие проявления других заболеваний. Пациенты отмечают низкий уровень социальной поддержки; в особенно тяжелых случаях может развиваться социальная фобия. Исторически розацеа связывалась со злоупотреблением алкоголем; на сегодня установлено, что самую высокую коморбидность имеет депрессия, в то время как связь с алкоголем очень слабая.
В клинических исследованиях для оценки качества жизни пациентов с розацеа чаще всего использовались дерматологический индекс качества жизни (DLQI) и шкала Skindex-29. Эти инструменты были успешно валидированы и могут применяться для оценки эффективности лечения и удовлетворенности ожиданий пациента.
Список литературы находится в редакции.
Статья печатается в сокращении.
Weinkle A.P., Doktor V., Emer J. Update on the management of rosacea. Clin Cosmet Investig Dermatol. 2015 Apr 7; 8: 159-77.
Перевел с англ. Алексей Терещенко
СТАТТІ ЗА ТЕМОЮ Дерматологія
У лютому відбувся онлайн-майстер-клас «Персоніфікація сучасної медицини. Важливі питання гендерних особливостей перебігу захворювань внутрішніх органів. Вплив психоемоційних та інших складових», організований кафедрою терапії, інфекційних хвороб і дерматовенерології Інституту післядипломної освіти Національного медичного університету ім. О.О. Богомольця (м. Київ), а також ГО «Українська академія функціональної медицини та гастропсихології» (м. Київ). ...
Щорічна захворюваність на злоякісну меланому шкіри (МШ) коливається в межах від 3-5 на 100 тисяч населення (країни Середземномор’я) до 12-35 на 100 тисяч (північні країни), тоді як в Австралії та Новій Зеландії може сягати 50 на 100 тисяч населення. Захворюваність на меланому постійно зростає впродовж останніх 40 років з тенденцією до стабілізації смертності, окрім чоловіків похилого віку. ...
Пов’язки із препаратами на основі срібла є однією з основних груп засобів, що застосовуються під час лікування інфікованих ран і ран із високим ризиком інфікування, в т. ч. опікових. Іони срібла каталізують окислення генетичного матеріалу бактеріальної клітини, що є основним механізмом їхньої бактеріостатичної та бактерицидної дії на грампозитивні й грамнегативні бактерії, а також фунгіцидного ефекту. Широкий вибір препаратів срібла, доступних на сьогодні, надає можливість підібрати засіб відповідно до потреб і вподобань пацієнта. В рекомендаціях Асоціації з науково обґрунтованого лікування ран (2020) згадуються засоби на основі іонного, металевого та нанокристалічного срібла, а також сульфату срібла й інших його солей....
Під час розгляду принципів терапії дерматологічних хворих зазвичай мається на увазі системне та зовнішнє лікування. Саме так і за таким порядком ми відзначили напрями підходу до курації хворих на дерматози з огляду на ухвалений у нас принцип послідовності терапії. Але! В європейських стандартах лікування, європейських монографіях і довідниках спочатку щодо терапії захворювань шкіри надається опис топічної терапії, а вже потім висвітлюються сучасні напрями системного підходу....