Апаратні методи лікування псоріазу

Содержание статьи:
- Епідеміологія.
- Клінічні форми Пс.
- Терапевтичні підходи до лікування Пс.
- Фототерапія.
- Безпека.
- Репрезентативні випадки з практики.
- Висновки.
>>__Псоріаз (Пс) – це хронічне захворювання шкіри, яке виникає на тлі генетичної схильності під дією різноманітних провокуючих факторів, таких як стрес, деякі інфекційні захворювання, метаболічні порушення, прийом деяких медикаментів, тощо. Найчастіше Пс проявляється на шкірі характерним висипом, представленим еритематозними інфільтрованими папулами та бляшками з лущенням на поверхні. Патогістологічно виявляють явища гіперкератозу, паракератозу, акантозу, дилатацію судин та запальну інфільтрацію переважно лімфоцитами. У суттєвої частини пацієнтів Пс може уражати нігті (до 50% пацієнтів з Пс бодай раз у житті мали псоріатичні прояви на нігтях). У 15–20% Пс набуває системного перебігу та супроводжується запальним ураженням суглобів – виникає псоріатичний артрит (артропатія; ПсА). Останніми роками з’явились численні публікації про зв’язок Пс з підвищеним ризиком метаболічних порушень та соматичної патології, такими як метаболічний синдром, цукровий діабет, підвищений ризик атеросклерозу та кардіоваскулярної патології тощо.
Епідеміологія
Пс – розповсюджене захворювання, яке уражає близько 2% населення (від 0,5 до 4,7% у різних дослідженнях). Дана патологія уражає обидві статі однаково, та має два піки реєстрації підвищеної захворюваності в 20–30 та 50–60 років
Клінічні форми Пс
Основні клінічні форми Пс:
- Бляшковий Пс (вульгарний Пс) – найчастіша форма захворювання, для неї характерна типова клінічна картина з тенденцією до локалізації на розгинальних суглобових поверхнях.
- Краплеподібний Пс частіше зустрічається у молодих людей і виникає, як правило, після перенесених інфекційних захворювань. Характерним для цієї форми є дрібно-папульозний поширений висип по всьому тілу.
- Пустульозний Пс характеризується появою асептичних пустул. Може бути локалізованим (найчастіше в ділянці долоней та стоп) та генералізованим.
- Псоріатична еритродермія – стан, коли псоріатичний висип охоплює понад 70% шкіри. Часто виникає на фоні відміни системних кортикостероїдів.
- Пс волосистої частини голови нерідко є єдиною локалізацією Пс у пацієнта, але частіше поєднується з Пс інших локалізацій (наприклад, каплеподібним або бляшковим).
- Пс складок – нетипові для Пс еритематозні «екземоподібні» висипання в ділянках складок (пахви, статеві органи, під грудьми у жінок, у немовлят по типу пелюшкового дерматиту (пелюшковий Пс).
Окрім шкірних проявів у майже 80% пацієнтів хоча б одного разу спостерігались зміни з боку нігтів – псоріатична оніходистрофія. Цей стан супроводжується ураженням нігтьової пластинки та/або нігтьового ложа і проявляється деформацією, зміною забарвлення, потовщенням, підвищеною ламкістю нігтьової пластинки, появою симптомів: «масляної плями», «наперстка», «скальчастих крововиливів» тощо.
У 5–30% пацієнтів розвивається псоріатичне ураження суглобів – ПсА (псоріатична артропатія, артропатичний Пс). Уражатись можуть як дрібні суглоби кистей (частіше міжфалангові дистальні), так і великі колінні, кульшові, ліктьові, плечові суглоби, а також міжхребцеві з’єднання. Основні симптоми – ранкова скутість, болючість під час активних та пасивних рухів, обмеження об’єму рухів, локальна гіпертермія, згодом може розвиватись деформація та анкілозування уражених суглобів.
Терапевтичні підходи до лікування Пс
В лікуванні Пс можна виділити 3 основні терапевтичні підходи:
- топічна терапія;
- апаратні методи (фототерапія);
- системна терапія (традиційна та біологічна).
Паралельно з лікувальними заходами проводиться базовий догляд за шкірою (базова терапія) з використанням зволожувальних, пом’якшувальних, відновлювальних косметичних засобів.
Для ведення Пс пропонується ступінчастий підхід, який враховує перебіг захворювання:
- легкий перебіг: топічна терапія; можливе поєднання з локальною фототерапією;
- середньотяжкий перебіг: топічна терапія; фототерапія загальна/локальна;
- тяжкий перебіг: топічна терапія; фототерапія; системна терапія.
Фототерапія
Фототерапія – використання штучних джерел ультрафіолетового випромінювання з лікувальною метою. Апаратна фототерапія – єдина група методик, яка входить до переважної більшості міжнародних стандартів і протоколів з лікування Пс.
Природна фототерапія емпірично застосовувалась тисячі років тому, ще в стародавньому Єгипті та Індії, шляхом втирання у шкіру чи прийому всередину екстрактів рослин (таких як Ammi Majus, Psoralea Corylifolia), які містять природні фотосенсибілізатори, з подальшим опроміненням на сонці. Але і в даний час існує практика природної фототерапії, в основному на курортах на Мертвому морі, в Індії, в Україні на берегах Азовського моря та соляних озерах Закарпаття.
Однак варіабельність спектрального складу, залежність від погодних та кліматичних умов, а також наявність побічних ефектів спонукала людство до створення штучних джерел УФ-випромінювання. Це стало можливим з розвитком науково-технічного прогресу в першій половині ХХ ст.
Апаратна фототерапія у лікуванні Пс була запропонована Гьокерманом (Goeckerman) у 1925 р. Його метод полягав у аплікації з чистого кам’яно-вугільного дьогтю з наступним опроміненням ультрафіолетом. Цей метод став стандартом лікування тяжких форм Пс на півстоліття. Згодом, на початку 1970-х років було запропоновано використання УФБ у слабоеритемних дозах для лікування поширених форм Пс (в першу чергу – пляшкового та краплеподібного).
У 1974 р. було запропоновано методику фотохіміотерапії ПУФА з використанням пероральних фотосенсибілізаторів (зокрема 8-метоксипсоралену).
У 1989 р. для фототерапії низки захворювань було запропоновано вузькосмугову УФБ-фототерапію зі спектральною характеристикою 311+/-2 нм.
У 1997 р. вперше представлено ексимерний лазер зі спектральною характеристикою 308 нм для фототерапії обмежених форм Пс та інших захворювань.
Таким чином, сучасні методи фототерапії за спектральною характеристикою можна розділити на наступні види:
- УФБ-терапія (не потребує застосування фотосенсибілізаторів):
- широкосмугова (280–320 нм);
- вузькосмугова (311 нм);
- УФА-терапія (320–400 нм; ПУФА-терапія; потребує фотосенсибілізації).
У лікуванні Пс УФБ-терапія помітно витіснила УФА-терапію завдяки своїй високій ефективності, зручності (не потребує фотосенсибілізації), кращому профілю безпеки.
УФ-промені запускають різні біологічні ефекти у шкірі, які лежать в основі лікувальної дії при лікуванні Пс. Протизапальна дія фототерапії пов’язана зі зниженням рухливості антиген-презентувальних клітин Лангерганса, пригніченням активації Т-лімфоцитів, а також пригніченням індукції апоптозу активованих Т-лімфоцитів. УФ-випромінювання поглинається ендогенними хромофорами, які запускають низку фотохімічних реакцій, з якими і пов’язані основні біологічні ефекти фототерапії. Найважливішим хромофором для УФБ є ядерна ДНК, у якій внаслідок поглинання енергії УФ-випромінювання утворюються так звані фотопродукти, в першу чергу димери піримідинових нуклеотидів. За рахунок прямої дії УФ відбувається супресія синтезу ДНК та відповідно нормалізується прискорена проліферація клітин епідермісу. Крім того, УФ індукує експресію тумор-супресивного гена p53, який запускає апоптоз кератиноцитів. Також УФ сприяє вивільненню цитокінів ІЛ-6 та ІЛ-1, з якими пов’язана локальна імуносупресивна дія УФ. Крім того, фототерапія знижує епідермальну гіперпроліферацію і пригнічує взаємодію ДНК кератиноцитів. ПУФА також негативно впливає на синтез ДНК. Існує потенційний антиангіогенний ефект фототерапії.
Протипоказання для проведення фототерапії УФБ:
- вік до 5 років;
- пігментна ксеродерма;
- синдром Горліна;
- спадковий синдром диспластичних невусів;
- системний червоний вовчак;
- синдром Кокейна;
- дерматоміозит;
- синдром Блума;
- меланома в анамнезі.
Можливі побічні ефекти від УФБ-терапії:
- сонячний опік шкіри;
- ураження очей при невикористанні засобів захисту;
- фотоалергічні реакції;
- поява пігментацій;
- фотостаріння шкіри;
- можливе підвищення ризику розвитку раку шкіри.
Пацієнти повинні уникати інсоляції в день процедури. Сонцезахисний крем з фактором захисту (SPF) не менше 15 слід використовувати на всіх відкритих ділянках шкіри впродовж доби після процедури.
За площею дії УФ процедури фототерапії можна розділити на:
- фототерапію всього тіла;
- фототерапію окремих анатомічних зон;
- спрямовану (таргетну) фототерапію виключно елементів висипу.
За понад 30 років використання вузькосмугової фототерапії накопичився великий клінічний досвід та дані щодо ефективності і безпеки цього методу у лікуванні Пс. Ефективність фототерапії вузькосмугової УФБ представлена в низці публікацій з різними режимами застосування: 1 раз на тиждень, 2 рази на тиждень, 3 рази на тиждень або 4 рази на тиждень. Очищення шкіри від елементів висипання спостерігалося у 51, 63 і 75% пацієнтів через 20 тиж при режимі застосування 2 рази на тиждень. Попри певну суперечливість результатів порівняльних досліджень різних режимів застосування фототерапії, всі вони демонструють однозначну ефективність методу у лікуванні Пс у переважній більшості випадків. Для Пс оптимальним режимом застосування є 3 рази на тиждень, це дає змогу досягнути клінічно значущої відповіді у 38–100% пацієнтів за даними різних досліджень.
Безпека
Вузькосмугова УФБ- і ПУФА-терапія відрізняються за ступенем ризику, пов’язаного з кожним типом лікування. З дією УФ-випромінювання пов’язаний ризик виникнення немеланомних раків шкіри (плоскоклітинний, базальноклітинний рак шкіри) і меланоми. У проспективному дослідженні, проведеному в США (n=1 380), було продемонстровано, що тривалий вплив ПУФА підвищував ризик виникнення плоскоклітинного раку шкіри при стандартному рівні смертності 83 (95% ДІ – 72–96) в порівнянні зі смертністю в загальній популяції. У метааналізі 8 інших досліджень проводилася оцінка частоти виникнення немеланомного раку шкіри у пацієнтів, які проходили лікування ПУФА. Як критерій ризику виникнення раку використовували співвідношення частоти плоскоклітинного і базальноклітинного раку. Загалом частота виникнення раку була в 14 разів вище у пацієнтів, які приймали високі дози ПУФА, в порівнянні з пацієнтами, які приймали низькі дози. Дослідники дійшли висновку, що ПУФА є фактором ризику виникнення плоскоклітинної карциноми.
Канцерогенний ризик вузькосмугової УФБ-терапії досліджували в групі з 3 867 пацієнтів, які проходили лікування в Шотландії. Період спостереження становив до 22 років. Зв’язку між впливом УФ вузького спектру (без терапії ПУФА) і виникненням плоскоклітинного раку шкіри, базальноклітиннного раку шкіри та меланоми виявлено не було. У системному огляді досліджень, присвячених зв’язку УФ-фототерапії з виникненням раку шкіри, було показано, що в жодному з 11 досліджень не було виявлено збільшення ризику у зв’язку з лікуванням, і тільки в одному було показано збільшення частоти виникнення пухлин зовнішніх статевих органів у чоловіків. Тому рекомендується використовувати сонцезахисні засоби для захисту зовнішніх статевих органів чоловіків.
Репрезентативні випадки з практики
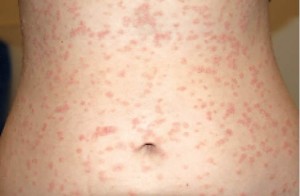
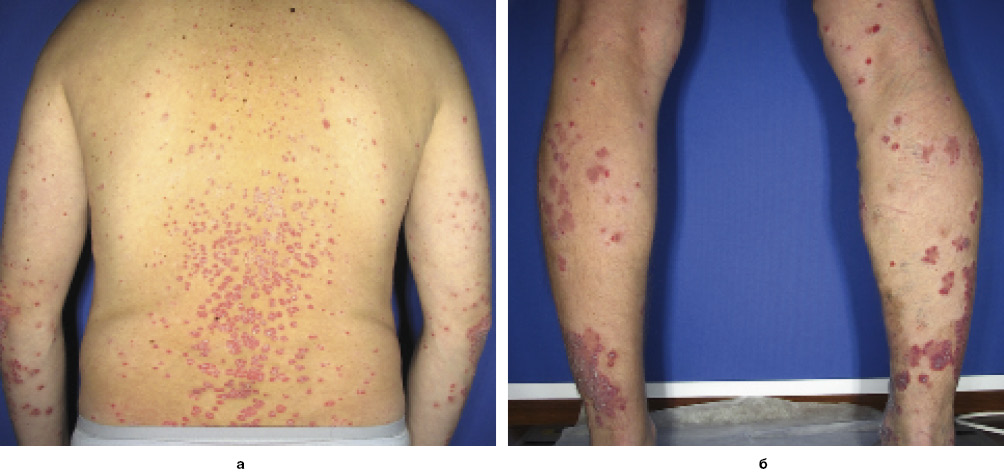
Пацієнтка К., 14 років, звернулась зі скаргами на висипання на шкірі, помірний свербіж.
Із анамнезу відомо, що за 3 тиж до появи висипань перехворіла на гнійну ангіну.
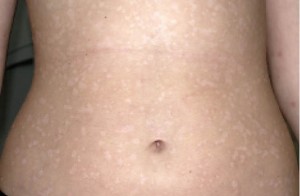
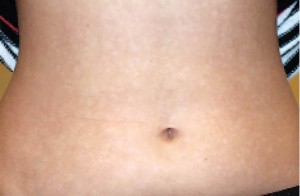
Пацієнтці було встановлено діагноз «Краплеподібний псоріаз» та рекомендовано пройти курс фототерапії. Пацієнтка отримала 15 процедур вузькосмугової фототерапії УФБ та базовий догляд за шкірою (зволожувальні та пом’якшувальні засоби; рис. 1–3).
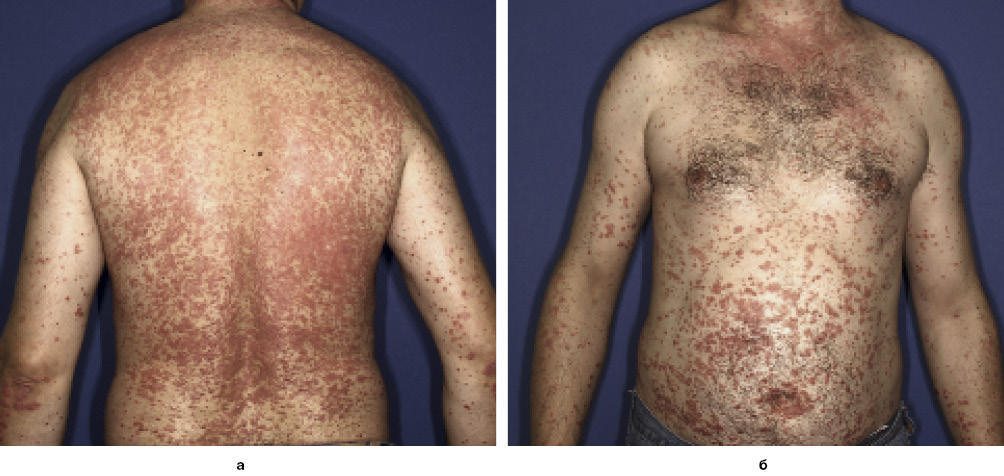
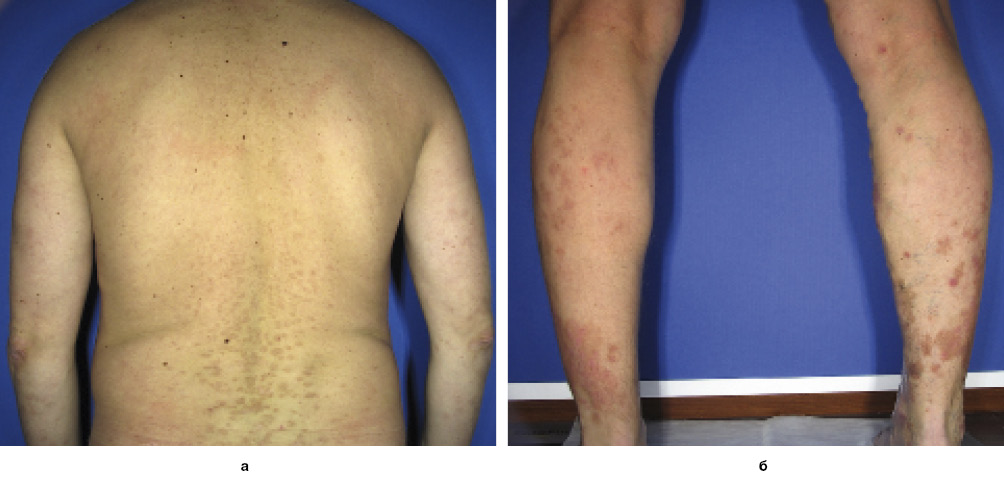
Пацієнт Р., 37 років, звернувся зі скаргами на висипання на шкірі, свербіж, появу нових висипань в місцях травмування шкіри.
Із анамнезу відомо, що пацієнт хворіє на Пс, який періодично загострюється, понад 20 років. Останнє загострення відбулось близько 2 міс назад після сильного стресу. Місцеві глюкокортикостероїдні мазі, якими пацієнт лікувався останні роки, перестали діяти.
Хворому було встановлено діагноз «Папульозно-бляшковий псоріаз, прогресуюча стадія, змішаний тип, тяжкий перебіг» та рекомендовано пройти курс фототерапії. Пацієнт отримав 26 процедур вузькосмугової фототерапії УФБ та базовий догляд за шкірою (зволожувальні та пом’якшувальні засоби; рис. 4, 5).
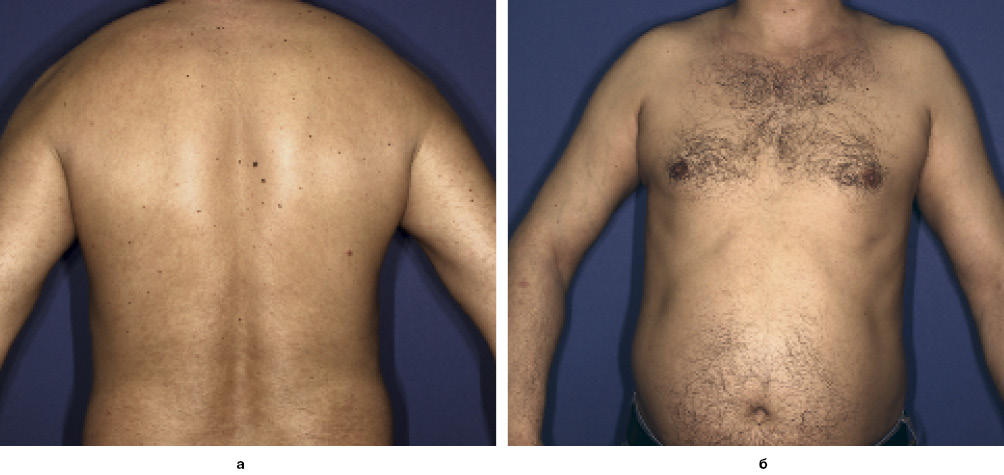 Рис. 5. Пацієнт Р., 37 р. Папульозно-бляшковий Пс, через 2 міс від початку лікування (отримано 26 процедур)
Рис. 5. Пацієнт Р., 37 р. Папульозно-бляшковий Пс, через 2 міс від початку лікування (отримано 26 процедур)Пацієнт Р., 42 роки, звернувся зі скаргами на висипання на шкірі.
З анамнезу відомо, що пацієнт понад 25 років хворіє на Пс, який періодично загострюється в осінньо-зимовий період. Останнє загострення пов’язує з настанням холодів.
Пацієнту було встановлено діагноз «Бляшковий псоріаз, прогресуюча стадія, зимовий тип, середньотяжкий перебіг» та рекомендовано пройти курс фототерапії. Пацієнт отримав 24 процедури вузькосмугової фототерапії УФБ та базовий догляд за шкірою (зволожувальні та пом’якшувальні засоби; рис. 6, 7).
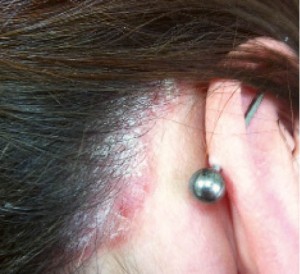
Пацієнтка К., 25 років, звернулась зі скаргами на висипання на шкірі голови, свербіж.
Пацієнтці було встановлено діагноз «Псоріаз волосистої частини голови» та рекомендовано пройти курс фототерапії. Хвора отримала 12 процедур спрямованої (таргетної) фототерапії УФБ, паралельно було скориговано догляд за шкірою голови – підібрано щоденний шампунь та кератолітичну маску (рис. 8, 9).
 Рис. 9. Пацієнтка К., 25 р. Пс волосистої частини голови, через 1 міс лікування (отримано 12 процедур)
Рис. 9. Пацієнтка К., 25 р. Пс волосистої частини голови, через 1 міс лікування (отримано 12 процедур)Висновки
Апаратні методи фототерапії дають змогу перенести лікування ПС на якісно новий рівень. Лікувальний процес можна максимально адаптувати відповідно до форми захворювання у конкретного пацієнта, тяжкості перебігу, супутньої патології тощо. Літературні дані та власний досвід автора свідчить про високу ефективність та оптимальний профіль безпеки вузькосмугової фототерапії у лікуванні різних форм Пс, в тому числі поширених, з тяжким перебігом. Фототерапія дає змогу проводити лікування в амбулаторних умовах, без відриву від роботи чи навчання. Також метод залишається ключовим у лікуванні Пс особливих категорій пацієнтів, таких як вагітні жінки, годуючі матері, імуноскомпрометовані пацієнти, особи з тяжкою соматичною патологією.
Список літератури – у редакції
СТАТТІ ЗА ТЕМОЮ Дерматологія
У лютому відбувся онлайн-майстер-клас «Персоніфікація сучасної медицини. Важливі питання гендерних особливостей перебігу захворювань внутрішніх органів. Вплив психоемоційних та інших складових», організований кафедрою терапії, інфекційних хвороб і дерматовенерології Інституту післядипломної освіти Національного медичного університету ім. О.О. Богомольця (м. Київ), а також ГО «Українська академія функціональної медицини та гастропсихології» (м. Київ). ...
Щорічна захворюваність на злоякісну меланому шкіри (МШ) коливається в межах від 3-5 на 100 тисяч населення (країни Середземномор’я) до 12-35 на 100 тисяч (північні країни), тоді як в Австралії та Новій Зеландії може сягати 50 на 100 тисяч населення. Захворюваність на меланому постійно зростає впродовж останніх 40 років з тенденцією до стабілізації смертності, окрім чоловіків похилого віку. ...
Пов’язки із препаратами на основі срібла є однією з основних груп засобів, що застосовуються під час лікування інфікованих ран і ран із високим ризиком інфікування, в т. ч. опікових. Іони срібла каталізують окислення генетичного матеріалу бактеріальної клітини, що є основним механізмом їхньої бактеріостатичної та бактерицидної дії на грампозитивні й грамнегативні бактерії, а також фунгіцидного ефекту. Широкий вибір препаратів срібла, доступних на сьогодні, надає можливість підібрати засіб відповідно до потреб і вподобань пацієнта. В рекомендаціях Асоціації з науково обґрунтованого лікування ран (2020) згадуються засоби на основі іонного, металевого та нанокристалічного срібла, а також сульфату срібла й інших його солей....
Під час розгляду принципів терапії дерматологічних хворих зазвичай мається на увазі системне та зовнішнє лікування. Саме так і за таким порядком ми відзначили напрями підходу до курації хворих на дерматози з огляду на ухвалений у нас принцип послідовності терапії. Але! В європейських стандартах лікування, європейських монографіях і довідниках спочатку щодо терапії захворювань шкіри надається опис топічної терапії, а вже потім висвітлюються сучасні напрями системного підходу....